Asma no alérgico: causas, síntomas, diagnóstico y tratamiento


Related products
Descripción general del asma no alérgico
El asma, una condición respiratoria crónica caracterizada por episodios de falta de aliento y sibilancias, generalmente se asocia con una respuesta alérgica; Sin embargo, existe otro tipo conocido como asma no alérgica. A diferencia de su asma contraparte, atópica o extrínseca, lo que resulta de la exposición a alérgenos como el polen o los ácaros del polvo, el asma no alérgica no se produce sin ningún desencadenante distinto.
El asma no alérgico forma parte de los tipos intrínsecos de asma, donde las personas experimentan síntomas no relacionados con las alergias, pero aún exhiben afecciones asmáticas. Comprender las causas y la necesidad del diagnóstico temprano son pasos importantes hacia un tratamiento efectivo para esta forma específica de enfermedad.
Las causas principales del rango de asma no alérgico y a menudo incluyen irritantes como el humo (incluida la segunda mano de humo de tabaco), fuertes olores de productos químicos o perfumes, cambios en el clima, especialmente la temperatura del aire frío e incluso las infecciones virales, particularmente aquellos que afectan El sistema respiratorio. El estrés sirve como un factor contribuyente significativo en los ataques agravantes entre los pacientes que padecen el tipo no alérgico.
Las personas afectadas por el asma alérgico generalmente encuentran síntomas similares a los experimentados con otras formas: dificultad para respirar, opresión del pecho o dolor, junto con episodios de tos durante el sueño nocturno, lo que dificulta la detección debido a estos rasgos superpuestos entre los diferentes tipos.
El diagnóstico implica identificar signos típicos a través de una serie de pruebas de función pulmonar. Los médicos evalúan la capacidad pulmonar del paciente y la capacidad de respuesta de las vías respiratorias a través de métodos como la espirometría, el monitoreo de flujo máximo o la prueba de desafío de metacolina. Estos procedimientos están diseñados para medir diferentes aspectos de la eficacia de la respiración, ayudando así a distinguir el asma no alérgica de otros tipos.
Cuando se trata de opciones de tratamiento para el asma no alérgica, no existe una solución única para todos dada su naturaleza altamente individualizada; Sin embargo, los profesionales médicos generalmente recurren a evitar desencadenantes conocidos al tiempo que incorporan intervenciones farmacéuticas que se centran en controlar los síntomas y prevenir episodios en lugar de curar la condición por completo.
Las opciones de medicamentos comunes incluyen corticosteroides inhalados, que funcionan al reducir la inflamación dentro de las vías respiratorias, haciéndolos menos sensibles a los desencadenantes. Un enfoque alternativo involucra a los broncodilatadores, ya sea de acción corta para un alivio inmediato durante un ataque o los de acción prolongada utilizados de manera rutinaria para fines de prevención, que ayudan a relajar los músculos que rodean las vías respiratorias de los pulmones, mejorando así el flujo de aire dentro/fuera de ellos.
Se puede recomendar a los pacientes tratamientos adicionales de acuerdo con sus necesidades específicas, incluidos los modificadores de leucotrienos (medicamentos que interrumpen las acciones/actividad dentro de las sustancias que causan inflamación) junto con biológicos, medicamentos dirigidos a elementos del sistema inmunitario que conducen a respuestas asmáticas.
Las evaluaciones regulares ayudan a monitorear la progresión de la enfermedad mientras proporcionan a los pacientes medios para controlar de manera efectiva su afección. Es crucial que los pacientes, particularmente aquellos con síntomas graves de asma no alérgico, mantengan consultas regulares con profesionales de la salud.
Otras estrategias implican terapia ocupacional y cambios de estilo de vida específicos, como adoptar una dieta más saludable o incorporar ciertos ejercicios que ayuden a mejorar la función pulmonar.
¿Qué es el asma no alérgica?
El asma no alérgico, a menudo denominada asma intrínseca, es un tipo de trastorno respiratorio crónico que exhibe síntomas asmáticos típicos. A diferencia de la forma común de asma alérgica o extrínseca, donde la exposición a los alérgenos actúa como un desencadenante para un episodio, el asma no alérgica ocurre independientemente de cualquier estímulo ambiental distinto.
Comprender "qué es el asma no alérgico" implica reconocer su naturaleza compleja. Se manifiesta a través de síntomas similares observados en otros tipos, como la falta de aliento y la sibilancia; Sin embargo, estos episodios no están asociados con las alergias habituales, sino que son inducidos por ciertos factores, como los cambios climáticos (como el aire frío), fuertes olores que emanan de perfumes o sustancias químicas, etc.
Se han identificado múltiples formas de irritantes como capaces de causar ataques entre los pacientes con esta enfermedad, siendo el humo un ejemplo destacado, incluido el humo de tabaco de segunda mano junto con infecciones virales que afectan el sistema respiratorio.
Sin embargo, es importante tener en cuenta que identificar desencadenantes específicos puede ser un desafío, dadas que sus sensibilidades contextuales varían dramáticamente entre las personas. Por lo tanto, las estrategias preventivas generales generalmente se centran en la evitación general de causas conocidas al tiempo que garantizan rutinas de monitoreo consistentes adecuadas de acuerdo con las necesidades únicas de cada persona.
Debido a la ausencia de elementos relacionados con la alergia que contribuyen a la patogénesis dentro de la versión intrínseca del plan de atención desarrollado difieren significativamente en comparación con sus versiones contrapartes, un enfoque combinado que implica alteraciones de estilo de vida junto con medicamentos se adopta orientado a la gestión de la condición. El método de tratamiento central reside en el uso de medicamentos antiinflamatorios, principalmente corticosteroides, que ayudan a reducir la inflamación dentro de los tubos bronquiales, aliviando los síntomas y suprimiendo los episodios.
Los broncodilatadores sirven como otra forma común de medicamentos utilizados regularmente para la prevención o en momentos de ataques severos. Actúan relajando los músculos que rodean las vías respiratorias, mejorando así el flujo de aire dentro y fuera de los pulmones y facilitando la respiración más fácil.
Dada su naturaleza compleja que comprende numerosos desencadenantes junto con la sintomatología compartida, entre otros tipos, el diagnóstico de asma no alérgico surge como una tarea desafiante que requiere una serie de pruebas que ayudan a los profesionales médicos a identificar signos típicos indicativos de este tipo específico al tiempo que excluyen las posibilidades de cualquier componente alérgico que juegue Un papel en la manifestación de la enfermedad.
Saber qué asma intrínseco es importante implica comprender la forma en que los chequeos regulares son clave para monitorear el progreso, particularmente crucial para aquellos que experimentan una gravedad elevada de sus síntomas asmáticos. El ejercicio de la precaución con respecto a los factores de influencia, el estilo de vida y los hábitos dietéticos, entre otros, permite forjar planes de gestión efectivos que mitigan el impacto de los impactos potenciales de la disnea asociada con ellos, lo que finalmente lleva a una mejor calidad de vida para los pacientes que sufren de un poco menos reconocido pero igualmente impactante. Versión de trastornos respiratorios crónicos conocidos como asma no alérgica.
¿Cuál es otro término para el asma no alérgica?
El asma no alérgico a menudo se hace referencia por otro término: asma intrínseco. A diferencia del asma atópica o extrínseca, que se desencadena en respuesta a alérgenos específicos como los ácaros del polvo o el polen, el asma intrínseco no tiene una conexión clara con las alergias.
En el ámbito de la ciencia médica y los estudios de investigación centrados en diferentes tipos de asma, los hallazgos refuerzan continuamente ese asma intrínseco se manifiesta independientemente de una reacción alérgica externa. En cambio, se instiga principalmente a través de desencadenantes no alérgicos, como cambios de temperatura del aire frío, inhalación de humo, incluida la exposición al humo de tabaco de segunda mano junto con infecciones respiratorias.
Además, el estrés emocional se ha conectado dentro de este contexto, actuando significativamente hacia los episodios precipitantes entre las personas afectadas por el tipo no alérgico (intrínseco) de esta enfermedad.
Por lo tanto, en términos generales de estos términos, si uno se refiere a "atópico" o "extrínseco", implica condiciones asmáticas desencadenadas de alergia, mientras que la mención de "no alérgico" o de hecho es una contraparte más utilizada "intrínsecia" indica una forma Sin una relación directa con factores alergénicos conocidos, pero aún presenta síntomas significativos característicos para todos los casos relacionados con la imagen clínica general diagnosticada como 'asma'.
¿Cuántas personas tienen asma no alérgica?
En lo que respecta al asma no alérgica, adquirir relaciones de prevalencia precisas sigue siendo un desafío debido a su superposición significativa con otros tipos de la enfermedad. Según un estudio realizado por la Iniciativa Global para el Asma (Gina), alrededor de 300 millones de personas en todo el mundo se ven afectadas por alguna forma de asma, de la cual aproximadamente el 10-33% sufren una variante no alérgica.
Al considerar específicamente las poblaciones adultas, la Academia Americana de Alergia de Asma e Inmunología informó que casi la mitad (alrededor del 50%) de todos los casos de asma de adultos no se derivan de alergias, lo que implica su potencial categorización como sujetos 'no alérgicos'.
Los niños parecen menos probables que los adultos en términos de encontrar esta condición, aunque las cifras definidas siguen siendo difíciles de alcanzar; Sin embargo, las estimaciones sugieren que solo un tercio o menos pacientes pediátricos exhiben síntomas que se alinean con las características típicas de las formas no alérgicas, una cifra considerablemente menor en comparación con las estadísticas entre los grupos de mayor edad que sugiere una tendencia intrigante asociada con el desarrollo de la susceptibilidad con el tiempo e implicando Factores más allá de la simple exposición de alérgenos en juego aquí.
Sin embargo, estas cifras justifican una exploración científica adicional al tiempo que refuerzan la necesidad de enfoques de diagnóstico personalizados destinados a diferenciar entre variedades inducidas por alergia versus intrínsecos, facilitando así estrategias de tratamiento efectivas basadas en la causa subyacente en lugar de la presentación sintomática sola.
¿Cómo difiere el asma no alérgico de otros tipos de asma?
El asma no alérgico difiere significativamente de otros tipos de asma principalmente debido a sus desencadenantes o la falta de ellos. Mientras que alérgicos o atópicos, y otras formas de asma extrínseco se desencadenan por alérgenos como los ácaros del polvo, la caspa de mascotas, el polen o las esporas de moho (academia estadounidense de asma e inmunología), los ataques de asmática no alérgica experimentan ataques sin exposición a estas comunes estímulos.
En cambio, las personas con asma no alérgico experimentan síntomas a menudo en respuesta a diversos factores ambientales, incluidas las temperaturas del aire frío, la exposición al humo y los olores fuertes como los perfumes, los cambios inducidos por el estrés/emoción dentro de sus cuerpos; Incluso las infecciones virales que afectan el sistema respiratorio conducen al inicio de un ataque (Instituto Nacional de Sangre Lunmón del Corazón).
La causa exacta detrás de la progresión de la enfermedad sigue siendo incierta, sin embargo, los investigadores creen que implica respuestas de inflamación que no necesariamente están impulsadas por la alergia (American Journal of Respiratory Critical Care Medicine).
Las diferencias sintomáticas surgen entre ambas categorías: a pesar de compartir síntomas genéricos como la tos, la falta de respiración, la opresión/dolor en el pecho y las alteraciones nocturnas durante el sueño, los pacientes con no asma exhiben períodos estables interrumpidos por episodios severos, mientras que los que sufren de alergias tienen frecuentes brotes. -Puentes que dan como resultado una continua interrupción de la vida diaria (Mayo Clinic).
Diagnóstico, las pruebas de provocación bronquial juegan un papel clave en la detección de la forma intrínseca (no alérgica) y a menudo incluyen métodos como la espirometría, el monitoreo de flujo máximo o la prueba de desafío de metacolina. Si bien estas pruebas también se utilizan para otros tipos de asma, se vuelven particularmente importantes para diagnosticar el asma no alérgica, ya que los procedimientos de prueba de alergia comunes no muestran una causa clara (Asociación Americana de Pulmones).
Con respecto al tratamiento, tanto los asmáticos alérgicos como no alérgicos se benefician de evitar los desencadenantes conocidos y tomar medicamentos recetados que apuntan principalmente a controlar los síntomas en lugar de proporcionar una cura directa. Sin embargo, también surgen algunas diferencias clave, mientras que los tratamientos generalmente se centran en reducir la inflamación dentro de las vías respiratorias para aquellos con tipo alérgico, las personas que padecen la variedad intrínseca también podrían requerir terapias específicas dirigidas específicamente hacia su naturaleza única sin desencadenación (Astma UK).

¿Qué causa el asma no alérgica?
El asma no alérgico a menudo es causada por ansiedad, humo, estrés, fragancias, ejercicio vigoroso, aire seco y frío, virus respiratorios e infecciones e humos y productos químicos.
1. Ansiedad
La ansiedad, comúnmente definida como un estado emocional caracterizado por sentimientos de aprensión y preocupación a menudo acompañada de síntomas físicos como palpitaciones o sudoración, se presenta en diversas formas, incluido el trastorno de ansiedad generalizada (GAD) y los trastornos de pánico, entre otros. Un hecho notable es que los trastornos de ansiedad crónica implican una duración prolongada en la que las personas sufren episodios intensos que duran seis meses o más.
La investigación emergente sugiere fuertes vínculos entre la ansiedad y el asma no alérgica, a saber, que los niveles elevados de estrés que resultan en ansiedad podrían actuar como desencadenantes que conducen a ataques asmáticos en quienes sufren la forma intrínseca de la enfermedad. Un estudio publicado en la medicina psicosomática encontró correlaciones entre pacientes con puntajes de ansiedad de rasgos más altos que experimentan exacerbaciones graves más frecuentes a pesar de haber controlado su exposición hacia alérgenos conocidos comunes, lo que refuerza la idea sobre el papel desempeñado por los factores psicológicos como contribuyentes hacia el empeoramiento de este tipo específico de asma específica .
Si bien el mecanismo detrás de la relación de causa -efecto exacta permanece bajo una exploración continua, las teorías actuales sugieren cuándo el cuerpo experimenta estrés y libera ciertos productos químicos que endurecen las bandas musculares alrededor (Investigación respiratoria). Las opciones de tratamiento deben abordar las necesidades fisiológicas e incorporar estrategias que ayuden a los pacientes para manejar las condiciones de salud mental subyacentes. Por lo tanto, controlan efectivamente todos los aspectos relacionados con su manifestación única del asma.
2. Fumar
El humo, por definición, es una colección de partículas sólidas y líquidas en el aire junto con gases emitidos durante el proceso de combustión o la quema. Contiene una variedad de sustancias dañinas, que incluyen, entre otros, monóxido de carbono, compuestos orgánicos volátiles (VOC), metales pesados y partículas finas, lo que causa un daño significativo, especialmente cuando se inhalan en los pulmones.
Entre las preocupaciones clave asociadas con la exposición al humo se encuentra su papel de desencadenante potencial dentro de los ataques de asma no alérgicos. Las cualidades irritantes presentes dentro del humo a menudo conducen a respuestas de inflamación dentro de las vías respiratorias entre individuos susceptibles, lo que causa síntomas típicamente vistos entre pacientes asmáticos como la opresión de sibilancias, la falta de respiración del pecho e incluso los episodios de tos, particularmente durante el tiempo de sueño (Instituto Nacional del Heart Lung Blood. ).
Todavía no hay un consenso claro sobre el mecanismo preciso detrás de cómo se desarrollan exactamente estos síntomas; Sin embargo, los investigadores proponen que podría estar relacionado con la irritación causada por la inhalación de componentes nocivos encontrados dentro de diferentes tipos de humo, ya sea de cigarrillos, incendios de madera, emisiones industriales o de otra manera (prevención del control de enfermedades centrales).
Un estudio reveló, por ejemplo, que los altos niveles de tabaquismo de tabaco de segunda mano dan como resultado un mayor riesgo de desarrollar formas severas de forma intrínseca (no alérgica), lo que sugiere una relación directa entre dos factores (American Journal Respiratory Critical Care Medicine) .
Si bien la investigación adicional requirió un mayor establecimiento de vínculos causales exactos, una amplia evidencia sugiere minimizar la evitación por completo siempre que sea factible sirve como una medida preventiva efectiva contra las exacerbaciones de asma no alérgica. De hecho, los entornos libres de humo contribuyen significativamente a una mejor salud respiratoria, ya que la reducción de la exposición equivale a una disminución de la inflamación dentro de los pulmones (Organización Mundial de la Salud).
Los profesionales médicos a menudo aconsejan a las personas ya diagnosticadas con cualquier tipo de asma para evitar casos de potencial inhalación de humo, ya que sigue siendo un irritante común que desencadena fácilmente un episodio.
3. Estrés
El estrés: una respuesta física y mental natural a las experiencias de la vida, tanto positivas como negativas, ocurre cuando el cuerpo responde como si estuviera bajo ataque y se prepara para las contraacciones protectivas. A pesar de su papel crucial en la preparación de los humanos para enfrentar desafíos o escapar de situaciones peligrosas, el estrés persistente está relacionado con diversas condiciones de salud, incluida la contribución al asma no alérgica.
Los períodos prolongados de angustia conducen a un sistema inmune sobreestimulado, que luego desencadena la inflamación: una fuente sugiere que tales respuestas inflamatorias sostenidas actúan sobre las vías respiratorias, en consecuencia, causando síntomas asmáticos (Journal of Allergy Clinical Inmunology).
Comprender cómo el estrés afecta el asma se vuelve particularmente pertinente dada esta conexión. El estrés desencadena la producción de hormonas como el cortisol que generalmente funciona al reducir la inflamación; Sin embargo, los cuerpos que soportan los niveles crónicos se vuelven menos sensibles, lo que resulta en una reducción de la eficacia de estos efectos antiinflamatorios, lo que lleva a afecciones asmáticas agravadas (salud mental del Instituto Nacional).
Además, el estrés relacionado con la ansiedad emocional induce cambios fisiológicos dentro de los patrones respiratorios, causando hiperventilación, por lo que las personas toman respiraciones rápidas y superficiales en lugar de más profundas y más lentas necesarias, manteniendo los pasajes pulmonares abiertos y exacerbando por lo tanto las dificultades de respiración preexistentes (Asociación Psicológica Americana) .
En términos de gestión de estrategias de afrontamiento, incluida la adopción de técnicas de relajación, por ejemplo, ejercicios de respiración profunda, yoga, etc., junto con la búsqueda de ayuda profesional para mantener el bienestar mental junto con el tratamiento médico (Asociación de Depresión de Ansiedad).
4. Fragancias
Las fragancias, definidas como una combinación compleja de sustancias naturales y/o sintéticas que contribuyen a las características olfativas de los productos de consumo (Instituto Nacional de Ciencias de la Salud Ambiental), a menudo contienen compuestos orgánicos volátiles que se evaporan fácilmente a temperatura ambiente. El olor agradable puede parecer inofensivo, pero la investigación indica que las fragancias se encuentran entre los principales desencadenantes ambientales para las personas que sufren de asma no alérgica.
Las moléculas de fragancia inhaladas, ya sea a través de perfumes o artículos para el hogar perfumados, las velas, los ambientadores de aire, etc., representan irritantes significativos potencialmente provocadores de síntomas respiratorios, como tos, sibilancias y falta de aliento en las personas diagnosticadas con forma intrínseca (no relérgica). Un informe publicado por la Agencia de Protección Ambiental destaca cómo algunos ingredientes de fragancia de uso común causan irritación y demuestran toxicidad potencial, dañando los delicados tejidos de los pulmones a lo largo del tiempo.
En consecuencia, se realizaron varios estudios explorando la conexión entre la exposición a estas partículas aromáticas y la progresión de la gravedad de los síntomas entre los asmáticos; Una correlación visible es evidente en el estudio presentó la inmunología clínica de alergia de la revista que demuestra un aumento del 34% en los ataques después del contacto intensificado con productos olorosos.
Las estrategias de tratamiento giran predominantemente en torno a evitar desencadenantes conocidos; Por lo tanto, minimizar el uso de agentes de olor fuerte se convierte en un paso importante para controlar efectivamente las condiciones de la enfermedad (revisión respiratoria europea). Sin embargo, es esencial comprender que la evitación completa no es práctica dada la naturaleza ubicua de la vida cotidiana moderna, por lo que los investigadores enfatizan la necesidad de desarrollar alternativas más seguras con impactos minimizados en la salud. Además, las personas deben observar cualquier síntoma de empeoramiento tras la exposición y consultar a sus profesionales de la salud en consecuencia.
5. Ejercicio vigoroso
El ejercicio vigoroso, según lo definido por los Centros para el Control y la Prevención de Enfermedades (CDC), se refiere a actividades que requieren grandes cantidades de energía, lo que hace que el corazón late mucho más rápido de lo normal. Dichos ejercicios a menudo incluyen correr, andar en bicicleta a un ritmo rápido, vueltas de natación o participar en deportes competitivos como fútbol, baloncesto y voleibol, entre otros.
Curiosamente, el esfuerzo físico vigoroso se ha identificado como uno de los desencadenantes clave del asma no alérgica. Induce síntomas asmáticos dentro de ciertos individuos, independientemente de la exposición a alérgenos (Academia Estadounidense de Asma e Inmunología). Inicio Estos se caracterizan por la tos, la falta de respiración y la opresión/dolor en el pecho de cerca que reflejan de cerca a los experimentados durante un ataque real, lo que hace que a menudo se diagnactan mal, especialmente para aquellos que los experimentan predominantemente solo en condiciones de actividad física conocida como ejercicio inducido por ejercicio. El broncoespasmo (EIB) cada vez más desafiante para descubrir su causa exacta que conduce al inicio de esta forma 'asma' a diferencia de otros tipos desencadenados de alérgenos (Mayo Clinic).
El mecanismo subyacente no está del todo claro. Sin embargo, los investigadores creen que implica deshidratación, pérdida de calor de las vías respiratorias de los pulmones y los vasos sanguíneos de respuesta constructiva presentes en el interior, tal vez desempeñando un papel importante (American College Sports Medicine). Por lo tanto, aunque definitivamente no sugiere que las personas eviten participar en prácticas tan saludables, la moderación, junto con el asesoramiento médico guiado profesionalmente, tiene suma importancia para garantizar la seguridad y el bienestar de la persona afectada.
De hecho, es un equilibrio delicado que debe ser golpeado, uno en el que se cosechan los beneficios del ejercicio vigoroso sin incitar a un episodio asmático. Por lo tanto, los médicos a menudo recomiendan calentar antes de hacer ejercicio y enfriarse después como medidas preventivas (Asociación Americana de Pulmones). El uso de ciertos medicamentos como los broncodilatadores de acción corta antes de emprender actividades extenuantes ayuda a algunos pacientes a controlar sus síntomas.
Es importante destacar que la planificación de entrenamientos en un entorno con aire cálido y húmedo tiende a evitar desencadenar EIB siempre que sea posible, tener en cuenta la duración de la intensidad general de cada sesión, e implementar descansos regulares permite que el cuerpo se recupere correctamente (asma UK).
Vivir con asma no alérgico presenta varios desafíos, los síntomas vigorosos inducidos por el ejercicio entre ellos indudablemente exacerbando el manejo de la detección de dificultades. Esta condición, más, dada su falta de estímulos alergénicos convencionales, agrega complejidades en torno a protocolos de tratamiento efectivos; Sin embargo, la investigación científica continua junto con los esfuerzos educativos orientados a la conciencia pública, las partes integrales que se esfuerzan por mejorar los resultados de la salud del paciente y el trastorno cada vez más frecuente pero menos entendido.
6. Aire seco y frío
El aire seco y frío se refiere a una condición ambiental caracterizada por bajas temperaturas y contenido mínimo de humedad en la atmósfera. Según varios estudios, la exposición a tales afecciones surge como un desencadenante no alérgico común para las exacerbaciones del asma (American Journal of Respiratory Critical Care Medicine).
El proceso ocurre cuando los individuos inhalan este tipo de aire; Tiende a causar espasmo bronquial, constricción repentina dentro de la capa muscular de los pulmones. Desencadenando efectivamente lo que comúnmente se conoce como un "ataque de alergia", aunque técnicamente inapropiado en el contexto de variaciones no alérgicas (asociación pulmonar canadiense).
Una investigación médica adicional sugiere que las condiciones secas y frías conducen indirectamente a episodios asmáticos al aumentar la susceptibilidad a las infecciones del tracto respiratorio, que actúan como desencadenantes secundarios (salud de los Institutos Nacionales). En esencia, durante los meses de invierno, los cambios climáticos particularmente severos dan como resultado síntomas agravados entre los que sufren de tipos intrínsecos (no alérgicos) de asma no debido a alérgenos, sino a elementos exacerbados de respuesta como fuertes vientos que caen los niveles de mercurio.
Se vuelve extremadamente crucial durante estos tiempos para que los pacientes tomen medidas preventivas para evitar situaciones en las que estén expuestos a cambios atmosféricos extremos para proteger contra brotes (Mayo Clinic).
7. Virus e infecciones respiratorias
Los virus e infecciones respiratorias, como sugiere el término, comprenden un grupo de infecciones virales que afectan principalmente al sistema respiratorio. Desde resfriados comunes causados por rinovirus hasta afecciones severas como la neumonía o la bronquiolitis inducida por virus como el virus de la influenza o el virus sincitial respiratorio (RSV), estas aflicciones plantean desafíos significativos para la salud pública en una escala mundial cada año (centro para el control de la enfermedad).
Una información crucial sobre los virus e infecciones respiratorios es que exacerban los ataques de asma no alérgicos en muchas personas que tienen esta afección (Instituto Nacional de Sangre Lunmón del Corazón). Si bien la inflamación inducida por virales típicamente resulta de una respuesta inmune hacia los patógenos invasores dentro de individuos sanos, las personas asmáticas muestran una reacción inflamatoria demasiado exagerada, lo que conduce a una mayor hipersensibilidad de las vías respiratorias, provocando así síntomas agudos como tos, sibilancia y sin aliento, entre otros, entre otros .
Los estudios sugieren correlaciones entre las inflamaciones resultantes después del desarrollo de episodios de infección respiratoria que empeora los casos de asmáticos existentes, específicamente aquellos con formas intrínsecas, por lo que sugiere, por lo tanto, un papel potencial desempeñado aquí que desencadena el inicio de la enfermedad entre las poblaciones susceptibles que más necesaran más investigaciones en este sentido (la revista, la inmunología clínica clínica de la revista, la inmunología clínica ).
En términos de prevenir y manejar las complicaciones que surgen debido a la infección respiratoria, particularmente pertenecientes a pacientes previamente diagnosticados con tipo no alérgico, se vuelve crítico buscar tratamiento con el primer signo de problemas y asegurarse de que reciban vacunas por enfermedades respiratorias prevenibles. Por ejemplo, una vacuna anual de gripe ayuda a reducir los riesgos asociados con el virus de la influenza, un catalizador conocido hacia los ataques severos de asma (Asociación Americana de Pulmones). Además, a los individuos se les puede aconsejar prácticas específicas como mantener una higiene de manos estricto para reducir las posibilidades de transmisión de los gérmenes.
8. Fumes y productos químicos
Los vapores y los productos químicos se refieren a gases, humo o vapor que emanan de sustancias sometidas a combustión o reacción; Estas a menudo contienen partículas suspendidas dentro de ellas. La presencia de ciertas moléculas en tales efluvia, ya sea solventes orgánicos, dióxido de azufre, óxidos de nitrógeno u otros compuestos volátiles, se sabe que afecta negativamente la salud respiratoria.
Existe un vínculo entre la exposición repetida a los humos/productos químicos y el desarrollo de asma no alérgica, con la revista estadounidense de medicina de cuidados críticos respiratorios, lo que sugiere que ambos irritantes de inhalación crónica aguda inducen directamente la inflamación dentro de las vías respiratorias, lo que provoca síntomas asmáticos.
Grupos ocupacionales particulares tienen un mayor riesgo debido a su interacción constante con varias sustancias peligrosas. Por ejemplo, los trabajadores involucrados en la producción de gas, la pintura en aerosol, la soldadura, etc., enfrentan una posibilidad elevada de desarrollar una forma intrínseca de enfermedad (Instituto Nacional para la Salud de la Seguridad Ocupacional).
Además, factores como los productos perfumados por humo del tabaco y los agentes de limpieza contribuyen a exacerbar las condiciones entre las personas ya propensas, incluso estableciendo el escenario para desarrollar personas previamente sanas, según los Centros para el Control y la Prevención de Enfermedades).
En esencia, si bien la relación causal directa aún está completamente establecida, la evidencia acumulada corrobora una fuerte asociación entre la gravedad del inicio de la exposición química/de la exposición a los humos y el tipo no alérgico, lo que subraya la importancia de las medidas preventivas efectivas para proteger las poblaciones vulnerables.

¿Cómo puede la contaminación del aire causar asma no alérgica?
La contaminación del aire se ha identificado como un desencadenante significativo del asma no alérgica. El mecanismo detrás de esto implica la inhalación del aire contaminado, que contiene contaminantes nocivos como partículas, dióxido de nitrógeno y ozono, entre otros (Organización Mundial de la Salud). Estos crean irritación severa en los pulmones, lo que lleva a la inflamación, eventualmente manifestándose en síntomas asmáticos de pleno derecho.
El vínculo entre la contaminación del aire y el asma no alérgica se destacó por numerosos estudios, incluido uno realizado por Annenberg et al., Donde observaron que la exposición a largo plazo a la contaminación relacionada con el tráfico aumentó significativamente los casos de inicio de adultos, particularmente aquellos clasificados bajo intrínsecos Tipo ya que estos no implicaban una reacción alérgica, sino que se desencadenaron directamente debido a factores ambientales (perspectivas de salud ambiental).
Otro estudio publicado en la revista respiratoria europea identificó específicamente los partículas específicamente como un factor potente que inicia las respuestas inflamatorias dentro de los tractos respiratorios, lo que provoca exacerbaciones entre las personas ya diagnosticadas con asma, independientemente de su naturaleza atópica, al tiempo que aumenta las posibilidades de desarrollo de la enfermedad nueva en las personas sin previos. historia de los mismos.
Estos hallazgos proporcionan evidencia convincente que subrayan la asociación entre las atmósferas ambientales de baja calidad y sus efectos nocivos en la salud humana, especialmente en relación con la progresión de diversas enfermedades, como el asma no alérgica, enfatizando las medidas de iniciación de la urgencia para controlar y limitar la exposición al alto riesgo de alto riesgo. demografía.
¿Cómo causan los cambios hormonales el asma no alérgica?
El asma no alérgico, a pesar de compartir síntomas similares con su contraparte alérgica, surge debido a factores distintos de los alérgenos. Los cambios hormonales sirven como uno de esos factores y contribuyen significativamente al asma no alérgica. Las fluctuaciones en los niveles hormonales afectan directamente el funcionamiento del sistema respiratorio, lo que lleva a episodios de sin aliento o sibilancias experimentadas por los asmáticos.
Una multitud de estudios de investigación indican que las hormonas juegan un papel crucial en el manejo de las respuestas inmunes dentro del cuerpo e influyen en las vías inflamatorias involucradas en diversas enfermedades como el asma (Wang y Cheng, 2018). Varios informes científicos destacan que durante los períodos de fluctuaciones de hormonas sustanciales, como la menstruación o el embarazo, las mujeres a menudo informan síntomas asmáticos agravados (Macsali et al., 2012).
Elabremos esto: en las mujeres, en particular, los altos niveles de estrógeno se asocian con una mayor frecuencia de episodios asmáticos severos. El Journal of Allergy and Clinical Inmunology publicó un artículo que detalla cómo las hormonas femeninas elevadas regulan las proteínas que causan inflamación, intensificando así la hiperreactividad de las vías respiratorias, una característica significativa observada entre los pacientes con bronquitis crónica, que esencialmente son pasajes de flujo de aire estrecho que resulta de una contracción sostenida (Tiotiu et al., 2020).
Además, se encuentra evidencia clara que vincula el cortisol relacionado con el nivel de estrés, una hormona clave, alteraciones que desencadenan brotes para personas que tienen asma no alérgica. Según un estudio en la revista de alergias e inmunología clínica, los niveles de estrés aumentados fomentan las respuestas inadecuadas de cortisol, lo que lleva directamente a la inflamación y los posteriores síntomas asmáticos (Chen et al., 2018).
En contraste, la investigación sobre la hormona testosterona masculina sugiere que tiene beneficios antiinflamatorios que protegen el desarrollo del asma. Un artículo publicado por la American Thoracic Society indica instancias más bajas de asma diagnosticada de inicio de adultos entre los hombres, que podrían atribuirse al efecto protector proporcionado por niveles más altos de testosterona generalmente presentes en hombres que en mujeres (Lang et al., 2020).
Por lo tanto, según la exploración científica rigurosa, hay pruebas definitivas sobre los cambios hormonales que son fundamentales para causar asma no alérgica.
¿Hay ciertos medicamentos que pueden causar asma no alérgica?
Sí, ciertos medicamentos desencadenan el asma no alérgica.
Así como el asma tiene desencadenantes únicos para cada individuo, los medicamentos a veces se convierten en un catalizador inesperado para activar los ataques de asma no alérgicos. En particular, entre estos se encuentran aspirina y otros medicamentos antiinflamatorios no esteroideos (AINE) como el ibuprofeno; Inhibidores de la ECA utilizados para tratar la presión arterial alta; Betabloqueantes que manejan las condiciones del corazón o las migrañas; y algunos analgésicos.
Entre el 4 % y el -20 % de la experiencia de asmática empeoraron los síntomas después de consumir AINE, especialmente aspirina, según un estudio presentado en la reunión anual de la Sociedad Torácica Americana de la Dra. Katherine Cahill del Centro Médico de la Universidad de Vanderbilt. Haciéndose eco de este hallazgo viene la investigación publicada en el "Journal of Allergy and Clinical Inmunology" que establece: "La enfermedad respiratoria exacerada por aspirina está asociada con sinusitis severa con poliposis nasal".
Además de los AINE, otro grupo que causa preocupación son los betabloqueantes, que incluyen ambas gotas para los ojos para el tratamiento del glaucoma y la medicina oral prescritas principalmente para la hipertensión o los problemas cardiovasculares junto con el manejo de la migraña.
"Estas sustancias bloquean los receptores en tubos bronquiales que conducen pulmones en espasmos y, por lo tanto, inducen un ataque de asma", como se explica por Dr. Anthony Montanaro de la Oregon Health & Science University. La Academia Americana de Alergia, Asma e Inmunología evidencia lo mismo. Un artículo publicado por ellos dice: "Los betabloqueantes causan broncoespasmo y precipitan los ataques de asma".
Además de los AINE y los betabloqueantes contradictoriamente, los inhibidores de la ECA utilizados para el tratamiento de hipertensión pueden conducir a la tos seca, un efecto secundario que desencadena síntomas de asma no alérgicos en ciertos pacientes según la investigación realizada en la Escuela de Medicina del University College London (UCL). "Alrededor del 20% de los pacientes sometidos a terapia con inhibidores de ACA se ha visto desarrollando tos seca persistente; pocos de ellos finalmente se diagnostican con asma de nuevo inicio", según lo establecido por Profesor Ian Pavord.
Además, algunos analgésicos como la codeína agravan las afecciones asmáticas no alérgicas, según un artículo de la Clínica Mayo que indica: "La codeína y otros medicamentos que contienen opioides a veces empeoran las dificultades de respiración".
¿Cuáles son los síntomas del asma no alérgica?
El asma no alérgico es una afección respiratoria crónica que no resulta de los alérgenos. A menudo se malinterpreta, ya que no exhibe los desencadenantes comunes asociados con el asma típica, como el polen, la caspa o los ácaros del polvo. En cambio, los factores ambientales como los cambios climáticos, especialmente durante los meses más fríos, tienden a desencadenar ataques de asma no alérgicos.
Un término familiarizado con este trastorno en climas fríos es el asma invernal. Notablemente caracterizado por síntomas impulsados y empeorados debido a la exposición al aire frío. Estos signos suelen ser más pronunciados durante las temporadas de invierno, donde las temperaturas de caída representan un riesgo considerable para aquellos que padecen complicaciones bronquiales no algéricas.
Comprender cómo ocurren estas reacciones asmáticas asociadas al invierno comienza cuando alguien inhala el aire frígido en sus pulmones, esto da como resultado tubos bronquiales inflamados y restringidos, lo que lleva a lo que los profesionales médicos se refieren como un "ataque de asma".
Identificar patrones de estos episodios molestos hace que manejarlos sea eficientemente mucho más fáciles. Por lo tanto, reconocer los signos y síntomas prominentes de asma invernal se vuelve crítico para mantener la calidad de vida en circunstancias desafiantes.
1.Cubre
La tos es de hecho un síntoma importante de asma no alérgica, a menudo persistiendo durante semanas o incluso meses si no se administra. Tiende a ser especialmente frecuente durante los meses de invierno más fríos, que sirve como un signo de asma invernal distinto y con frecuencia.
La tos se refiere a espasmos repetitivos destinados a limpiar los irritantes de los tubos bronquiales. En individuos con asma no alérgica, estos episodios persistentes de tos generalmente se desencadenan por factores ambientales como el aire frío, la exposición al humo o el esfuerzo físico excesivo en lugar de los alérgenos tradicionales como los ácaros del polvo o el polen.
En términos generales, cuánto tiempo dura cada episodio varía mucho entre los pacientes basados en varias variables de salud individuales, incluida la edad y la condición respiratoria general antes del inicio. Sin embargo, por lo general, los síntomas demuestran prolongados durante períodos prolongados a menos que la atención médica intensifica para manejarlos de manera efectiva, a veces extendiendo los intervalos de hasta seis a semana, según algunos informes clínicos.
El manejo exitoso de una tos implacable requiere un enfoque de dos puntas: estrategias preventivas junto con medidas de alivio sintomáticas una vez que se produce un ataque. El primero incluye:
Evitar desencadenantes conocidos donde sean factibles, como limitar la actividad al aire libre durante condiciones climáticas excepcionalmente frías.
Usar máscaras para prevenir la inhalación de sustancias irritantes como productos químicos de humo de cigarrillos que se encuentran en los limpiadores de hogares cotidianos, etc.
Participar en el ejercicio regular para mejorar la capacidad de la función pulmonar, en última instancia, ayuda a reducir la frecuencia y la gravedad de los incidentes asmáticos.
Cuando se trata de medidas de alivio sintomático durante un ataque de asma, las personas a menudo se benefician del uso de medicamentos recetados como broncodilatadores o inhaladores antiinflamatorios. Los broncodilatadores trabajan relajando los músculos alrededor de las vías respiratorias, permitiendo así que más aire fluya dentro y fuera de los pulmones. Los inhaladores antiinflamatorios juegan un papel en la reducción de la hinchazón y la producción de moco dentro de las vías respiratorias, por lo tanto, aliviando las dificultades respiratorias.
La terapia de oscilación de la pared torácica de alta frecuencia (HFCWO) podría ser otra herramienta de intervención práctica para algunos pacientes que se ocupan de tos tercos debido al asma no alérgica. Implica ponerse un chaleco inflable ajustado que vibra a alta frecuencia, facilitando el aflojamiento y el adelgazamiento de la flema alojada en profundidad dentro de los pasajes pulmonares.
Recuerde siempre buscar el asesoramiento de los profesionales de la salud al diseñar cualquier plan de tratamiento, ya que la circunstancia de cada individuo requiere una atención a medida adaptada a las necesidades personales de las limitaciones y severidades de condición subyacentes involucradas.
Finalmente, el cultivo de líneas abiertas de comunicación entre proveedores de atención es vital para manejar afecciones crónicas, como problemas asmáticos relacionados con los no alérgicos; Una mejor comprensión de los signos y síntomas, incluidos los episodios de tos preocupados persistentes, ayuda a forjar adelante para lograr resultados de salud óptimos a pesar de estos inconvenientes engastados respiratorios a veces, ¡especialmente las temporadas de invierno de mediados de invierno!
2. Corte de respiración
La falta de aliento, científicamente conocida como disnea, caracteriza un síntoma común pero preocupante asociado con asma no alérgica. Una descripción de tal experiencia a menudo encapsula la entrada de aire inadecuada o la sensación de jadear para la respiración.
La falta de aliento se manifiesta debido a la inflamación y constricción del tubo bronquial, reduciendo el flujo de aire dentro y fuera de su capacidad habitual. Estas contracciones compartimentales ocurren durante un episodio asmático que conduce a la privación de oxígeno tanto a los niveles de reposo como a los niveles de actividad, un contribuyente principal hacia la incomodidad resultante.
La duración de la comprensión se vuelve crucial mientras se trata de episodios de 'escasez de respiración' vinculados al asma no alérgica. Por lo general, las instancias que se alinean con ataques severos podrían durar varios minutos hasta horas a menos que se aborden rápidamente por la intervención de medicamentos.
En otras ocasiones, particularmente cuando los síntomas son leves, las personas se recuperan en los simples momentos, la eliminación posterior a la exposición o el cese de los desencadenantes basados en el estrés; Sin embargo, la longevidad varía según un caso a caso, lo que dificulta establecer marcos de tiempo definitivos aplicables universalmente.
Al manejar estos ocurrencias preocupantes, la vigilancia debe mantenerse en torno a elementos desencadenantes como temperaturas extremas que significan complicaciones relacionadas con el invierno o incluso un esfuerzo excesivo a través de ejercicios: todos los exacerbadores potenciales que contribuyen a un 'corto de abierto' sintomático.
Enfatizar los entornos transpirables ayuda a limitar en gran medida la agravación, especialmente en el interior donde las medidas de control se implementan de manera efectiva (temperaturas cálidas, aire limpio). Las personas asmáticas a menudo se les aconseja que se pongan bufandas o máscaras antes de exponerse a entornos fríos al aire libre como una forma de prevenir un ataque.
La implementación de técnicas de manejo del estrés, como ejercicios de relajación y atención plena, es beneficiosa durante los períodos de mayor ansiedad, contribuyentes conocidos para la exacerbación de la disnea.
Los medicamentos para inhaladores específicos son opciones de tratamiento de larga data que extienden un alivio rápido en casos que involucran combates repentinos de sin aliento. En contraste, las dosis continuas de medicamentos diarios destinados al control de los síntomas sobre duraciones más largas aseguran un manejo de la condición estable.
Las medidas de seguridad justifican el refuerzo a través de consultas médicas continuas que asesoran a planes de emergencia específicos individuales adaptados a patrones de salud únicos que abordan acertadamente cualquier episodio grave inesperado que surja repentinamente que amenazan el bienestar general sin previo aviso. El plan puede abarcar pasos cuando buscar ayuda médica inmediata se hace necesario después de los tratamientos iniciales no sensibles.
En una nota de separación, tener una comprensión integral juega un papel vital en el manejo de problemas asociados con los episodios de escasez de recién llegada derivados del asma no alérgico, destacando efectivamente la importancia de mantenerse conscientes e informados en todo momento con respecto a los síntomas, manifestaciones y respuestas astutas , en consecuencia, manteniendo la calidad de vida ininterrumpida por estas angustias evitables.
3. Wheezing
Un síntoma integral de asma no alérgica, sibilancias significa un sonido de silbido agudo mientras respira. Surge a medida que el aire se apresura a través de pasajes respiratorios estrechos caracterizados por tubos bronquiales inflamados: sellos distintivos de una condición asmática.
Las sibilancias pueden ocurrir durante la inhalación (respirando), exhalación (que respira) o ambos, y a menudo es claramente audible para la persona que experimenta esta angustia, así como a otras, a su alrededor. Debido a su naturaleza disruptiva, que frecuentemente impacta el sueño y las actividades diarias, el reconocimiento rápido es crucial para fines de gestión.
La duración varía en función del estado de salud individual, algunos experimentan episodios esporádicos cortos duraderos minutos solamente; Mientras tanto, otros soportan combates más largos que abarcan varias horas. Sin embargo, si uno se da cuenta de sibilancias persistentes que se niega a disminuir a pesar del uso de medicamentos: la atención médica inmediata sigue siendo esencial porque indica el flujo de aire severamente impedido, poniendo en peligro la vida misma.
El manejo de tales síntomas incorpora dos frentes colectivos: evitación de activación y adherencia eficiente al plan de tratamiento guiado bajo la vigilancia de proveedores de atención médica calificados.
La evitación del gatillo implica mantener el cálido en interiores cuando el clima frío presenta factores de riesgo junto con la garantía de que los niveles de humedad adecuados se mantienen a través del uso de humidificadores, especialmente teniendo en cuenta los compuestos de aire interior calentados en seco.
La adherencia al plan de tratamiento gira en torno a los medicamentos prescritos para ayudar al control interno de la inflamación de las vías respiratorias y la relajación muscular bronquial para restaurar la respiración normal. Estos medicamentos generalmente se encuentran en dos categorías: controladores, utilizados diariamente para el manejo de los síntomas a largo plazo y los relevistas que ayudan a establecer rápidamente brotes emergentes.
Los ejemplos de medicamentos del controlador incluyen corticosteroides, que ayudan a reducir la inflamación pulmonar interna, tomados en los horarios regulares, independientemente de si los síntomas se manifiestan o no. Funcionan como medidas preventivas, reduciendo la frecuencia general de gravedad del ataque del asma con el tiempo.
Los medicamentos de relevo presentan un alivio inmediato durante los episodios asmáticos al relajar rápidamente las vías respiratorias restringidas, ayudando a una cómoda restauración de respiración en cuestión de minutos después del consumo.
Mantener el cumplimiento con respecto al tiempo de la medicina junto con las dosis prescritas contribuye significativamente al manejo efectivo de síntomas, pavimentos hacia los resultados deseados de mejora de la salud.
Aprender las estrategias prácticas de gestión del estrés tampoco deben pasarse por alto porque las elevaciones emocionales a menudo conducen a instancias agravadas de dificultad respiratoria que incluyen episodios de sibileza intensificados observados típicamente entre aquellos que luchan con desencadenantes de asma no alérgicos, incluidas las manifestaciones variantes asociadas al invierno.
4. Apresura del pecho
La opresión del pecho es un síntoma desalentador a menudo relacionado con el asma no alérgica. Se siente como presión o plenitud en el cofre, lo que hace que sea difícil respirar profundamente. Esta sensación emerge debido a la constricción e inflamación de los tubos bronquiales que llevan aire a los pulmones de uno.
La duración de esta incomodidad varía significativamente entre los individuos, con casos que van desde breves tramos que duran solo unos minutos hasta episodios prolongados que se extienden durante horas al final. La temporada de invierno exacerba particularmente estas manifestaciones, dado que la estimulación inducida por el frío desencadena tales respuestas respiratorias.
Las estrategias de manejo son fundamentales cuando se enfrentan la opresión en el pecho como parte de los síntomas de asma no alérgico:
Use medicamento prescrito: Los médicos comúnmente recetan medicamentos de alivio rápido conocidos como agonistas betas de acción corta (SABAS). Estos inhaladores ayudan a relajar los músculos alrededor de las vías respiratorias restringidas, aliviando la respiración casi de inmediato.
Evite los factores desencadenantes: Manténgase alejado de los factores estresantes que conducen a un ataque; El clima frío es prominente durante los inviernos, vistiendo bufandas sobre la boca y la nariz ayuda a calentar los vientos fríos entrantes, reduciendo así la irritación causada dentro de los pasos de aire.
Técnicas de respiración profunda: Practique ejercicios regulares centrados en la respiración diafragmática lenta, ayudando a expandir la capacidad pulmonar, mejorar la liberación controlada y la ingesta de respiración, ayudando a los combates asociados con presiones asmáticas extremas dentro de los cofres
Actividad física regular: Participar en formas de ejercicio frecuentes y moderadas respalda la salud pulmonar general. Ayuda a impulsar la aptitud cardio-respiratoria, proporcionando resiliencia contra los síntomas del asma.
Exposición controlada del entorno: Los cambios repentinos en la temperatura a menudo desencadenan ataques de asma no alérgico. Reducir tales exposiciones al permanecer en el interior durante el clima helado protege contra el endurecimiento repentino del pecho y sus molestias asociadas.
Consulte a un profesional De inmediato al experimentar exacerbaciones o si la condición de uno no parece mejorar a pesar de las siguientes medidas recomendadas y el uso de medicamentos; Sigue siendo imprescindible mantener a los profesionales médicos al tanto, asegurando una planificación de gestión efectiva para posibles incidentes futuros.
Al reconocer estas medidas, el manejo de la opresión del pecho como parte de los signos de asma no alérgico se puede lograr. Recordar que todos son únicos con diferentes niveles de gravedad de los síntomas aseguran que las estrategias discutidas en este documento puedan requerir un refinamiento personal bajo orientación profesional a lo largo del tiempo, dependiendo de las respuestas individuales hacia ellos, todas dirigidas a navegar con éxito por terrenos discretamente desafiantes planteados por esta raza poco ortodoxa de trastorno asmático que manifiesta especialmente durante durante inviernos debido a los impactos climáticos fríos en los sistemas respiratorios humanos.
5. Tener dificultad para respirar
La dificultad para respirar es un síntoma esencial de asma no alérgica. Se refiere al desafío que uno enfrenta cuando intenta llenar los pulmones con suficiente aire. Las ocurrencias pueden volverse frecuentes o sostenidas, especialmente durante los meses más fríos, como una característica de los signos y síntomas de asma invernal.
La duración de tales dificultades respiratorias varía mucho entre las personas, que van desde episodios cortos intensos que duran unos minutos hasta períodos de angustia más prolongados durante varias horas. Esta gravedad a menudo refleja el grado de inflamación y constricción en los tubos bronquiales.
De hecho, manejar estos signos incómodos se convierte en imperativo para los afectados por el asma no alérgica. Aquí hay tres estrategias:
Gestión adecuada de medicamentos: Tener medicina de alivio rápido como los broncodilatadores alrededor ayuda a aliviar los ataques repentinos asociados con la dificultad para respirar.
Medidas de evitación: Si el clima frío exacerba la disnea, limita las actividades al aire libre durante los días pico de invierno beneficia significativamente la salud.
Use técnicas de respiración: Ciertos ejercicios respiratorios diseñados específicamente para ayudar a los pacientes asmáticos ayudan inmensamente; Ayudan a controlar la tasa de inhalación y exhalación, apoyando el flujo de aire más suave.
Recuerde que la reacción de cada individuo varía; Por lo tanto, es crucial buscar asesoramiento médico antes de incorporar cualquier nueva técnica de manejo en las rutinas diarias, especialmente si los síntomas graves se manifiestan de manera persistente.
¿Cómo se diagnostica el asma no alérgico?
El diagnóstico de asma no alérgico a menudo presenta una tarea compleja, ya que carece de esos desencadenantes típicos inducidos por la alergia. Implica pasos progresivos que examinan el historial médico del paciente, los síntomas que presentan y las pruebas concluyentes realizadas para afirmar el diagnóstico.
En primer lugar, se realiza una evaluación integral de antecedentes familiares, teniendo en cuenta los aspectos de las enfermedades respiratorias existentes y las afecciones asmáticas. Después de esta evaluación inicial se encuentran las evaluaciones que profundizan en historias de salud individuales con énfasis sobre las infecciones recurrentes en el pecho o la tos constante prevalente, especialmente durante las temporadas más frías, que significan signos y síntomas de asma invernal.
Posteriormente, los médicos ejecutan pruebas de función pulmonar diseñadas para medir la capacidad de respuesta hacia ciertos medicamentos que mitigan la inflamación dentro de los tubos bronquiales, como el albuterol, tomados a través de la forma de inhalación.
"'Una mejora significativa después de usar albuterol generalmente indica la presencia de obstrucción reversible sugestiva de asma'. Ayudando así a diferenciar imitaciones no alérgicas como la EPOC ", haciéndose eco de palabras del Dr. James Li de Mayo Clinic.
Además, las metodologías de diagnóstico incluyen estudios de imágenes que utilizan tomografía computarizada de alta resolución (HRCT). "El empleo de escaneos HRCT permite la confirmación visual de anomalías estructurales típicamente asociadas con enfermedades obstructivas crónicas, lo que ayuda a una diferenciación precisa entre las reacciones alérgicas regulares versus las manifestaciones no alérgicas persistentes", según la Universidad de California en San Francisco (UCSF).
Por lo tanto, comprometerse con este enfoque de diagnóstico sistemático ayuda a aislar el asma no alérgica de su contraparte alérgica u otros trastornos respiratorios.
Otro aspecto esencial del proceso de diagnóstico implica identificar cualquier desencadenante ambiental adverso, incluida la exposición al aire frío, que exacerban los signos y síntomas de asma invernal. En consecuencia, una serie de pruebas de desafío se vuelve necesaria cuando los médicos introducen ciertos factores en condiciones controladas y luego monitorean la función pulmonar.
La espirometría es otra herramienta clave para diagnosticar el asma no alérgica, ya que mide cuánto aire, un individuo respira y a qué velocidad después de la inhalación más profunda posible. Según la medicina Johns Hopkins, "los resultados deteriorados en las pruebas de espirometría consolidan aún más la presencia de obstrucción del flujo de aire indicativo hacia las complicaciones asmáticas".
¿Cuáles son las pruebas utilizadas para diagnosticar asma no alérgica?
El asma no alérgico a menudo plantea un desafío para diagnosticar debido a su falta de relación en los alérgenos típicos con precisión. Sin embargo, varias pruebas ayudan a confirmar la presencia de esta condición:
Prueba de función pulmonar (PFT): Los PFT se emplean ampliamente en las instalaciones médicas en todo el mundo, ya que ofrecen evaluaciones detalladas con respecto a la funcionalidad pulmonar. Revelan cuán efectivamente un individuo respira o inhala aire y, en consecuencia, detectan cualquier anomalía operativa que pueda indicar asma.
Espirometría: Considerado parte de PFTS, la espirometría mide cuánto aire tienen los pulmones y qué tan rápido se respiran después de respirar profundamente, vital para diagnosticar varias enfermedades respiratorias, como la enfermedad pulmonar obstructiva crónica (EPOC), el asma y otras condiciones que afectan la capacidad de respiración.
Pruebas de flujo máximo: Esta prueba implica el uso de un dispositivo de mano llamado medidor de flujo máximo, lo que permite a los pacientes mismos medir la función pulmonar en el hogar al soplar con la máxima fuerza, lo que ayuda a predecir los próximos ataques al tiempo que medía su gravedad también.
Pruebas de provocación bronquial - Estos implican inducir síntomas asmáticos a través del esfuerzo físico o la exposición a temperaturas frías. Demuestran excepcionalmente beneficiosos al identificar los desencadenantes para los episodios de asma no alérgico inducidos por el invierno específicamente.
Radiografías -Aunque no es un medio definitivo para diagnosticar el asma, las radiografías de tórax ayudan a los profesionales de la salud a descartar otras afecciones pulmonares que imitan síntomas similares como la bronquitis o la neumonía.
Escaneos de tomografía computarizada: Una representación de imagen detallada de los pulmones del paciente que verifica anormalidades estructurales potencialmente vinculadas a complicaciones respiratorias.
Pruebas de alergia: El asma no alérgico no reacciona a los alérgenos tradicionales; Por lo tanto, las pruebas de alergia se convierten en herramientas necesarias para eliminar las causas alérgicas y reforzar la validez del diagnóstico no alérgico mediante la prueba de respuestas contra sustancias comunes como el polen, los ácaros del polvo.
Análisis de sangre - Si bien no hay análisis de sangre específicos que identifiquen directamente la presencia del asma, juegan un papel crucial en la determinación de si una enfermedad infecciosa podría inducir estos síntomas. Ayudan a analizar el estado general de salud al investigar los factores subyacentes que contribuyen a los patrones de respiración irregulares experimentados por los pacientes.
Revisión completa del historial médico - Las dolencias pasadas del paciente o la predisposición familiar hacia ciertas enfermedades también contribuyen en gran medida a reducir su estado actual.
¿Son precisas las pruebas de asma no alérgico?
Sí, las pruebas de asma no alérgica son precisas. Los avances médicos han allanado una ruta confiable para diagnosticar este tipo de asma de manera efectiva utilizando varios exámenes integrales.
Las pruebas de función pulmonar (PFT) juegan un papel esencial en el diagnóstico de asma no alérgica. "La espirometría: parte de PFTS mide la cantidad de aire que se exhala y qué tan rápido, lo que a menudo ayuda a identificar problemas respiratorios como la inflamación o la constricción persistente en los tubos bronquiales", según el Dr. Michael Grippi de la Universidad de Pensilvania.
Otra metodología es la prueba de desafío de metacolina utilizada cuando los resultados iniciales parecen normales a pesar de los síntomas que sugieren lo contrario. "El paciente inhala dosis crecientes de niebla de aerosol de metacolina antes y después de la espirometría; es extremadamente sensible al indicar cualquier anormalidades pulmonares, incluidas las sintomáticas a la asma", en la asma ", en Línea con los comentarios de Cleveland Clinic sobre su precisión.
Además, las evaluaciones meticulosas del historial médico junto con la evaluación física proporcionan información concluyente sobre los detalles de la condición, ayudando a los profesionales de la salud a realizar diagnósticos informados.
Other diagnostic methods include Peak Expiratory Flow rate readings that monitor breathing patterns over time, identifying variances indicative of potentially troubling trends pointing towards a conclusion about the presence or absence of asthmatic implications as put forth by Michigan Medicine—"PEF testing complements spirometry data offering invaluable Insights Cambios respiratorios sutiles ".
Por lo tanto, los resultados de estas pruebas han mostrado una precisión excepcional en el diagnóstico de asma no alérgica. De hecho, "una evaluación clínica detallada respaldada por pruebas objetivas ha mejorado significativamente el diagnóstico de asma y nos ha dado información crítica sobre la gravedad y el control de la enfermedad", según lo afirmado por Dra. Elizabeth Matsui en la Universidad Johns Hopkins.
Otro beneficio de dicho diagnóstico preciso es la mejora que aportan a los planes de tratamiento personalizados para los pacientes. Permite a los médicos adaptar eficientemente las intervenciones basadas en patrones de respuesta individuales, lo que produce resultados terapéuticos más efectivos.
Por lo tanto, los avances en las técnicas de diagnóstico aseguran que las pruebas ofrecen un alto grado de precisión al diagnosticar el asma no alérgica, facilitando a los médicos con ideas cruciales y habilitando estrategias de manejo eficaces seleccionadas en torno a las necesidades específicas del paciente.
¿Cuánto dura el diagnóstico?
El diagnóstico del asma no alérgico depende en gran medida del historial médico del individuo, junto con pruebas específicas administradas por profesionales de la salud. Sin embargo, un diagnóstico concluyente generalmente toma entre una y seis semanas.
"El cronograma para diagnosticar el asma varía enormemente; se basa en gran medida en la gravedad y la frecuencia de los síntomas", según el Dr. John Winder de la Facultad de Medicina de Harvard. Además, agrega que signos como la falta de aliento o la sibilancia a menudo conducen a los médicos por un camino de investigación hacia posibles problemas pulmonares, incluidas varias formas de asma.
Una parte clave del proceso de diagnóstico implica múltiples visitas, generalmente repartidas durante varias semanas, para encontrar respuestas que conducen a diagnósticos definitivos. La evidencia proporcionada a través de estas investigaciones culmina en conclusiones precisas después de los rigurosos exámenes y períodos de prueba, que podrían abarcar desde una semana hasta aproximación de un rango de mes, de ahí el marco de tiempo establecido 'una seis semanas' mencionado anteriormente.
Además, según el análisis de la red de centros de investigación clínicos de asma de la Asociación Americana de la Asociación de Pulmones, basado en datos del mundo real que abarcan 1999-2002, "la duración del proceso, la presentación del síntoma a través de la confirmación del médico, no establece piedra, sino que se inclina con más fluidez en el espectro generalizado. "
Por lo tanto, si bien los plazos exactos son difíciles de precisar dados las innumerables variables en juego (incluidos los tratamientos de respuesta al paciente), entendiendo que obtener un diagnóstico de asma no alérgico claro requiere paciencia y persistencia. El proceso puede sentirse lento, sin embargo, es fundamental someterse a todos los pasos necesarios antes de alcanzar un diagnóstico preciso y, posteriormente, el régimen de tratamiento correcto.
El Centro Médico de la Universidad de Maryland refuerza esta perspectiva al afirmar: "Cada encuentro de atención médica proporciona otra pieza del rompecabezas para diagnosticar el asma no alérgica, con especial énfasis en las pruebas de espirometría, los resultados de monitoreo de flujo máximo o incluso las pruebas de broncoprovocalización".
Estos exámenes clínicos ayudan a los profesionales médicos enormemente a distinguir el asma no alérgica de otras afecciones respiratorias, como la enfermedad pulmonar obstructiva crónica (EPOC) o la bronquitis. Estas medidas de diagnóstico aseguran un diagnóstico preciso que finalmente informa estrategias de gestión efectivas para vivir con esta afección y, por lo tanto, su papel crucial no puede ser exagerado.

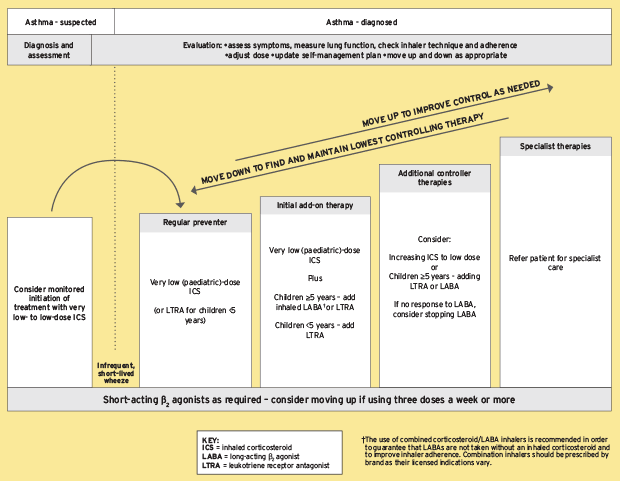
¿Cuáles son los mejores tratamientos para el asma no alérgica?
El asma no alérgico trae desafíos únicos. Pero, con una variedad de opciones disponibles para el tratamiento de asma no alérgico, el manejo efectivo está al alcance.
Inhaladores: Existen dos tipos: los inhaladores de rescate proporcionan un alivio rápido durante un ataque al abrir las vías respiratorias al instante, mientras que los inhaladores de control se toman diariamente para disminuir la inflamación en los pulmones con el tiempo.
Medicamentos orales: No se usa comúnmente, pero algunos ejemplos incluyen modificadores de leucotrienos y corticosteroides, que ayudan a reducir la inflamación pulmonar y relajar los músculos lisos que rodean los tubos bronquiales, respectivamente.
Inmunomoduladores: Se usa cuando otros tratamientos no son exitosos o los síntomas son graves. Alteran las respuestas del sistema inmune, ayudando a prevenir dificultades respiratorias debido a contaminantes o virus que desencadenan ataques.
Termoplastia bronquial: Un procedimiento relativamente nuevo que ofrece esperanza para aquellos que experimentan indicaciones persistentes de asma severa no controladas solo por medicamentos; Este proceso utiliza energía térmica a través de ondas de radiofrecuencia emitidas a través de un broncoscopio colocado en la tráquea de uno con el objetivo de reducir el exceso de tejido muscular que recubre las paredes de las vías respiratorias inflamadas que causan constricción, lo que resulta en menos exacerbaciones generales.
Modificaciones de estilo de vida Mantenga un potencial significativo también. El ejercicio físico regular ayuda a la mejora de la función pulmonar, mientras que mantener la inmunización de la gripe actualizada actúa como una medida preventiva que defiende las infecciones, lo que limita los episodios de inicio repentino que probablemente desencadenan tales enfermedades
Técnicas de respiración controlada: Ciertos ejercicios como la respiración diafragmática y de labio perseguido ayudan a aliviar la intensidad de la falta de aliento durante un ataque, mejorando la función pulmonar general.
Medidas ambientales: Dado que el aire frío o los contaminantes pueden desencadenar ataques de asma no alérgicos, usar una bufanda sobre la boca en el aire entrante cálido de invierno, mientras que permanece en el interior en días muy contaminados mantiene a raya sustancias nocivas.
Mantenimiento de peso saludable: El peso adicional coloca tensión adicional en los pulmones. Lograr y mantener un peso corporal saludable a menudo conduce a una mejor capacidad pulmonar y una gravedad de los síntomas reducidos.
Mitigar los niveles de estrés: Los altos niveles de estrés tienden a exacerbar los síntomas; La incorporación de técnicas de relajación como el yoga o la meditación consciente en las rutinas diarias ayuda al manejo del estrés, mitigando significativamente los posibles desencadenantes asociados con la angustia emocional.
Juntas, estas estrategias dan forma a un plan de batalla efectivo para combatir este desalentador trastorno respiratorio. Las personas que sufren de asma no alérgica deben trabajar estrechamente con los profesionales de la salud, asegurando resultados terapéuticos óptimos y adaptación de necesidades específicas exclusivas de sus perfiles de salud. Recuerde, cada persona es diferente; Por lo tanto, lo que funciona mejor varía de un individuo a otro: siempre mantenga las líneas de comunicación abiertas con los médicos con respecto a los tratamientos continuos.
¿Hay remedios caseros para tratar el asma no alérgica?
Sí, existen remedios caseros para administrar el asma no alérgica. Sin embargo, es crucial tener en cuenta que estos métodos no reemplazan los medicamentos recetados o el asesoramiento médico profesional, sino que complementan sus efectos.
En primer lugar, un paso crítico implica mantener la calidad aceptable del aire interior. Dado que este tipo de asma responde en gran medida a factores ambientales, como la contaminación y los cambios climáticos, garantizar condiciones de respiración limpia dentro de los hogares a menudo ayuda a reducir significativamente la gravedad de los síntomas.
Los purificadores de aire eliminan efectivamente los contaminantes en el aire, mientras que los humidificadores mantienen niveles óptimos de humedad, dos medidas que vale la pena considerar en la planificación correctiva. Además, la evitación de aerosoles irritantes o olores químicos fuertes contribuye enormemente a crear espacios de vida propicio libres de desencadenantes probables.
En segundo lugar, las modificaciones del estilo de vida presentan un impacto beneficioso. El ejercicio regular mejora la función pulmonar con el tiempo, lo que reduce los episodios de sin aliento, que son resultados clásicos de asma no alérgico. Sin embargo, tenga en cuenta que la necesidad de ejercicios previos al calentamiento ejemplares antes de iniciar rutinas vigorosas porque el esfuerzo físico repentino podría resultar contraproducente al inducir ataques asmáticos.
Las dietas saludables ofrecen ventajas adicionales, con ciertos alimentos que tienen propiedades antiinflamatorias, ayudando así a mitigar la inflamación bronquial que caracteriza esta afección.
En tercer lugar, las técnicas de manejo del estrés como el yoga o la meditación también proporcionan valiosos beneficios, dadas las conexiones establecidas entre la salud emocional y la intensidad del asma; La disminución de la ansiedad conduce a patrones respiratorios más tranquilos, por lo tanto, minimiza la probabilidad de ataque.
Sin embargo, recuerde que, si bien estos remedios caseros han mostrado beneficios potenciales en el manejo de los síntomas del asma no alérgica, sigue siendo primordial que las personas que sufran continúen el cumplimiento de los medicamentos recetados. Estas intervenciones naturales y basadas en el estilo de vida sirven como medidas de apoyo en lugar de tratamientos independientes.
Además, las consultas regulares con los proveedores de atención médica son esenciales para los ajustes necesarios o los cambios en los planes de tratamiento basados en las tendencias de respuesta hacia las estrategias de gestión ya adoptadas. Con la experiencia única de cada individuo con esta condición viene las respuestas variadas que requieren enfoques personalizados que tengan en cuenta patrones y desencadenantes de síntomas específicos.
En conclusión, ciertos procedimientos en el hogar ofrecen asistencia significativa al tratar con asma no alérgica, desde mantener una calidad óptima del aire interior, liderando un estilo de vida activo equilibrado por una dieta saludable, hasta las técnicas de reducción del estrés, todo contribuye a un control de enfermedades más efectivo. . Sin embargo, confiar únicamente en ellos sin asesoramiento médico profesional no es aconsejable debido principalmente a la naturaleza compleja que subyace a esta forma particular de trastorno asmático.
Sin embargo, siempre tenga en cuenta que cada persona es diferente. Lo que funciona bien para uno podría no necesariamente adaptarse a otro, lo que hace que el monitoreo continuo de la salud sea importante junto con las líneas abiertas consistentes mantenidas entre el paciente y el proveedor, facilitando cualquier reorgiros táctico necesario hacia mejores resultados de salud a largo plazo.
¿Es curable el asma no alérgico?
No, el asma no alérgica no es curable. Sin embargo, es crucial comprender que, si bien una cura completa sigue siendo difícil de alcanzar en el mundo médico de hoy, el manejo y el control de esta condición respiratoria a largo plazo han demostrado ser muy exitosos con las estrategias de tratamiento actuales.
Varios estudios confirman el asma como crónico; Su presencia persiste durante toda la vida una vez establecida. Independientemente del tipo, ya sea alérgico o no alérgico, la misma inflamación subyacente existe dentro de las vías respiratorias, lo que lleva a síntomas característicos, que incluyen tos, sibilancias y falta de aliento, entre otros.
Sin embargo, a pesar de la falta de opciones de cura directa para el asma no alérgica actualmente en existencia, la esperanza no debe perderse, por numerosos enfoques destinados a controlar estos síntomas de manera efectiva, mejorando así la calidad de vida sustancialmente con el tiempo:
De particular interés: la medicación juega un papel fundamental en la gestión de brotes al reducir la inflamación pulmonar aliviar los pasajes bronquiales reducidos. Los broncodilatadores son agentes comunes utilizados durante los períodos de síntomas agudos, aunque el uso continuo puede garantizar medicamentos recetados antiinflamatorios.
Las alteraciones del estilo de vida tienen un impacto significativo sobre la gravedad y la frecuencia de los ataques experimentados, con pérdida de peso y dejar de fumar que constituye áreas clave de enfoque en cuanto a la prevención, además de adherirse estrictamente a los regímenes de medicamentos prescritos, siempre consultando los cambios profesionales de la atención médica que se notifican lo que sea.













 Calificado excelente por 26,523+ reseñas
Calificado excelente por 26,523+ reseñas