Alergické astma: Příčiny, příznaky, diagnostika a léčba


Související produkty
Přehled alergického astmatu
Alergické astma je chronická respirační stav charakterizovaný přehnanou reakcí imunitního systému na specifické alergeny. Alergické astma je chronický stav dýchacích cest, který postihuje miliony lidí po celém světě. Je to podtyp astmatu, který je vyvolán expozicí alergenům, což má za následek zánět a zúžení dýchacích cest. Cílem tohoto článku je poskytnout komplexní přehled alergického astmatu, včetně jeho příčin, příznaků a dostupných možností léčby.
Je nezbytné, aby lidé s alergickou astmatem pochopili podmínky, jejich příznaky a dostupné možnosti léčby. Lidé s astmatem účinně kontrolují své příznaky, zabraňují exacerbaci a obecně zvyšují kvalitu svého života prováděním změn životního stylu, dodržováním akčního plánu a spoluprací s specialisty na zdravotní péči. Pro ty, kteří trpí alergickou astmatem, má současný výzkum v oboru potenciál vést k ještě více zlepšení.
Pochopení příčin alergického astmatu je zásadní pro efektivní strategie prevence a řízení. K vývoji a zhoršení alergické astmatu přispívá genetická predispozice, senzibilizace alergenů, imunologická dysregulace, expozice životního prostředí, hyper-reakce dýchacích cest, obezita a pracovní spouštěče.
Astma související s alergií je významně ovlivněna genetickými faktory. Lidé mají větší pravděpodobnost, že se astma vyvinou samy, pokud mají rodinnou anamnézu onemocnění nebo jiných alergických onemocnění. Četné geny, včetně genů zapojených do imunologické kontroly, hyper-reaktivity dýchacích cest a vývoj plic, byly spojeny s patofyziologií alergického astmatu. Mutace v těchto genech ovlivňují tendenci člověka k alergickým reakcím a případné vývoj astmatu.
Astma způsobená alergiemi je často vyvolána expozicí pracovních míst četným chemikáliím. V důsledku vystavení dráždivým látkám nebo alergenům, jako jsou chemikálie, prach nebo výpary, představují určité profese, jako je zemědělství, zpracování dřeva a chemická výroba, vyšší riziko. Významný podíl astmatických onemocnění astmatu dospělých je způsoben pracovními faktory. Tyto podněty z pracoviště mohou pro lidi, kteří jsou citliví, způsobit hyper-responzivitu dýchacích cest a přetrvávající zánět.
Astma je charakterizována opakujícími se epizodami sípání, dušností, těsností na hrudi a kašlem. Kašel uvolňuje sputum z plic, ale je náročné odstranit. Kvůli zvýšeným množstvím eozinofilních bílých krvinek vypadá to podobné hnisu při zotavení po epizodě astmatu (exacerbace). Obvykle se příznaky zhoršují v noci, ráno, po cvičení nebo za chladného počasí.
Diagnóza alergického astmatu obvykle zahrnuje kombinaci anamnézy, fyzikálního vyšetření a specifických testů. Testování alergií pomáhá identifikovat specifické alergeny, které vyvolávají příznaky astmatu. Existují dva hlavní typy alergických testů: kožní testy a krevní testy. Testy na kůži zahrnují píchnutí kůže malým množstvím alergenů a pozorování pro alergickou reakci. Krevní testy měří hladiny specifických protilátek (imunoglobulin E nebo IgE) produkovaných v reakci na alergeny.
Lékař občas provádí test výzvy k potvrzení diagnózy alergického astmatu. Tyto testy zahrnují vystavení pacienta potenciálním alergenům v bezpečném prostředí a zároveň sledují příznaky a funkci plic.
Ačkoli astma není vyléčena, příznaky se obvykle snižují. Nejúčinnější astmatickou léčbou jsou nalezení příčin astmatu, jako je cigaretový kouř, domácí zvířata nebo jiné alergie a vyhýbání se jim vystavení. Využití léků se doporučuje, pokud je snižování spouště nedostatečné. Farmanice jsou mimo jiné vybírány na základě závažnosti nemoci a na tom, jak často dochází k příznakům.
Použití bronchodilatátorů se doporučuje pro dočasné snížení symptomů. U pacientů, kteří zažívají sporadické útoky, není nutné žádné další léky. Kortikosteroidy s nízkou dávkou jsou doporučeny, pokud je přítomna mírná chronická onemocnění (více než dva útoky týdně), ačkoli jsou také možností perorální antagonisté leukotrienu nebo stabilizátory žírných buněk. Větší dávkování inhalačních kortikosteroidů se dává lidem, kteří denně zažívají útoky. Pokud je exacerbace mírná nebo závažná, do těchto terapií se přidá perorální kortikosteroidy.
Zásadní součást kontroly astmatu byla zdůrazněna jako zvyšování povědomí o stavu a zavedení zdokumentovaného akčního plánu. Pravděpodobně je užitečné nabídnout instruktážní relace, které obsahují informace konkrétní pro podmínku osoby. Podle Světové zdravotnické organizace musí být rizikové faktory sníženy kouření tabáku, znečištění ovzduší, chemické dráždivé látky, jako je parfém, a prevalence onemocnění dolních dýchacích musí být snížena. Omezení vystavení ženy kouření, zatímco ona je těhotná, ošetřovatelství a další expozice péči o děti nebo velké rodiny jsou další potenciální iniciativy, ale žádná z nich nemá Pro tuto indikaci je třeba doporučit adekvátní důkazy.
Co je alergické astma?
Alergická astma je respirační stav charakterizovaný zánětem a dýchacími obtížemi nebo těsností dýchacích cest. Zánět dýchacích cest nastává, když se podšívka dýchacích cest plněná hlenkou a tekutinou oblékne a omezí se. Bronchospasmus nastane, když se svaly, které obklopují dýchací cesty, se utahují a omezují ve snaze udržet dýchací cesty otevřené. Pacienti jsou ponecháni s kašlem, síťovým přizpůsobením, tlakem do jejich hrudníků a dušností. Alergie a astma jsou dvě velmi odlišné poruchy. Jsou však vzájemně úzce spojeni. Je zásadní pochopit, že ne všechny osoby s astmatem mají také alergie. Kromě toho ne každý, kdo má alergie, má také astma.
Hyperaktivní imunitní systém je přítomen u lidí s alergickými poruchami. Jejich imunitní systémy reagují na věci, které jsou obecně bezpečné. Toto je označováno jako alergická reakce.
Předpokládá se, že k alergickému astmatu přispívá směs dědičných a environmentálních faktorů. Pokud jde o nástup astmatu, genetika často hraje důležitý vliv. Rodinná anamnéza astmatu nebo alergií zvyšuje potenciál rozvoje astmatu. Proto je zásadní pochopit rodinnou anamnézu pacienta.
Vědci zjistili, že jedinci s alergickým astmatem jsou obvykle mladší a častěji testují pozitivní na alergeny kožních než u nealergických astmatu. Alergické astma se vyskytuje nejčastěji u ženského pohlaví než u mužského pohlaví.
Astma související s alergií je významně ovlivněna genetickými faktory. Lidé mají větší pravděpodobnost, že se astma vyvinou samy, pokud mají rodinnou anamnézu onemocnění nebo jiných alergických onemocnění. Četné geny, včetně genů zapojených do imunologické kontroly, hyper-reaktivity dýchacích cest a vývoj plic, byly spojeny s patofyziologií alergického astmatu. Mutace v těchto genech ovlivňují tendenci člověka k alergickým reakcím a případné vývoj astmatu.
Senzibilizace na určité alergeny je jedním z hlavních faktorů, které přispívají k alergickému astmatu. Mezi tyto alergeny patří roztoči prachu v domácnosti, pyl, majetek ze zvířat, mikroby z plísní a specifické potraviny. Když jsou tyto alergeny vystaveny těm, kteří jsou ohroženi, jejich imunitní systémy vytvářejí silnější reakci, což má za následek zánět dýchacích cest a bronchokonstrikci. Počátek a zhoršení alergického astmatu jsou ovlivněny řadou faktorů prostředí. Příznaky astmatu se zhoršují venkovními alergeny, jako jsou pyl a znečišťující látky ovzduší, včetně kouření, hmoty částic a těkavých organických sloučenin (VOC). Navíc virové respirační infekce zhoršují již existující příznaky astmatu nebo zvyšují šanci na jeho získání, zejména u malých dětí.
Je obtížné rozlišovat mezi alergickým a nealergickým astmatem. Je to proto, že oba typy symptomů astmatu, jako je kašel, sípání, těsnost hrudníku a dušnost, jsou stejné. Hlavním rozlišením je, že alergická astmatika obvykle vykazuje příznaky po dýchání alergenu. Alergičtí astmatičtí pacienti se vyvíjejí kožní vyrážky nebo jiné nerespirační alergické příznaky.
Při léčbě alergického astmatu se často doporučuje přístup se dvěma hroty. Astma i alergie je třeba léčit.
Existuje mnoho možností terapie alergií. Antihistaminika jsou počáteční fází pro léčbu alergického astmatu. Molekuly uvolňované během alergických reakcí, jako je histamin, jsou blokovány antihistaminiovými léky. Tyto léky se používají podle potřeby, i když v závislosti na alergenu běžně fungují nejlépe, pokud se odebírají denně během alergické sezóny.
Pacienti s astmatem jsou léčeni řadou léčiv. Některé léky zabraňují nebo snižují zánět dýchacích cest. Jiní zastavují alergickou reakci, která má za následek příznaky. Jiní usnadňují sípání a kašel, který usnadňuje dýchání. Někteří jednotlivci se domnívají, že astma může být vyrobena, je to však nesprávné. Astma opravdu nevyroste, i když vaše příznaky zmizí časem, protože astma může vést ke změnám v dýchacích cestách.
Někteří lidé však překonávají některé alergie, nebo konkrétněji, jejich těla nereagují na určité alergeny tak silně.
Jak se liší alergická astma od jiného typu astmatu?
Na celém světě trpí miliony lidí chronickými respiračními chorobami známými jako astma. Způsobuje příznaky včetně kašle, sípání, dušnosti a těsnosti hrudníku, protože dýchací cesty jsou zaníceny a zúženy. Existuje několik různých forem astmatu, ale alergická astma vyniká pro své konkrétní spouštěče a základní imunologické reakce. Se zaměřením na své příčiny, příznaky, diagnózu a dostupnou léčbu se tento článek snaží analyzovat jedinečné vlastnosti alergického astmatu ve srovnání s jinými typy astmatu.
Alergické astma, také známé jako vnější astma, je podtypem astmatu, který je primárně spuštěn alergeny. Mezi tyto alergeny patří roztoči prachu, mazlíčci, pyl, spóry plísní a určitá jídla. Alergické astma je nejčastější formou astmatu, která představuje přibližně 60-80% všech astmatických případů.
Základní imunologická odpověď je jednou z hlavních charakteristik alergického astmatu. Expozice alergenům způsobuje přehnanou reakci imunitního systému u lidí s alergickým astmatem. Když imunitní systém určí, že alergen je nebezpečný, uvolňuje látky včetně histaminů, leukotrienů a cytokinů. Příznaky astmatu jsou způsobeny těmito látkami, které dráždí a omezují dýchací cesty.
Na rozdíl od jiných typů astmatu je alergické astma vyvoláno pouze alergeny. Tyto alergie se liší od člověka k člověku, často zahrnují věci, jako je pyl, mazlíček, prachové roztoči a plísně. Když je osoba, která trpí alergickým astmatem, vystavena těmto spouštěčům, jejich imunitní systém reaguje a zahajuje zánětlivý proces v dýchacích cestách.
Příznaky alergického astmatu jsou totožné s příznaky jiných forem astmatu. Patří mezi ně sípání, těsnost hrudníku, dušnost, kašel a potíže s dýcháním. Avšak ve srovnání s nealergickými astmaty se však alergické astmatické symptomy obvykle po vystavení specifickým alergenům obvykle vážnější.
K diagnostice alergického astmatu se používají důkladné fyzické vyšetření, analýza anamnézy a specializované testy. Přesné alergeny, které způsobují příznaky astmatu, lze určit pomocí alergického testování kůže nebo krevních testů. Tyto testy hodnotí koncentrace konkrétních protilátek imunoglobulinu E (IGE) produkovaných v reakci na různé alergeny.
Podobně jako u jiných forem astmatu je alergická astma léčena zaměřením na léčbu symptomů a vyhýbáním se útokům astmatu. Dlouhodobé regulátorové léčiva, jako jsou inhalační kortikosteroidy, leukotrienové modifikátory a dlouhodobějící beta-agonisté, se často používají s krátkodobými nouzovými inhalátory k poskytování okamžité úlevy během astmatických útoků. Kromě toho lze doporučit přijmout opatření pro prevenci alergenů, včetně využití krytí matrací, rutinního čištění a vyloučení psů z ložnice. Alergenová imunoterapie, někdy označovaná jako alergické záběry, je jednou výraznou metodou léčby alergického astmatu. Za účelem znecitlivění imunitního systému v průběhu času zahrnuje toto ošetření vystavení pacienta neustále zvyšujícím dávkování alergenů. U některých lidí s alergickou astmatem pomáhá imunoterapie alergeny ke zmírnění příznaků a potřeby léků.
Silný astmatický útok a potenciálně fatální důsledky vyplývají z alergického astmatu, pokud není správně zvládnuto. Lidé s alergickým astmatem, který úzce spolupracuje s jejich zdravotnickými pracovníky, musí vytvořit akční plán astmatu, který se zabývá efektivním řízením léků, pravidelným kontrolám a rozpoznávání a vyhýbání se spouštěčům.
Je alergické astma běžné?
Ano, v určitých demografických a geografických oblastech je alergická astma častější než jiné typy astmatu. Podle zprávy Global Astma 2018 je celosvětově 300 milionů astmatu, přičemž nejběžnějším typem je alergická astma. Podle studií je mnoho případů astmatu alergického původu v průmyslových zemích, jako jsou Spojené státy a Evropa, až 90% astmatických případů u dětí a 50% až 70% případů u dospělých bylo však alergické senzibilizaci.
V posledních letech se alergická astma stala běžnější, zejména mezi mladými a v městském prostředí. Za toto zvýšení jsou odpovědné mnoho příčin, jako je zvyšování expozice alergerům environmentálních alergenů, dietní a životní styl a snížená mikrobiální rozmanitost. Kromě toho, protože ti, kteří mají rodinnou anamnézu alergií nebo astmatu, je větší pravděpodobnost, že se vyvinou alergické astma, genetická predispozice také přispívá k stavu.
Pro ty, kteří trpí alergickou astmatem, je jejich kvalita života výrazně ovlivněna. Je spojena s opakovanými příznaky, omezeními fyzické aktivity, problémy se spánkem a vyšší riziko astmatické recidivy Chronický zánět dýchacích cest zvyšuje riziko rozvoje různých respiračních poruch, včetně chronického obstrukčního plicního onemocnění (COPD), stejně jako dlouhodobá plíce poškození a snížená funkce plic. Alergická astma, zejména u dětí a adolescentů, má navíc významný psychologický a emocionální dopad, včetně úzkosti, zoufalství a sociální izolace.
Kromě toho má alergická astma významný finanční dopad na pacienty i systémy zdravotní péče. Náklady na léky, schůzky lékaře, návštěvy ER a pobyty v nemocnici jsou příklady přímých nákladů. V důsledku chybějící práce nebo školních dnů a nižší produktivity práce dochází k nepřímým nákladům. Náklady spojené s astmatem převyšují 80 miliard dolarů ročně v USA.
Strategie pro řízení alergického astmatu zahrnují snížení expozice spouštěčům, udržování kontroly symptomů a zabránění recidivy využívajícím podestýlku, která je odolná proti alergii, zbavení se koberců a udržování pravidelného čištění pomůže omezit expozici alergenu doma. Modifikátory leukotrienu, dlouhodobě působící beta-agonisté, inhalační kortikosteroidy a imunomodulátory jsou několika příklady farmaceutických terapií. Tyto léky pomáhají snižovat zánět, uvolnit napětí dýchacích cest a zvyšování kapacity plic.
Bylo prokázáno, že imunoterapie imunoterapie, zejména imunoterapie subkutánní nebo sublingvální alergeny, je prospěšná při uvolňování alergických symptomů a změně průběhu onemocnění. Za účelem postupného znecitlivění imunitního systému zahrnuje tato léčba poskytování pacientů postupně vyšších dávek alergenů.
Programy pro samosprávu a vzdělávání jsou nezbytné pro pomoc lidem s alergickou astma porozumět a kontrolovat jejich stav. Důležité prvky samosprávy pro astma zahrnují akční plány astmatu, rutinní monitorování symptomů, měření maximálního toku a vhodné užívání záchranných léčiv. Navíc vytvoření podpůrné atmosféry ve škole a práci, kde jsou spouštěče astmatu udržovány na minimu, výrazně zvyšuje pohodu lidí, kteří trpí alergickým astmatem.
Jaké jsou příčiny alergického astmatu?
Pochopení příčin alergického astmatu je zásadní pro efektivní strategie prevence a řízení. K vývoji a zhoršení alergické astmatu přispívá genetická predispozice, senzibilizace alergenů, imunologická dysregulace, expozice životního prostředí, hyper-reakce dýchacích cest, obezita a pracovní spouštěče.
Astma související s alergií je významně ovlivněna genetickými faktory. Lidé mají větší pravděpodobnost, že se astma vyvinou samy, pokud mají rodinnou anamnézu onemocnění nebo jiných alergických onemocnění. Četné geny, včetně genů zapojených do imunologické kontroly, hyper-reaktivity dýchacích cest a vývoj plic, byly spojeny s patofyziologií alergického astmatu. Mutace v těchto genech ovlivňují tendenci člověka k alergickým reakcím a případné vývoj astmatu.
Astma způsobená alergiemi je často vyvolána expozicí pracovních míst četným chemikáliím. V důsledku vystavení dráždivým látkám nebo alergenům, jako jsou chemikálie, prach nebo výpary, představují určité profese, jako je zemědělství, zpracování dřeva a chemická výroba, vyšší riziko. Významný podíl astmatických onemocnění astmatu dospělých je způsoben pracovními faktory. Tyto podněty z pracoviště mohou pro lidi, kteří jsou citliví, způsobit hyper-responzivitu dýchacích cest a přetrvávající zánět.
Níže jsou uvedeny některé příčiny alergického astmatu:
1. Pyl
Pyl hraje významnou roli v alergickém astmatu, což je typ astmatu vyvolaného expozicí specifickým alergenům. Když jsou vystaveny alergenům, dýchací cesty zvětšují a úzké, což způsobuje příznaky včetně těsnosti na hrudi, kašel, sípání a dušnost. U těch, kteří jsou zranitelní, může pyl, častý alergen vzduchu způsobit nebo zhoršit příznaky alergického astmatu.
Pyl je běžný alergen, který uvolňuje rostliny, zejména stromy, trávy a plevele, během jejich reprodukčního cyklu. Vzhledem k jejich malé velikosti a snadné disperzi ve vzduchu tyto malé částice snadno procházejí velké vzdálenosti a dosahují dýchacího systému.
Lidé, kteří mají alergickou astma, zažijí imunologickou reakci, když dýchají v pylových částicích, protože jejich imunitní systém interpretuje pyl. V reakci na expozici pylu vytváří imunitní systém konkrétní protilátky nazývané imunoglobulin E (IGE). Tyto protilátky se navazují na žírné buňky, které se nacházejí v různých orgánech, jako jsou dýchací cesty.
Po druhém setkání s pylem identifikují alergeny související s IgE souvisejícími s IgE souvisejícími se stoly a způsobují produkci několika látek, včetně histaminu. Histamin a další mediátory v dýchacích cestách spouštějí imunologické reakce, jako je zánět, bronchokonstrikce (zúžení dýchacích cest) a zvýšená produkce hlenu.
Závažnost alergických příznaků astmatu se liší v závislosti na citlivosti jednotlivce vůči pylu, množství expozice pylu a dalších faktorech. Hladiny pylu v životním prostředí bývají v určitých ročních obdobích vyšší, jako je jaro a podzim, když rostliny uvolňují pyl. Jednotlivci s alergickým astmatem proto často vyskytují sezónní exacerbace svých příznaků, běžně známých jako sezónní alergické astma.
2. Roztoči prachu
Roztoči prachu jsou malí, hmyzí škůdci, kteří žijí v teplém, vlhkém prostředí a živí se mrtvými kožními buňkami lidí. Lidé nezjistí prachové roztoče, protože jsou příliš málo. Nejsou to parazity, které dráždí kousnutí kůže nebo se pohřbí v našem těle. Lidé, kteří jsou alergičtí na roztoči prachu nebo prachu, skutečně reagují, když dýchají v prachových částicích, které zahrnují proteiny z mrtvých těl, moči nebo stolice roztočů. Roztoči prachu způsobují nosní otok a alergii na prach.
Téměř v každém domově se roztoči nacházejí přirozeně. Nejdůležitějším prvkem při hodnocení, zda má dům velké množství roztočů prachu, je vlhkost. Je to proto, že tito roztoči berou vlhkost ze vzduchu, protože roztoči prachu nepijí vodu jako lidé. Roztoči prachu nejsou schopni vzkvétat v suchém prostředí, jako jsou pouště.
Alergeny roztočů prachu často nezůstávají ve vzduchu, na rozdíl od alergenů PET. Místo toho se alergen snadno váže na prach nebo vlákna. Alergeny roztočů se drží koberců, spánkových oděvů, polštářů, pohovek a židlí, závěsů a dalších povrchů, které působí jako kolonie. Většina kontaktu alergií roztočů dochází během spánku.
Pro lidi, kteří mají astma, jsou roztoči prachu jedním z hlavních vnitřních spouštěčů. Lidé s astmatem, ti, kteří jsou alergičtí nebo citliví na roztoče, a ti, kteří žijí v domovech, kde jsou roztoči prachu přítomni, zažívají účinky na zdraví. Astmatické epizody jsou výsledkem expozice alergenům roztočů, které způsobují mírné příznaky alergie. Vodní oči, rýma a občasný kýchání jsou možné příznaky mírného alergického astmatu. V těžkých situacích problém přetrvává a způsobuje pokračující kýchání, kašel, přetížení, tlak na obličej nebo dokonce závažný astmatický útok. Astmatické epizody se častěji vyskytují u lidí s astmatem, kteří jsou alergičtí na roztoče.
Patofyziologie alergie roztočů roztoče zahrnuje senzibilizaci zprostředkovanou IgE. Tato hypersenzitivní reakce je hypersenzitivní reakce typu 1, při které helpové buňky CD4 + a T stimulují B buňky, aby byly IgE protilátky specifické pro antigen, což je alergen roztočů v domácím prachu. Jízdní buňky a krve bazofilové buňky mají receptory fceri, na které se IgE váže. Nyní však protilátky IgE specifické pro alergeny senzibilizují žírné buňky a bazofilové buňky. Bound IgE-senzitizované buňky zesíťové, když jsou znovu vystaveny stejným alergenům, což způsobuje jejich poruchu. Klinický projev alergie na roztoči je způsoben uvolňováním zánětlivých markerů. Senzibilizace včasného života na alergeny roztočů vedou k přechodu z alergického na alergické astma.
4. Spóry plísní
Forma je forma houby, která uvolňuje spory do atmosféry. Když dojde k vlhkosti nebo vlhké atmosféře, roste plíseň téměř na cokoli. Formy se nacházejí uvnitř i vně. Plíseň způsobuje alergické a následně alergické astmatické příznaky.
Okamžitě dochází k alergické reakci na formu. Někdy však má za následek příznaky, které se objevují později. Příznaky astmatu se v důsledku toho zhoršují v průběhu času, včetně ucpaného nosu. Lidé mají alergii na plísně, pokud se jejich příznaky často zhoršují ve vlhkém, humaně nebo plesnivém prostředí, jako je suterén.
V létě a na podzim venkovní formy často vyvolávají příznaky alergie. Ale v teplejších, vlhčích podnebí se alergická reakce vyskytuje po celý rok. Celoroční alergické problémy jsou způsobeny vnitřními formami.
Občas ovlivňuje stav známý jako alergická bronchopulmonální aspergilóza některých lidí. V této situaci způsobuje plíseň nebo houba alergická reakce a zánětlivou (otok) reakci v plicích. Podobně jako u příznaků astmatu dochází k významnému sípání, kašel, těsnost hrudníku a dušnost.
Houby potravin, jako jsou ty, které se nacházejí v sušeném ovoci, sójové omáčce, octu a jídle, jako jsou houby, zřídka vyvolávají nosní, oční nebo respirační alergické symptomy. Přímý dopad potravin na krevní cévy je běžným důvodem pro reakce na hubnutí potravin.
Například přirozená chemikálie zvaná histamin je přítomna ve fermentovaných potravinách (jako je víno). Když pacienti mají alergickou reakci, alergické buňky uvolňují histamin. Histamin reaguje na potraviny a spouští alergické reakce.
4. Zvířec
Důležitým faktorem alergického astmatu je zvíře. Zvířecí paprsky jsou mikroskopické fragmenty kůže, vlasů, kožešin nebo peří, které jsou vyloučeny zvířatami, jako jsou kočky, psi, hlodavce a ptáci. Když jsou tyto alergenní částice dýchány, mohou na ně alergičtí alergické reakce.
Lidé, kteří jsou vystaveni zvířecím magie, mohou zažít senzibilizaci, což je stav, ve kterém jsou jejich imunitní systémy abnormálně citlivé na alergeny v taneční. Imunitní systém produkuje určité protilátky, známé jako imunoglobulin E (IGE) protilátky, proti alergenům zvířat, což vede k senzibilizaci. Tato citlivost se vyvíjí po výsledku dlouhodobé expozice zvířecím mužům.
Jednotlivci, kteří jsou citliví na zvířecí, zažívají alergickou reakci, když se s ní spojí. Specifické protilátky IgE se vážou na alergeny v PET rounderu a aktivují žírkové buňky, což jsou imunologické buňky. Histamin je jednou z chemických molekul, které uvolňují žírné buňky, které způsobují zánět a zúžení dýchacích cest. Těmito reakcemi jsou přinášeny příznaky astmatu, jako je kašel, sípání, těsnost hrudníku a dušnost.
Alergeny zvířat jsou přenášeny na různé povrchy, včetně nábytku, koberců a oblečení. Tato křížová kontaminace vede k expozici i v prostředích, kde nejsou zvířata přítomna, protože alergeny se provádějí na těchto površích a při narušení se stávají vzduchem, což spustí příznaky astmatu.
Minimalizace expozice a vyhýbání se dotyku jsou nejlepší způsoby, jak léčit alergii na domácí zvířata. Když je kolem zvířete nevyhnutelný, lidé se vyhýbají držení zvířete v tom, že se drží tím, že se ujistí, že veškerý nábytek, koberce a oblečení jsou okamžitě čistí a často po kontaktu. Když člověk přišel do kontaktu se zvířetem přímo, umyjte si ruce nebo se dokonce vykoupají. Aby se snížilo množství alergenů ve vzduchu, musíme označit oblast jako zónu bez domácích zvířat a využít čističe vzduchu.
5. Toudy švábů
Nejběžnějším chronickým onemocněním u dětí je astma, což je rostoucí klinický a veřejný problém. Od 7,3% v roce 2001 na 8,4% v roce 2010 se zvýšila prevalence astmatu ve Spojených státech. Více než 300 milionů jednotlivců na celém světě trpí astmatem, která je zodpovědná za jednu smrtelnost z každých 250. Příčina tohoto rostoucího výskytu však stále není zcela známa.
Bylo jasné, že interakce mezi určitými genetickými proměnnými a faktory včasného života hrají významnou roli při vývoji astmatu. Antigeny švábů jsou rozšířené a bylo prokázáno, že expozice a senzibilizace zvyšují morbiditu astmatu. Zdá se, že zejména u dětí s astmatem s astmatem s astmatem má větší dopad na astmatickou morbiditu než prachové roztoči nebo alergie na domácí mazlíčky.
Podle studie astmatu a alergií (NAAS) mají domy v oblastech s vyšší prevalencí astmatu více alergenů švábů v prachu v posteli než v oblastech s nižší prevalencí astmatu.
Surový extrakt šváb se používá k identifikaci alergie švábů prostřednictvím testování kůže a/nebo stanovení specifického IgE na alergeny švábů. Bylo prokázáno, že hladiny IgE specifické pro švály alergen jsou spojeny s expozicí alergenu u jedinců, kteří si vyvinuli senzibilizaci a také řadu zánětlivých, fyziologických a klinických příznaků.
Stejně jako mnoho jiných vnitřních/venkovních alergenů (jako jsou roztoči domácího prachu, houby, pyl a zvířecí pánev), mohou švábkové částice exkrementů vstoupit do plic usazením přes nosní nebo ústní dutiny, kde mohou způsobit zánět alergického typu alergen- indukované epiteliální poškození nebo přímým kontaktem s epiteliálními buňkami.
Kromě přímé aktivace epiteliálních buněk mohou alergeny švábů také způsobit jejich uvolňování cytokinů a chemokinů (jako jsou TSLP, IL25, IL33 a TGF-1), které přitahují zánětlivé buňky do alergen poškozených dýchacích cest.
Existují určité potraviny nebo potravinářské přísady, které mohou způsobit alergické astma?
Ano, někteří pacienti s astmatikou mají také potravinové alergie. Přestože se však příznaky potravinových alergií podobají astmatickému útoku, alergie na potraviny občas způsobují útoky astmatu. Alergická reakce těla na jídlo se nazývá anafylaxová reakce. Reakce anafylaxe způsobuje stejné příznaky jako astma, jako je sípání, kašel a dušnost. Anafylaxe navíc má za následek úzkost, problémy s žaludkem, problémy s oběhem, vodnaté nebo svědivé oči a ekzém kůže. Při závažnějších anafylaxních reakcích je také možná úmrtnost.
Jakékoli jídlo má potenciál způsobit alergickou reakci u člověka. Mezi běžné potraviny, na které lidé mají alergie, však patří ořechy, vejce, pšenici, mléko, měkkýši a sóju. Alergie na potraviny jsou poměrně neobvyklé a mají za následek zažívací potíže.
Ve skutečnosti, sulfity, běžná potravinová složka, spouštějí astmatický útok nebo symptomy astmatu, zejména u osob s těžkou, dlouhotrvající astmatem. Na rozdíl od alergických reakcí, které zahrnují protilátku IGE (imunoglobulinu), lékařští vědci nevědí, jak siřičicí produkují příznaky astmatu. Zpracované brambory, krevety, sušené ovoce, pivo a víno mají sloučeniny siřičitých. Hlavními potravinami, které obsahují sulfity, které vyvolávají příznaky astmatu, jsou víno a pivo. Glutamát monosodu (MSG), kvasinky a další dietní přísady také zhoršují astmatické příznaky.
Salicyláty jsou zodpovědné za alergické reakce. Salicyláty jsou přirozeně se vyskytující látkou, která se nachází v rajčatové pastě, medu, pivu a kávě, ale do jídla se nepřidávají. Aspirin je salicylát a přibližně 10% pacientů s astmatikou je náchylné k němu.
Většina lidí neskončí alergické reakce nebo získává příznaky astmatu z přísad stravy. Pochopení složek potravin a ověření zkušeností druhých je zásadní, protože pouze malé procento lidí skutečně zažívá alergické reakce. Chemikálie a přísady na potraviny nejsou identifikovány jako alergeny na balení potravin, s výjimkou síralu, ale v seznamu složek je stále najdete. Nezapomeňte diskutovat o této složce s lékařem, pokud si myslíte, že jídlo, které neuznáváte, je zodpovědné za vaše astma nebo za alergickou reakci.
Jak může cigaretový kouř nebo znečištění ovzduší způsobit alergické alergeny?
Znečištění ovzduší a cigaretový kouř jsou dva běžné environmentální prvky, které poškozují zdraví lidí. Ačkoli jejich souvislost s respiračními a kardiovaskulárními chorobami je dobře známa, nedávný výzkum naznačuje, že působí jako alergeny, což způsobuje alergické reakce u těch, kteří jsou citliví.
Znečištění ovzduší a cigaretový kouř jsou nyní považovány za důležité faktory prostředí, které ovlivňují nástup a závažnost alergických reakcí. Je zásadní snížit expozici těmto nebezpečným sloučeninám kvůli jejich schopnosti zasahovat do imunologické funkce, způsobit zánět a usnadnit alergenům vstup do respiračního systému. Lidé snižují vliv cigaretového kouře a znečištění ovzduší na alergické alergeny a zvyšují obecnou pohodu těch, kteří jsou náchylní k alergiím stanovením efektivní politiky veřejného zdraví, zvýšením znalostí a přijímáním opatření, aby se jim vyhnuli.
Cigaretový kouř obsahuje četné škodlivé látky, včetně nikotinu, oxidu uhelnatého a těkavých organických sloučenin (VOC). Podle výzkumu tyto složky obsahují imunomodulační vlastnosti, které zvyšují šanci na alergickou senzibilizaci. Podle studií může expozice cigaretovému kouři zvýšit vývoj protilátek IGE, což způsobí, že lidé budou náchylnější k alergickým reakcím. Kromě toho regulační T buňky, které jsou nezbytné pro zachování imunologické tolerance a vyhýbání se alergiím, méně účinně pracují v přítomnosti nikotinu.
Znečištění ovzduší je komplexní směs částic (PM), plynů a různých toxických látek vyzařovaných z vozidel, průmyslových odvětví a přírodních zdrojů. Částice, zejména PM2,5 a ultrafinové částice, byly spojeny s senzibilizací alergie a zhoršenou již existující alergie. Tyto spóry usnadňují alergenům vstup do respiračního systému tím, že přenášejí věci, jako je pyl a plísňové spory. Začnou imunologické reakce po dýchání, což způsobuje syntézu IgE a uvolňování prozánětlivých cytokinů.
Existuje mnoho způsobů, jak znečištění ovzduší a cigaretový kouř způsobují alergickou citlivost. Nejprve způsobují oxidační stres a zánět v dýchacích cestách, což zhoršuje integritu respiračního epitelu. Alergeny jsou schopny interagovat s imunitními buňkami, když je narušena funkce bariéry, což jim umožňuje vstoupit do hlubších tkání. Za druhé, vrozený imunitní systém je aktivován cigaretovým kouřem a znečištěním ovzduší, což podporuje imunitní odpověď zkreslenou Th2. Tento posun směrem k imunitní polarizaci Th2 upřednostňuje produkci IgE a rozvoj alergických reakcí.
K snížení rizika alergických reakcí způsobených cigaretovým kouřem a znečištěním ovzduší je třeba podniknout několik kroků. V první řadě jsou nařízení a programy, které pomáhají lidem přestat kouřit, zásadní pro prevenci vystavení cigaretovému kouři. Kromě toho podpora využití čistší energie a stanovení silnějších limitů emisí průmyslových zdrojů pomáhá při snižování úrovní znečištění ovzduší. Kvalita vnitřního ovzduší se zlepšuje pomocí zařízení filtrace vzduchu, dostatečnou větrání a menším počtem pro domácnost.
Jaké jsou příznaky alergického astmatu?
Rozpoznání příznaků alergického astmatu je zásadní pro včasnou diagnózu, účinnou léčbu a zlepšení dlouhodobých výsledků. Níže jsou uvedeny některé běžné příznaky alergického astmatu.
Někteří alergičtí astmatem mají gastrointestinální problémy, jako je reflux, nadýmání a bolest v břiše. Některé spouštěče, jako je stres, konkrétní léky nebo základní nemoci, jako je gastroezofageální refluxní onemocnění (GERD), způsobují, že se tyto příznaky projeví. Abychom však posoudili konkrétní příznaky a identifikovali základní příčinu, je důležité, abyste hovořili se zdravotnickým lékařem.
Je důležité se poradit s lékařem, pokud má osoba závažné nebo přetrvávající nepohodlí břicha, aby získala správnou diagnózu a léčbu. Lékařský expert bude schopen vyhodnotit příznaky, provést všechny nezbytné testy a nabídnout konkrétní doporučení na základě konkrétních podmínek.
1. Úzkost
Úzkost a alergická astma běžně interagují, což má za následek komplexní interakci mezi fyzickým a duševním zdravím. U lidí s alergickou astmatem však alergeny způsobují imunologickou odpověď, která spustí řetězec událostí, které zvyšují hladinu stresu a úzkost. Přetrvávající starosti s útokem na astma a související omezení na každodenní činnosti způsobené alergickým astmatem mají vážný negativní dopad na duševní zdraví člověka. Úzkost zhoršuje příznaky alergického astmatu tím, že způsobují hyperventilaci a bronchokonstrikci.
U lidí s alergickou astmatem vede řada proměnných ke zvýšení nebo zhoršení úzkosti. Za prvé, nepravidelné charakteristiky epizod astmatu a odpovídající strach z udušení způsobují hodně úzkosti. Duševní bolest způsobená vnímáním hrozby pro vlastní nebo život milovaného člověka začíná cyklus starostí a úzkosti. Kromě toho omezení zavedená alergickým astmatem, jako je vyhýbání se konkrétním místům nebo činnostem, způsobují sociální izolaci, nízkou sebeúctu a zvýšenou úzkost.
Kromě toho jsou mozkové a neurotransmiterové systémy přímo ovlivněny chronickým zánětem a imunologickou dysregulací spojenou s alergickou astmatem. Podle studií ovlivňují prozánětlivé cytokiny, které jsou generovány během alergických reakcí, neurotransmiterové systémy, které řídí náladu, což zvyšuje pravděpodobnější pocity úzkosti. Kromě toho, protože kortikosteroidy mají psychologické nepříznivé účinky, jejich použití při léčbě astmatu potenciálně zvyšuje úzkost.
2. Únava
Únava je běžným příznakem lidí s alergickým astmatem, ačkoli je obvykle maskována znatelnějšími respiračními příznaky. Při jeho vzniku hraje řadu faktorů, ačkoli přesné mechanismy způsobující únavu spojenou s alergickým astmatem nejsou plně známy.
V důsledku nočních příznaků alergického astmatu, jako je potíže s kašlem a dýchání, jsou narušeny vzory spánku. Tato narušení způsobují špatný spánek, který způsobuje vyčerpání během dne a nízké úrovně energie.
Astmatické útoky způsobují, že se dýchací cesty omezují, což ztěžuje dýchání. To má za následek menší příjem kyslíku, což by zbavilo tkáně těla a orgánů kyslíku. Nedostatek kyslíku způsobuje únavu, protože je nezbytný pro generování energie. Různé molekuly a cytokiny jsou uvolňovány v důsledku imunologické reakce způsobené chronickým zánětem spojeným s alergickým astmatem. Tyto chemikálie mají schopnost šířit příznaky malátnosti a únavy v celém těle.
Kvalita života jednotlivce je únavou velmi ovlivněna u alergického astmatu. Neustálá únava ztěžuje cvičení a zapojení do fyzické aktivity, což omezuje zapojení do sociálních a každodenních činností. Kromě toho narušuje kognitivní funkci, narušuje zaostření, paměť a obecnou produktivitu. Kromě toho je cyklus fyzické a duševní únavy vytvářen přítomností respiračních problémů a únavy, které snižují motivaci a zvyšují úroveň stresu.
3. Kašel
Chronický kašel je dalším běžným příznakem alergického astmatu. Tento kašel je suchý nebo doprovázen produkcí hlenu. Vyvolává to alergeny nebo fyzické cvičení a zdá se, že se odehrává častěji v noci nebo brzy ráno. Navíc respirační onemocnění a vystavení dráždivým látkám, jako je kouř nebo silné vůně, zhoršuje kašel.
4. Dušnost
Lidé, kteří mají alergickou astma, by se mohli cítit nedostatek dechu nebo mít problémy s dýcháním. V závislosti na pacientovi a výskytu spouštěčů se závažnost tohoto symptomu pohybuje od menšího po závažné. Vliv dušnosti na fyzickou aktivitu a toleranci cvičení je značný. Někdy je doprovázena těsností v hrudi.
5. Pákání
Pláchnutí je jedním z nejvýraznějších příznaků alergického astmatu. Páchnutí je termín používaný k popisu vysokého hvízdacího zvuku, který se děje při dýchání. Vzhledem k zánětu a nadměrné produkci hlenu je způsobena zúžením dýchacích cest. Klákání se vyskytuje jak během inhalace, tak během výdechu, je však při výdechu zřetelnější. Když jsou lidé s alergickým astmatem vystaveni alergenům nebo spouštěčům, jako jsou roztoči, pyl, vlasy nebo specifická jídla, často uvádějí, že se jejich sípání zhoršuje.
6. Těsnost hrudníku
Těsnost hrudníku, která je charakterizována pocitem tlaku nebo zúžení v oblasti hrudníku, je často vyvolána alergickým astmatem. Je náročné se zhluboka nadechnout, protože se zdá, že těžká váha váží směrem dolů k hrudi. Těsnost hrudníku je často způsobena vystavením alergenům nebo jiným spouštěcím astmatem a často koexistuje s jinými příznaky včetně sípání a dušnosti.
7. Obtížnost dýchání
Mezi různými příznaky, které mají jednotlivci s alergickým astmatem, vyniká potíže s dýcháním jako jeden z nejvíce zneklidňujících a vysilující. Charakteristickým znakem alergického astmatu je obtížné dýchání. Stává se to v důsledku zánětu a zúžení dýchacích cest, což zabraňuje dostatečnému vzduchu v tom, aby se dostal do a z plic. Imunitní systém alergické astmatické osoby přehnaně přehnaně na určité alergeny, což způsobuje zánětlivou reakci v dýchacích cestách. Tento zánět způsobuje otok, zvýšení produkce hlenu a bronchokonstrikci nebo zpřísnění svalů, které obklopují dýchací cesty.
Problémy s dýcháním jsou výrazně zhoršeny bronchokonstrikcí. Dušnost dechu a výrazný sípavý zvuk jsou způsobeny zúžením v dýchacích cestách, což ztěžuje průchod vzduchu. Problémy s dýcháním se pohybují v intenzitě od menších k závažným a někdy mohou změnit život ohrožující život, což vyžaduje pohotovostní lékařskou péči.
Kvalita života člověka s alergickým astmatem je velmi ovlivněna potížemi s dýcháním. Pro ty, kteří mají alergické astma, mohou být jednoduché akce, jako je chůze po schodech, cvičení nebo dokonce mluvení, náročné. Přetrvávající úsilí dýchat způsobuje vyčerpání, obavy a snížení fyzické aktivity.
8. Rychlé dýchání
Rychlé dýchání, známé také jako tachypnea, je jedním z mnoha příznaků, které lidé, kteří mají lidé s alergickým astmatem, a je hlavním důvodem k obavám.
U alergického astmatu způsobuje být vystaven alergeny, jako je pyl, roztoči nebo mazlíčci PET, imunologickou reakci, která zapálí dýchací cesty. Vzhledem k otoku a zúžení stěn dýchacích cest způsobených tímto zánětem je obtížnější, aby vzduch volně vstoupil a opustil plíce. Rychlé dýchání je výsledkem reakce těla na zrychlení dýchání.
U alergického astmatu způsobuje rychlé dýchání hyperventilace, což je stav označený nerovnováhou v příjmu kyslíku a výkonem oxidu uhličitého. To má za následek pocit lehkosti, závratě a brnění na končetinách. Hyperventilace zhoršuje respirační úzkost a u některých lidí přináší záchvaty paniky.
Mezi další příznaky patří následující:
Alergické příznaky rinitidy
Příznaky alergické rinitidy nebo senná horečka jsou často přítomny u lidí s alergickým astmatem. Kýchání, vodnaté nebo svědivé oči, rýma nebo ucpaný nos a svědění nebo poškrábané krk jsou některé z těchto příznaků. Kombinace alergické rinitidy a alergického astmatu se často označuje jako „alergická rinokonjunktivitida“ a zhoršuje respirační příznaky.
Skin vyrážka
Alergické astma i kožní vyrážky jsou převládající nemoci, které mají hlavní vliv na kvalitu života člověka. Navzdory skutečnosti, že alergická astma většinou ovlivňuje respirační systém, výzkum naznačuje možné spojení mezi alergickým astmatem a vyrážkou na kůži.
Výzkum poukazuje na možné spojení mezi alergickým astmatem a vyrážkou na kůži. K tomuto asociaci existuje mnoho potenciálních důvodů, i když přesné základní mechanismy jsou stále neznámé. Obyčejná alergická reakce v kůži a respiračním systému je jedna teorie, která byla předložena. Imunitní systém je u lidí s alergickým astmatem často hyperaktivní, což zvyšuje jejich citlivost na různé alergeny. Vyrážky na kůži jsou jedním z možných projevů této imunologické dysregulace.
Další teorie je založena na systémové zánětlivé reakci na alergickou astma. Studie prokázaly, že zánět respiračního systému vede k zánětlivým reakcím v kůži a dalších tělesných tkáních. To způsobuje, že vyrážky na kůži se objevují jako vnější znak základního zánětu.
Jak se liší příznaky alergického astmatu u dospělých a dětí?
Všechny věkové kategorie jsou ovlivněny alergickým astmatem, ale existují rozdíly mezi dospělými a dětmi z hlediska příznaků a klinických projevů. Pro vhodné řízení a terapii je nezbytné pochopit tyto rozdíly.
Alergická astma je běžným stavem respirací, který postihuje lidi všech věkových skupin, s vysokou prevalencí u dětí i dospělých. Studie však ukazují, že nástup dětství je běžnější, přičemž značná část postižených jedinců nadále vykazuje příznaky po celou dobu dospělosti. Alergická astma u dětí často začíná před šesti věku, zatímco alergická astma v dospělosti obvykle začíná po 20 letech.
Ve srovnání s dětmi se dospělí s alergickou astmatem obvykle zažívají závažnější a dlouhotrvající příznaky. Často kašle, zejména v noci nebo ráno. Dospělí pacienti často zažívají těsnost na hrudi, sípání a dušnost. Tyto příznaky jsou často vyvolány expozicí alergenům, jako jsou roztoči prachu, pyl, mazlíčci nebo konkrétní potraviny. Pokud jsou pod stresem nebo v důsledku dýchacích onemocnění, by se tyto příznaky mohly zhoršit.
Děti s alergickou astmatem mohou mít sporadické a epizodické příznaky. Nejběžnějším příznakem je kašel, zejména po cvičení nebo po vystavení určitým spouštěčům. U dětí s astmatem je často slyšena sípání-vysoce hvízdavý zvuk vydávaný během výdechu. U mladších dětí je možné zúžení hrudníku, rychlé dýchání a potíže s fyzickou aktivitou. Alergeny, respirační onemocnění, námaha nebo vystavení tabákovému kouři způsobují příznaky.
Alergická astma pro dospělé je často doprovázeno senzibilizací na širší rozmanitost alergenů, jako jsou roztoči prachu, pyl, spóry plísní, zvířecí lupič a některé profesní alergeny. Léčba a vyhýbání se některým alergenům jsou zásadní pro kontrolu symptomů, protože citlivost na ně vede k závažnějším a trvalým příznakům.
Nejčastějšími příčinami alergického astmatu u dětí jsou často pyl, zvířecí lupiči a domácí roztoči. Příznaky určitých alergií se zhoršují nebo vzplanou, když je někdo na tento alergen citlivý. Kromě toho potravinové alergeny, jako jsou arašídy nebo měkkýši, které způsobují alergické reakce a příznaky astmatu, s větší pravděpodobností ovlivňují děti než dospělé.
Dospělí, kteří mají alergickou astma, obvykle také vyskytují rinitidu (senná horečka) a sinusitidu. Tyto příznaky nosních nemocí, jako je nosní přetížení, kýchání a rýma nebo svědění, zhoršují příznaky astmatu. Kromě toho se chronické respirační stavy, jako je chronické obstrukční plicní onemocnění (COPD) nebo bronchiektázie koexistují s alergickou astmatem, což vede k horšímu příznakům a snížené funkci plic.
U dětí alergická astma často koexistuje s jinými alergickými chorobami, jako je alergická rýma a atopická dermatitida (ekzém). Tato onemocnění zvyšují pravděpodobnost získání astmatu. Abychom správně zvládli symptomy astmatu dětí, je zásadní řešit tyto komorbidity.
Inhalační kortikosteroidy (ICS) se často používají jako terapie první linie ke snížení zánětu dýchacích cest ve farmakologickém řízení alergické astmatu u dospělých. Jako doplněk k terapii se podávají modifikátory leukotrienu nebo dlouhodobě působících beta-agonistů (LABA). Biologická léčba, která se zaměřují na specifické imunitní dráhy, jsou zvažovány v extrémních situacích. Řízení astmatu dospělých zahrnuje důležité změny životního stylu, jako je ukončení kouření a vyhýbání se alergenům.
Podobná farmaceutická strategie se používá k léčbě alergické astmatu u dětí, jako u dospělých. Inhalační kortikosteroidy (ICS) se často doporučují k léčbě symptomů a snížení zánětu. Během akutních epizod nabízejí krátkodobou amotonisté (SABA) úlevu. Řízení příznaků u dětí je velmi podporováno akčními plány astmatu a vzděláváním pro rodiče a další pečovatele. Dlouhodobá kontrola vyžaduje identifikaci a vyhýbání se spouštěčům, udržování vynikající kvality vnitřního ovzduší a implementaci efektivního řízení alergií.
Jak diagnostikuje alergická astma?
K diagnostice alergického astmatu se používá důkladný proces, včetně důkladného přezkumu anamnézy pacienta, hodnocení symptomů, fyzického vyšetření, testů plic, testování alergií a v případě potřeby výzvy. Přesná diagnóza umožňuje zdravotnickým odborníkům vytvářet specifické léčebné plány, které zahrnují metody, jak se vyhýbat alergenům, lékům a vzdělávání pacientů, zlepšování řízení a kvality života lidí s alergickým astmatem.
Prvním krokem při diagnostice alergického astmatu je získání podrobné anamnézy a provedení důkladného posouzení symptomů. Zdravotní profesionál se zeptá pacienta na jejich příznaky, jako je kašel, sípání, dušnost a tlak v jejich hrudi. Budou zkoumat věci, jako je cvičení, studený vzduch, respirační onemocnění a vystavení alergenům, které je to možné, nebo přitěžující problémy. Lékař vyhodnotí denní rutinu pacienta a spící návyky, jakož i frekvenci, trvání a závažnost jejich příznaků.
Po procházení anamnézou pacienta se provádí fyzické vyšetření, aby se hledaly jakékoli astmatické příznaky nebo příznaky. Lékařský odborník použije stetoskop k poslechu plic pacienta a poslouchám jakékoli abnormální nálezy respirací, jako je sípání nebo snížené zvuky dechu. Kromě kontroly nosních pasáží hledají alergická onemocnění, jako je ekzém nebo rinitida, která se obecně shodují s alergickou astmatem.
Diagnóza alergického astmatu silně závisí na výsledcích testování funkcí plic. Tato zkoušky měří účinnost, s jakou mohou plíce vdechnout a vydechnout vzduch a také to, jak dobře fungují dýchací cesty. Dva nejběžnější použité testy jsou test spirometrie a vrcholného výdechového toku (PEF).
Spirometrie hodnotí, kolik vzduchu může člověk násilně vydechnout po zhluboka. Pomáhá při hodnocení výkonu plic, včetně proudění vzduchu a objemu. Obstrukční vzorec, rozpoznatelný vzorec, který ukazuje blokování dýchacích cest u alergického astmatu, je možné vidět pomocí spirometrie.
Při monitorování PEF se nejrychlejší rychlost, při které se osoba násilně vydechuje vzduch, se měří pomocí kapesního zařízení zvaného maximální měřič průtoku. Pravidelná pomoc monitorování PEF při detekci fluktuací při proudu vzduchu a stanovení závažnosti symptomů astmatu.
Efektivní řízení alergického astmatu závisí na rozpoznání specifických alergenů, které je způsobují. Za účelem identifikace přítomnosti protilátek specifických pro alergeny se testování alergií provádí pomocí testů kožních písem nebo krevních testů (specifický IgE). Během testování kožních píchnutí se na povrch kůže aplikuje malá množství alergenů a alergická reakce je následně okamžitě monitorována. Během krevních testů jsou stanoveny protilátky, které jsou specifické pro alergeny. Tyto testy podporují vytváření specifických léčebných režimů identifikací alergenů, na které je osoba přecitlivělá.
Za účelem stanovení diagnózy alergického astmatu jsou někdy nutné výzvy. Tato zkoumání zahrnují pečlivé sledování příznaků pacienta a funkce plic a zároveň je za kontrolovaných okolností vystavují podezření na alergeny nebo spouštěče. Za účelem správné diagnózy lékaři vylučují další možné příčiny respiračních symptomů, jako je chronické obstrukční plicní onemocnění (COPD), dysfunkce hlasivky nebo srdeční problémy.
Jaké jsou léčby a léky na alergické astma?
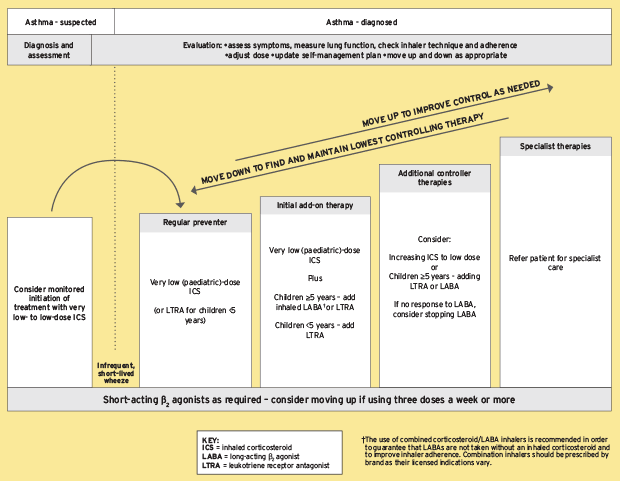
Pro správu alergického astmatu je nutná strategie všeho zajišťování, která zahrnuje opatření, léky a preventivní terapie. Snížení spouštěčů a prevence epizod astmatu silně závisí na vzdělávání pacientů, vyhýbání se alergenům a environmentálním řízení. Za účelem zmírnění příznaků a zvýšení funkce plic lékaři často předepisují léky včetně inhalačních kortikosteroidů, dlouhodobějících beta-agonistů, modifikátorů leukotrienu a krátkodobějících betaagonistů. U lidí s těžkým alergickým astmatem by mohly být vyžadovány imunomodulátory a kombinované inhalátory.
Vzrušující nové léky mají potenciál prosazovat oblast terapie a zlepšit výsledky pro lidi s alergickým astmatem. Příklady zahrnují bronchiální termoplastiku a biologická činidla. Aby se vytvořil přizpůsobený léčebný plán, který účinně spravuje jejich příznaky a zlepšuje jejich kvalitu života, musí pacienti úzce spolupracovat s lékařskými specialisty.
Vyhýbání se spouštěčům je první řadou ochrany pro léčbu alergického astmatu. Lidé by měli identifikovat své jedinečné alergeny a přijmout opatření ke snížení expozice. To zahrnuje vyhýbání se environmentálním spouštěčům, jako je pyl a znečištění, jakož i udržování čistého, bezdovlakového a prachového meziroku, bez domácích zvířat uvnitř okolí.
Zavedení environmentálních kontrol by mohlo dále snížit vystavení alergenům. To znamená použití vysoce účinných filtrů částic vzduchu (HEPA), použití alergenů rezistentních na matrace a polštáře, časté praní horké vody a udržování nízké úrovně vlhkosti.
1. Inhalované kortikosteroidy
Inhalační kortikosteroidy (ICS) jsou nejúčinnějšími léky pro alergické astma. Inhalační kortikosteroidy primárně provádějí tuto funkci náborem enzymu histon deacetylázy 2 (HDAC2) za účelem zvrácení acetylace histonu, která vypne řadu aktivních zánětlivých genů.
S pomocí snižování zánětlivé reakce dýchacích cest ICS zmírňují astmatické příznaky a snižují hyperreaktivitu dýchacích cest. IC jsou nyní možností léčby první linie pro řízení symptomů astmatu a zabránění exacerbacím pro všechny pacienty s chronickým astmatem. Inhalované dlouhodobě působící 2-agonisté se často podávají kromě ICS pro další zlepšení kontroly astmatu, což zvyšuje dodržování předpisů a spravuje astma při nižších dávkách kortikosteroidů, v COPD však ICS nabízí podstatně méně terapeutický přínos, protože zánět je odolný vůči Kortikosteroidní dopad.
Na buněčné úrovni inhalované kortikosteroidy snižují množství zánětlivých buněk, jako jsou eozinofily, T lymfocyty, žírkové buňky a dendritické buňky, v astmatických dýchacích cestách. Tyto účinky kortikosteroidů jsou způsobeny snížením vytváření chemotaktických mediátorů a adhezních molekul, jakož i zabráněním zánětlivých buněk, jako jsou eozinofily, T-lymfocyty a muslaví buňky, které přežívají v dýchacích cestách.
Vzhledem k tomu, že kortikosteroidy a inhalační beta 2-agonisté se běžně používají ve spojení k léčbě astmatu, nyní se rozumí, že tyto dvě skupiny léků mají významné molekulární interakce. Exprese receptorů buněčného povrchu je zvyšována kortikosteroidy v důsledku nárůstu genové transkripce receptorů beta 2.
Vzhledem k jejich špatné reakci na kortikosteroidy vyžadují lidé s těžkým astmatem vysoké dávky léku a malý počet z nich se vyvine celkový odpor. Většina pacientů s CHOPN vykazuje rezistenci na kortikosteroidy. Kuřáci s astmatem jsou obecně odolnější kortikosteroidy a pro kontrolu jejich astmatu potřebují vyšší dávky kortikosteroidů.
2. Imunomodulátory
Do patofyziologie astmatu je zapojeno mnoho různých buněk, mediátorů a cytokinů. Je také zřejmé, že některé molekuly nebo cesty mají u některých pacientů větší roli než u jiných. Proto je obtížné najít univerzální terapii, která by byla klinicky výhodná pro všechny jednotlivce.
Imunomodulátory hrají důležitou roli při léčbě alergického astmatu. Imunomodulátory jsou léky, které pomáhají při kontrole a úpravě reakce imunitního systému. Imunomodulátory se používají ke kontrole zvýšené imunitní reakce na alergeny v nastavení alergického astmatu, čímž se sníží zánět a hyperreaktivitu dýchacích cest.
Monoklonální protilátky jsou novější rodinou imunomodulátorů, které se zaměřují na konkrétní složky související s imunitní odpovědí. Omalizumab a dupilumab jsou příklady monoklonálních protilátek, které se používají k léčbě alergického astmatu. Imunoglobulin E (IGE), faktor v alergických reakcích, je inhibován Omalizumabem. Dupilumab se zaměřuje na interleukin-4 (IL-4) a interleukin-13 (IL-13), které jsou zapojeny do alergické zánětlivé odpovědi.
V závislosti na tom, jak závažné je astma a jak pacient reaguje na léčbu, se tyto imunomodulátory používají jednotlivě nebo v kombinaci. Potřebují pravidelné úpravy a často je poskytuje zdravotnické pracovníci na základě konkrétních požadavků pacienta.
Je důležité si uvědomit, že používání imunomodulátorů musí být pod dohledem lékařského odborníka kvalifikovaného při léčbě alergického astmatu. Určují rozsah astmatu, hodnotí výhody a potenciální nevýhody každého léku a podle potřeby upravují léčebnou strategii.
3. Modifikátory leukotrienu
Modifikátory leukotrienu jsou rodinou drog používaných k léčbě alergického astmatu. Fungují zaměřením na leukotrieny, které imunitní buňky těla uvolňují v reakci na alergickou reakci. Leukotrieny způsobují zánět, bronchokonstrikci (zúžení dýchacích cest) a tvorbu hlenu v plicích, což má za následek astmatické příznaky.
Při léčbě alergického astmatu: antagonistů leukotrienu receptoru (LTRA) a 5-lipoxygenázových inhibitorů existují dva typy modifikátorů leukotrienu.
Antagonisté leukotrienu receptoru (LTRA): Tyto léky se vážou k receptorům, kde by se leukotrieny obvykle připevnily, což blokuje účinek leukotrienů. LTRA to dělají tím, že zabrání vývoji hlenu, zánětu a kontrakce hladkého svalstva způsobeného leukotrieny v dýchacích cestách. Mezi příklady LTRA patří Montelukast, Zafirlukast a Pranlukast.
Inhibitory 5-lipoxygenázy: Tato léčiva blokují působení enzymu 5-lipoxygenázy produkující leukotrien. Inhibitory 5-lipoxygenázy pracují inhibicí tohoto enzymu, který snižuje celou generaci leukotrienů a snižuje zánět a příznaky astmatu.
Modifikátory leukotrienu se často používají ve spojení s inhalovanými kortikosteroidy (ICS). Obzvláště jsou užitečné pro lidi s alergickou astmatem, jejichž příznaky je obtížné zvládnout pouze s ICS. Modifikátory leukotrienu pomáhají při zlepšování řízení astmatu, snižování frekvence a intenzity astmatických útoků a snižování požadavku na nouzové léky.
4. Kombinované inhalátory
Dlouhodobé řízení symptomů astmatu je léčeno pomocí kombinovaných inhalátorů astmatu. Míchají kortikosteroid a dlouhodobě působící beta-agonista (LABA), což jsou dvě oddělené inhalované léky. LABA jsou bronchodilatátory, které rozšiřují a otevírají přetížené dýchací cesty, aby umožnily volný tok vzduchu, zatímco kortikosteroidy snižují zánět. Tyto léky fungují lépe společně, aby se snížila hyperreaktivita dýchacích cest a zabránila útokům astmatu.
Laba funguje uvolněním hladkých svalů, které obklopují dýchací cesty, které otevírají dýchací cesty a zvyšují proudění vzduchu. V důsledku toho se sníží sípání a bez dechu. Formoterol a Salmeterol jsou dva běžně používané LABA.
Kombinovaná inhalátorová inhalátorová složka ICS pomáhá při snižování zánětu dýchacích cest, což významně přispívá k alergickému astmatu. Aby se snížil otok a produkci hlenu, funguje tak, že inhibuje zánětlivou reakci v dýchacích cestách. ICSS zvyšuje celkovou léčbu astmatu snížením zánětu, což pomáhá předcházet epizodám astmatu. Fluticason, busonid a beclomethason jsou ICSS, které se často používají.
Kombinované inhalátory usnadňují správu astmatu minimalizací počtu inhalátorů, které musí pacient použít. Toto pohodlí zlepšuje dodržování léků a snižuje možnost podávání problémů s léky.
Ve srovnání s využitím samotné LABA nebo samotné ICS nabízí kombinovaná léčba účinnější správu příznaků astmatu. Úspěšně léčí základní zánět, jakož i příznaky a příznaky bronchokonstrikce, což má za následek lepší kontrolu astmatu a nižšímu riziku vzplanutí.
Ve srovnání s využitím samotného inhalátoru ICS umožňují kombinované inhalátory použití nižších dávek ICS. Při zahrnutí LABA je možné využívat nižší dávky kortikosteroidů a zároveň účinně kontrolovat zánět, čímž se snižuje riziko nepříznivých účinků způsobených použitím větších dávek steroidů.
5. Dlouho působící bronchodilatátory
Dlouho působící bronchodilatátory (LABA) hrají klíčovou roli při řízení alergického astmatu. LABA produkují dlouhodobou bronchodilataci po dobu až 12 hodin. Snižují příznaky včetně sípání, dušnosti a kašle udržováním otevřených dýchacích cest.
V režimu astmatického regulátoru jsou LABA často podávány kromě ICS léků. Abychom lépe zvládli astma, tato kombinace léků pomáhá snižovat bronchokonstrikci i zánět dýchacích cest.
Cvičení C způsobuje bronchokonstrikci u lidí s alergickou astmatem. Před zapojením do fyzické aktivity se LABA používají ke snížení nebo zastavení příznaků, které přicházejí s cvičením.
Je zásadní si uvědomit, že LABA nesmí být nikdy spravováno samostatně; protože zvyšuje riziko prohlubování závažných astmatu. Naproti tomu musí být LABA vždy kombinovány s ICS. Úzce spolupráce se zdravotnickým odborníkem je nezbytná pro vývoj účinného plánu léčby alergického astmatu, který zahrnuje použití LABA na základě příznaků pacienta, závažnosti jejich astmatu a dalších proměnných.
6. Krátkodobé bronchodilatátory
Krátkodobé bronchodilatátory fungují především tím, že uvolňují hladké svaly obklopující dýchací cesty. Provádějí svůj účinek na bronchiální hladké svalstva beta-2 adrenergní receptory, což způsobuje relaxaci a bronchodilataci v důsledku toho. To zvyšuje proudění vzduchu a snižuje astmatické příznaky.
Během akutních epizod bronchokonstrikce nabízejí krátkodobé bronchodilatátory rychlou úlevu, otevírají dýchací cesty a umožňují návrat normálního dýchání. Rychle se projeví - často během několika minut - a jejich účinky přetrvávají několik hodin.
Pokud jde o léčbu akutních příznaků astmatu, jako první obranná linie obranných bronchodilatářů se doporučují krátkodobé bronchodilatátory. Často jsou předepisovány pro příležitostné použití k léčbě sporadického nebo mírného astmatu. Když se objevují příznaky nebo v reakci na spouštěče, jako je expozice alergenů, bronchokonstrikce vyvolaná cvičením nebo respirační infekce, doporučujeme je, aby je mohli používat podle potřeby.
Bronchodilatátory s krátkodobým působením jsou často klíčovou součástí zvláštního astmatického ošetření. Tyto strategie jsou vyvíjeny ve spojení se zdravotnickými pracovníky, aby pomohli lidem zvládnout jejich příznaky astmatu a upravit jejich drogové režimy v souladu s jejich specifickými potřebami. V akčních plánech pro léčbu akutních symptomů jsou krátkodobě působící bronchodilatátory často navrhovány jako první linie terapie.
Lze léčbu alergií použít k léčbě alergické astmatu?
Ano, alergické astma se léčí pomocí stejných metod používaných k léčbě alergií. Mezi hlavní cíle léčby alergického astmatu patří řízení a kontrola symptomů, snížení frekvence a intenzity útoků astmatu a zvýšení obecné kvality života pro ty, kteří mají tento stav. Strategie léčby často kombinuje medicínu a metody pro vyhýbání se alergenům. Zde je několik typických ošetření astmatických alergií:
Inhalační kortikosteroidy (ICS) jsou nejúčinnějšími léky pro alergické astma. Inhalační kortikosteroidy primárně provádějí tuto funkci náborem enzymu histon deacetylázy 2 (HDAC2) za účelem zvrácení acetylace histonu, která vypne řadu aktivních zánětlivých genů.
S pomocí snižování zánětlivé reakce dýchacích cest ICS zmírňují astmatické příznaky a snižují hyperresponcitu dýchacích cest. Inhalované dlouhodobě působící 2-agonisté se často podávají kromě ICS pro další zlepšení kontroly astmatu, což zvyšuje dodržování předpisů a spravuje astma při nižších dávkách kortikosteroidů, v COPD však ICS nabízí podstatně méně terapeutický přínos, protože zánět je odolný vůči Kortikosteroidní dopad.
Imunomodulátory hrají důležitou roli při léčbě alergického astmatu. Imunomodulátory jsou léky, které pomáhají při kontrole a úpravě reakce imunitního systému. Imunomodulátory se používají ke kontrole zvýšené imunitní reakce na alergeny v nastavení alergického astmatu, čímž se sníží zánět a hyperreaktivitu dýchacích cest.
Monoklonální protilátky jsou novější rodinou imunomodulátorů, které se zaměřují na konkrétní složky související s imunitní odpovědí. Omalizumab a dupilumab jsou příklady monoklonálních protilátek, které se používají k léčbě alergického astmatu. Imunoglobulin E (IGE), faktor v alergických reakcích, je inhibován Omalizumabem. Dupilumab se zaměřuje na interleukin-4 (IL-4) a interleukin-13 (IL-13), které jsou zapojeny do alergické zánětlivé odpovědi.
Dlouhodobé řízení symptomů astmatu je léčeno pomocí kombinovaných inhalátorů astmatu. Míchají kortikosteroid a dlouhodobě působící beta-agonista (LABA), což jsou dvě oddělené inhalované léky. LABA jsou bronchodilatátory, které rozšiřují a otevírají přetížené dýchací cesty, aby umožnily volný tok vzduchu, zatímco kortikosteroidy snižují zánět. Tyto léky fungují lépe společně, aby se snížila hyperreaktivita dýchacích cest a zabránila útokům astmatu.
Laba funguje uvolněním hladkých svalů, které obklopují dýchací cesty, které otevírají dýchací cesty a zvyšují proudění vzduchu. V důsledku toho se sníží sípání a bez dechu. Formoterol a Salmeterol jsou dva běžně používané LABA.
Dlouho působící bronchodilatátory (LABA) hrají klíčovou roli při řízení alergického astmatu. LABA produkují dlouhodobou bronchodilataci po dobu až 12 hodin. Snižují příznaky včetně sípání, dušnosti a kašle udržováním otevřených dýchacích cest.
V režimu astmatického regulátoru jsou LABA často podávány kromě ICS léků. Abychom lépe zvládli astma, tato kombinace léků pomáhá snižovat bronchokonstrikci i zánět dýchacích cest.
Krátkodobé bronchodilatátory fungují především tím, že uvolňují hladké svaly obklopující dýchací cesty. Provádějí svůj účinek na bronchiální hladké svalstva beta-2 adrenergní receptory, což způsobuje relaxaci a bronchodilataci v důsledku toho. To zvyšuje proudění vzduchu a snižuje astmatické příznaky.
Během akutních epizod bronchokonstrikce nabízejí krátkodobé bronchodilatátory rychlou úlevu, otevírají dýchací cesty a umožňují návrat normálního dýchání. Rychle se projeví - často během několika minut - a jejich účinky přetrvávají několik hodin.
Jsou léky na alergické astma dostupné v online lékárně?
Ano, alergické léky jsou běžně dostupné v online lékárnách. Online lékárny nabízejí širokou škálu léků, včetně volně prodejných (OTC) a alergických léků na předpis. Tyto online platformy poskytují pohodlný způsob nákupu léků, aniž by museli navštěvovat fyzickou lékárnu.
Rovněž stojí za zmínku, že dostupnost specifických alergických léků se liší v závislosti na místě a nařízeních upravujících prodej a distribuci léků v zemi nebo regionu. Vždy se poraďte se zdravotnickým profesionálem nebo lékárníkem a zjistěte, které alergické léky jsou pro vás vhodné a zda lze zakoupit online.
Jaké jsou způsoby, jak zvládnout alergické astma?
Níže jsou uvedeny metody řízení alergického astmatu.
- Prevence
Pro správu alergického astmatu je nutná strategie všeho zajišťování, která zahrnuje opatření, léky a preventivní terapie.
- Vyhýbání se spouštěčům
Snížení spouštěčů a prevence epizod astmatu silně závisí na vzdělávání pacientů, vyhýbání se alergenům a environmentálním řízení. Vyhýbání se spouštěčům je první řadou ochrany pro léčbu alergického astmatu. Lidé by měli identifikovat své jedinečné alergeny a přijmout opatření ke snížení expozice. To zahrnuje vyhýbání se environmentálním spouštěčům, jako je pyl a znečištění, jakož i udržování čistého, bezdovlakového a prachového meziroku, bez domácích zvířat uvnitř okolí.
- Léky
Za účelem zmírnění příznaků a zvýšení funkce plic lékaři často předepisují léky včetně inhalačních kortikosteroidů, dlouhodobějících beta-agonistů, modifikátorů leukotrienu a krátkodobějících betaagonistů. U lidí s těžkým alergickým astmatem by mohly být vyžadovány imunomodulátory a kombinované inhalátory.
Je alergické astma nebezpečné?
Ano, alergická astma je vážný stav, a pokud není správně zvládnuto, je potenciálně nebezpečný. Závažnost alergického astmatu se liší od člověka k člověku.
Ačkoli někteří lidé mají pouze mírné příznaky, které jsou spravovány léky, jiní mohou zažít závažnější epizody, ke kterým dochází častěji. Silný útok astmatu může být fatální a vyžaduje rychlou lékařskou péči









 Hodnoceno výborně o 26,523+ recenzí
Hodnoceno výborně o 26,523+ recenzí