
 Instagram
Instagram
Top 10 chronische Erkrankungen und Krankheiten

Related products


Chronische Erkrankungen und Krankheiten
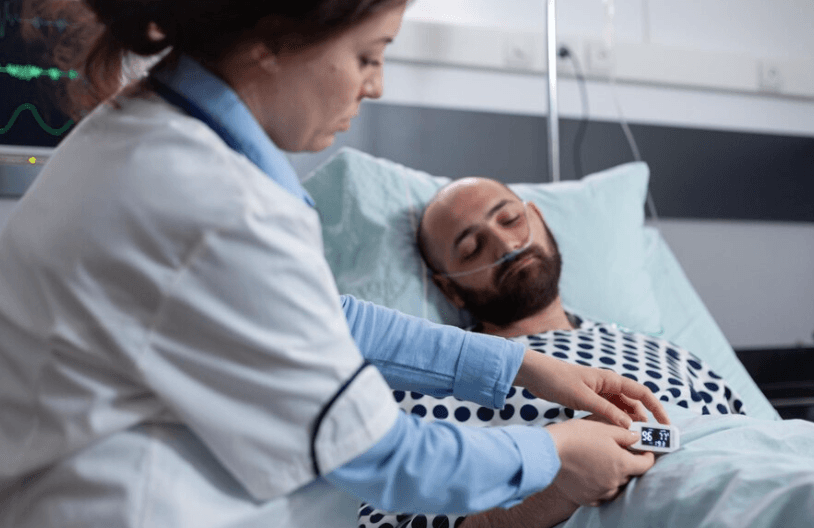
Chronische Gesundheitsprobleme stellen längere medizinische Bedenken dar, die keine klare Lösung haben und das Leben eines Menschen oder zumindest für einige Monate dauern. Diese Bedingungen sind langlebig, erfordert eine regelmäßige medizinische Aufsicht und behindert möglicherweise die täglichen Aufgaben. Ihre Symptome variieren und reichen von Stabilität bis hin zu gelegentlicher Intensivierung oder allmählicher Verschlechterung. Viele Menschen mit solchen Beschwerden kämpfen mit anhaltenden Beschwerden, den Feinheiten der Gesundheitsverfahren, potenziellen gesellschaftlichen Missverständnisse, finanziellen Belastungen aus der Behandlung oder einem verringerten Einkommen und der emotionalen Tribut, eine dauerhafte Krankheit zu ertragen. Umarmen einer nahrhaften Ernährung, der Teilnahme an geeigneten Übungen und der Erhaltung der sozialen Bindungen die allgemeine Gesundheit.
1. Alkoholmissbrauch
Alkoholmissbrauch, häufig als Alkoholismus oder alkoholbedingte Störung (ARD) bezeichnet, bezeichnet ein anhaltendes Gesundheitsproblem, das durch die Unfähigkeit der Alkoholkonsum geprägt ist, was zu negativen gesellschaftlichen, arbeitsbedingten oder gesundheitlichen Auswirkungen führt. Diese komplexe Störung umfasst sowohl körperliche als auch mentale Elemente.
Ursprünge: Die Wurzeln von Alkoholmissbrauch sind vielfältig und ergeben sich aus genetischen, äußeren, geistigen und gesellschaftlichen Einflüssen. Stresste Umgebung, frühere Traumata, gesellschaftliche Auswirkungen und unkomplizierte Alkoholzugänglichkeit fördern den Beginn und die Aufrechterhaltung des Alkoholmissbrauchs. Einige konsumieren Alkohol, um mit Stress, Traurigkeit oder anderen psychologischen Gesundheitsproblemen umzugehen.
Prävalenz: Weltweit ist Alkoholmissbrauch weit verbreitet und betrifft unzählige Personen. Die Weltgesundheitsorganisation gibt an, dass Alkohol pro Jahr zu über 3 Millionen Todesfällen führt. Es ist einer der Hauptgründe für vermeidbare Krankheit und Tod in zahlreichen Ländern.
Genetische Faktoren: Daten implizieren eine erbliche Neigung zum Alkoholismus. Untersuchungen zu Zwillingen und Verwandtengruppen zeigen, dass diejenigen mit Angehörigen mit alkoholischen Familienmitgliedern erhöhten Alkoholisationen ausgesetzt sind. Gene sind jedoch nur ein Teil der Gleichung; Externe Bedingungen und individuelle Entscheidungen sind von entscheidender Bedeutung.
Konsequenzen: Alkoholmissbrauchsergebnisse sind körperlich, geistig oder gesellschaftlich. Die kontinuierliche Alkoholkonsum führt zu Leberproblemen wie Zirrhose, Herz- und Magenproblemen und einer verminderten Immunität. In geistiger Weise steht man gegenüber Stimmungsstörungen, Sorge, kognitiven Problemen und erhöhtem Selbstmordrisiko. In gesellschaftlicher Verhältnis führt es zu Beziehungen, Arbeitslosigkeit, finanziellen Schwierigkeiten und rechtlichen Problemen.
Schmerz Assoziation: Übermäßiger Alkoholkonsum führt zu körperlichen Beschwerden. Erkrankungen wie Leberschaden, Gastritis und Pankreatitis, die häufig mit Überkonsum verbunden sind, sind schmerzhaft. Der Rückzug aus Alkohol verursacht starke Schmerzsymptome wie Migräne, muskulöse Beschwerden und erhöhte Empfindlichkeit.
Schmerzlinderung: Die Lockerung von alkoholbedingten Schmerzen hängt weitgehend von seinem Ursprung ab. Entzugsinduzierte Schmerzen werden mit bestimmten Arzneimitteln gemäß der Anleitung eines Arztes behandelt. Allgemeine Schmerzmittel sollten vorsichtig verabreicht werden, da sie die Leberzustände bei Alkoholmisseilen verschlimmern.
Therapie: Alkoholmissbrauchsbehandlung verschmilzt normalerweise medizinische und verhaltensbezogene Methoden. Die Entgiftung, vorzugsweise unter medizinischer Beobachtung, ist der erste Schritt. Nachfolgende Schritte umfassen Verhaltenstherapie, Medikamente, psychische Gesundheitshilfe und gemeinschaftliche Gruppen. Eine umfassende Methode, die sowohl physische als auch mentale Aspekte berücksichtigt, ist für die Heilung von entscheidender Bedeutung.
Verhütung: Maßnahmen zur Verhinderung von Alkoholmissbrauch umfassen das Bewusstsein für die Gefahren von übermäßigem Alkoholkonsum, die Einschränkung der Alkoholzugehörigkeit der Jugend und die frühzeitige Unterstützung anfälliger Personen. Die Schaffung unterstützender Umgebung und das Vermitteln von Fähigkeiten zur Bewältigung sind maßgeblich zum Vereiteln des Alkoholmissbrauchs.
2. Alzheimer -Krankheit und verwandte Demenz
Alzheimer -Krankheit (AD) und andere mit dem Altern verbundene kognitive Defizite sind chronische neurologische Erkrankungen, die das Leben betroffener Personen erheblich beeinflussen. Individuen, die diesen Zustand erleben, unterscheiden sich durch eine fortschreitende Verschlechterung der kognitiven Fähigkeiten, einschließlich Gedächtnisstörungen und der Unfähigkeit, routinemäßige Aktivitäten durchzuführen. Folglich sind sie völlig auf andere angewiesen und erleben einen reduzierten Lebensstandard.
Die Alzheimer-Krankheit ist die vorherrschende Art von Demenz, einschließlich rund 60-80% der Gesamtfälle von Demenz. Der Zustand unterscheidet sich durch die Ablagerung von Amyloid -Plaques und Tau -Verwicklungen im Gehirn, was letztendlich zu einem neuronalen Niedergang führt. Trotzdem ist Demenz eine umfassendere Klassifizierung neurologischer Erkrankungen, die eine Reihe von Gedächtnis-, Kognitions- und Verhaltensstörungen umfassen, von denen die Alzheimer -Krankheit nur eine spezifische Untergruppe darstellt.
Die Ätiologie der Alzheimer -Krankheit und der damit verbundenen kognitiven Probleme bleibt rätselhaft. Es wird angenommen, dass die Ätiologie dieses Phänomens eine vielfältige Wechselwirkung zwischen genetischer Veranlagung, Umwelteinflüssen und individuellen Lebensstilentscheidungen beinhaltet. Risikofaktoren umfassen verschiedene Variablen, wie z. B. das zunehmende Alter, eine familiäre Veranlagung für die Krankheit und spezifische genetische Variationen. Darüber hinaus können einige medizinische Störungen wie Herzerkrankungen, Diabetes, Bluthochdruck und Variablen wie Kopfverletzungen die Anfälligkeit für neurodegenerative Erkrankungen erhöhen.
Demenz stellt im Vereinigten Königreich eine erhebliche Herausforderung für die öffentliche Gesundheit dar. Es wird erwartet, dass ungefähr 850.000 Personen sich mit Demenz befinden, wobei die Alzheimer -Krankheit der vorherrschende Subtyp ist. Der oben erwähnte numerische Wert wird voraussichtlich bis 2025 eine Million aufgrund einer wachsenden älteren Bevölkerungsgruppe und eines Aufwärtstrends in der Lebenserwartung übertreffen.
Die Funktion der Genetik ist für die Entwicklung und das Fortschreiten der Alzheimer -Krankheit von erheblicher Bedeutung. Bestimmte genetische Anomalien, einschließlich Mutationen im APOE ε4 -Allel, wurden als Risikofaktoren identifiziert. Das Vorhandensein einer familiären Linie, die mit der Alzheimer -Krankheit verbunden ist, ist jedoch keine absolute Gewissheit der Manifestation der Erkrankung. Die Alzheimer -Krankheit wird üblicherweise auf erbliche, ökologische und verhaltensbezogene Faktoren zurückgeführt, insbesondere in Fällen, die sich in späteren Lebensphasen manifestieren.
Alzheimer -Krankheit und andere kognitive Erkrankungen beeinflussen die kognitive Kapazität und die Fähigkeit eines Individuums, tägliche Aktivitäten durchzuführen, erheblich. Zu den frühen Anzeichen gehören häufig Gedächtnisstörungen, die Tendenz, Elemente zu verlegen, und Herausforderungen, die alltägliche Aktivitäten ausführen. Im Laufe der Krankheit werden Einzelpersonen kognitive Beeinträchtigungen, emotionale Instabilität, Herausforderungen bei der zwischenmenschlichen Kommunikation und einer Verschlechterung ihrer Selbstversorgung unterzogen. Am Ende wird es unerlässlich, rund um die Uhr Überwachung und Pflege zu gewährleisten.
Die Beweise zeigen, dass die Einführung eines gesunden Lebensstils mit einer verringerten Wahrscheinlichkeit der Entwicklung von Alzheimer verbunden ist. Diese Maßnahmen umfassen die Einhaltung eines ausgewogenen Ernährungsschemas, die gleichbleibende Teilnahme an körperlicher Bewegung, die Aufrechterhaltung eines optimalen Body-Mass-Index und das Vermeiden von Rauchen und übermäßige Alkoholkonsum. Darüber hinaus fördern die Aktivitäten im Gehirn stimulierende Aktivitäten wie Lesen, Lösen von Rätseln und die Teilnahme an sozialen Interaktionen erheblich fördern das kognitive Wohlbefinden und schützen Sie sich vor kognitive Verschlechterung.
Alzheimer -Krankheit und assoziierte kognitive Defizite sind komplizierte und beeindruckende neurologische Erkrankungen, die einen signifikanten Einfluss auf weltweite Auswirkungen haben und Millionen von Individuen beeinflussen. Obwohl die Entdeckung einer endgültigen Behandlung dieser Störungen nach wie vor schwer fassbar ist, bieten kontinuierliche Forschungsbemühungen und die Übernahme einer umfassenden Strategie zur Versorgung, die das Schmerzmanagement umfassen und einen gesunden Lebensstil fördern, einen Hoffnungsschimmer für Personen, die von diesen Beschwerden betroffen sind. Durch kontinuierliche Bemühungen wollen wir das allgemeine Wohlbefinden von Personen verbessern, die von Alzheimer und anderen kognitiven Erkrankungen betroffen sind.
3. Arthritis (Arthrose und rheumatoide)
Arthritis, eine Kategorie von Gelenkkrankheiten, umfasst eine Vielzahl von Erkrankungen von mehr als 100. Der fragliche Ausdruck wird üblicherweise verwendet, um Angelegenheiten über die Verbindung von Gelenken und die daraus resultierenden Empfindungen der Beschwerden zu klären. Der enorme Einfluss dieses Phänomens auf Individuen ist offensichtlich. Es gibt zwei allgemein beobachtete Manifestationen dieser Erkrankung, Arthrose (OA) und rheumatoide Arthritis (RA), die als Arten von Arthritis kategorisiert werden und dennoch unterschiedliche Eigenschaften und Ursachen besitzen.
Osteoarthritis (OA), manchmal degenerative Arthritis, ist durch die fortschreitende Verschlechterung des Gelenkknorpels gekennzeichnet, die hauptsächlich Gelenke wie Knie, Hüften, Hände und Wirbelsäule betrifft. Andererseits wird die rheumatoide Arthritis (RA) als Autoimmunerkrankung eingestuft, bei der das Immunsystem seinen Angriff auf die Synovialauskünfte der Gelenke fälschlicherweise lenkt, was zu Entzündungen und der Möglichkeit einer nachfolgenden gemeinsamen Beeinträchtigung führt.
Arthritis trägt ein herausragender Beitrag zu Schmerzen und Behinderungen innerhalb des Vereinigten Königreichs, wie der National Health Service (NHS) sagt. Rheumatoide Arthritis (RA) wirkt sich auf eine Bevölkerung von mehr als 400.000 Personen aus, während Osteoarthritis (OA) etwa 8,75 Millionen Personen dazu veranlasst, medizinische Interventionen zu betreiben.
Arthritis wirkt sich erheblich auf die Lebensqualität eines Individuums aufgrund des Vorhandenseins von Schmerzen, einer verminderten Bewegungsfreiheit, Entzündung und Gelenksteifigkeit aus. Wenn sich das Fortschreiten dieser Symptome verstärkt, führt es zu dauerhaften Gelenkschäden und Deformitäten. Die schwächenden Schmerzen, die mit diesen Krankheiten verbunden sind, stellt häufig erhebliche Herausforderungen für die tägliche Funktionsweise des Einzelnen und ein erhebliches Risiko für ihr geistiges Wohlbefinden. Bei der Behandlung von arthritischen Schmerzen beinhaltet häufig pharmakologische Eingriffe, Engagement der Physiotherapie und Anpassungen des Lebensstils.
Nichtsteroidale entzündungshemmende Arzneimittel (NSAIDs), Analgetika und krankheitsmodifizierende anti-rheumatische Medikamente (DMARDs) sind üblicherweise therapeutische Interventionen für Arthritis, insbesondere für Personen, die mit rheumatoider Arthritis diagnostiziert wurden (RA). Eine Gelenkersatzoperation kann bei schweren Erkrankungen erforderlich sein. Der Begriff "vorbeugende Maßnahmen" umfasst eine Vielzahl von Strategien, darunter die Aufrechterhaltung eines gesunden Körpergewichts, die regelmäßige Einbeziehung von körperlicher Bewegung, die Umsetzung von Techniken zur Prävention von Verletzungen und das Umfang der Identifizierung und Lösung von Problemen. Es ist unerlässlich zu verstehen, dass rheumatoide Arthritis (RA) und Arthrose (OA) trotz therapeutischer Interventionen für die Symptombehandlung ein definitives Mittel fehlen.
"Arthritis" umfasst ein breites Spektrum von gemeinsamen Störungen, die sich erheblich beeinflussen. Die Verbesserung der Lebensqualität und die Reduzierung von Schmerzen und Beeinträchtigungen für Personen, die unter diesen Bedingungen betroffen sind, bleiben von größter Bedeutung, da Fortschritte bei der Forschung und in der medizinischen Therapien Fortschritte machen. Selbst mit dem kontinuierlichen Streben nach verbesserten Therapien und einem potenziellen Mittel hält der vorherrschende Ansatz zur Behandlung von Arthritis weiterhin von einer ganzheitlichen Strategie ab, die medizinische Interventionen, Physiotherapie und Modifikationen zum eigenen Lebensstil umfasst.
4. Asthma
Asthma, eine dauerhafte Atemstörung, die durch Entzündung und Verengung von Atemwege gekennzeichnet ist, zeigt wiederkehrende Episoden und zeigt Manifestationen wie Keuchen, oberflächliche Atmung, Brustverengung und Husten. Der genaue Ursprung von Asthma bleibt ein Rätsel, ist jedoch weit verbreitet, um aus einem facettenreichen Zusammenspiel von genetischen und Umweltelementen zu stammen. Typische Katalysatoren für Asthma umfassen allergene Mittel wie Pollen- und Staubmilben, Atemwegsinfektionen, Exposition gegenüber kalten Luft, körperlicher Anstrengung, Rauch und bestimmten Medikamenten. Die Existenz einer genetischen Veranlagung für Asthma ist unübertroffen. Individuen besitzen eine familiäre Geschichte von Asthma oder anderen allergischen Erkrankungen, die sich einer erhöhten Anfälligkeit konfrontieren.
Asthma beeinflusst ein wesentliches Segment der Bevölkerung des Vereinigten Königreichs erheblich. Schätzungen der Asthma UK schlagen vor, dass derzeit ungefähr 5,4 Millionen Personen für diese Krankheit behandelt werden. Dies entspricht etwa 1 von 11 Jugendlichen und 1 von 12 Erwachsenen, die sich mit den Herausforderungen des Asthma auseinandersetzen. Die Auswirkungen dieser Krankheit auf die Existenz eines Individuums sind tiefgreifend, da die Schwere der Asthma -Exazerbationen mit spezifischen Episoden variiert, die Krankenhauseinweisung erfordern.
Während Asthma selbst nicht direkt zu Unbehagen führt, führt die häufigen Husten- und Brustverengung, die damit einhergehen, zu Empfindungen von Beschwerden oder Zärtlichkeit in der Brust und im oberen Rücken. Um dieses Unbehagen zu lindern und die symptomatischen Ausdrücke zu behandeln, werden inhalierbare Bronchodilatatoren wie Salbutamol üblicherweise verabreicht, um eine schnelle Entspannung und Dilatation der Atemwege zu induzieren. Darüber hinaus werden inhalierte Kortikosteroide, die durch Beclometason verkörpert werden, als prophylaktisches Maß verwendet, indem Entzündungen eingehalten und Asthma -Episoden vorbehalten werden.
Das Identifizieren und Umgehen einzelner Auslöser hält eine wichtige Bedeutung bei der Verwaltung und Vor-Emption-Asthma. Die routinemäßige Überwachung der Lungenfunktion und die strenge Einhaltung verschriebener Medikamente sind wichtig bei der Regulierung dieser Krankheit. Obwohl Asthma ein definitives Mittel fehlt, führen Einzelpersonen Leben, die durch Normalität und Vitalität mit vorsichtigem Management gekennzeichnet sind. Die Verbreitung von Wissen und Bewusstsein, die mit einer maßgeschneiderten Asthma -Action -Blaupause harmonisiert wird, stellt entscheidende Elemente bei der Abschreckung schwerer Verschlechterungen und die Verbesserung der umfassenden Lebensqualität für diejenigen, die sich mit diesem Zustand auseinandersetzen.
Asthma, ein chronisches Atemweg, führt zu Komplexitäten für betroffene Personen und Gesundheitspraktiker. Obwohl die genaue Genesis noch schwer fassbar ist, wird sie postuliert, um die Konvergenz genetischer und Umweltfaktoren zu erhalten. Die Behandlung von Asthma erfordert die Identifizierung von Triggern, die Nutzung von Medikamenten zur Regulierung symptomatischer Ausdrücke und die Aufrechterhaltung der systematischen Überwachung zur Verbesserung von Exazerbationen. Mit einem abgerundeten Ansatz lebt Menschen mit Asthma voller Erfüllung und unterstreichen die Bedeutung von Erleuchtung und Bildung bei der Verfolgung dieses Ziels.
5. Vorhofflimmern
Vorhofflimmern (AFIB) ist eine dauerhafte Herzrhythmie, die sich durch eine unregelmäßige und oft schnelle Herzfrequenz unterscheidet. Es ergibt sich aus aberranten elektrischen Impulsen innerhalb der Vorhöfe, den oberen Kammern des Herzens und ergibt einen turbulenten Rhythmus. Dieser Zustand eskaliert die Wahrscheinlichkeit von Schlaganfall, Herzinsuffizienz und anderen Herz -Kreislauf -Prädikten.
Ursprünge
Afibs Genesis stammt aus verschiedenen Quellen, die umfassen:
- Erhöhter Blutdruck
- Krorschaftsarterien Maladies
- Klappenherzerkrankungen
- Hyperthyreose
- Exorbitanter Alkoholkonsum
- Lungenerkrankungen
- Vergangene kardiale chirurgische Eingriffe
Personen, die AFIB -Spuren aus ihren Familien erben, haben ein höheres Risiko, den Zustand zu entwickeln, als diejenigen, die keine Familiengeschichte der Erkrankung haben. Die Vorhofflimmern -Unregelmäßigkeit (AFIB) ist die häufigste Art des abnormalen Herzrhythmus, das mehr als eine Million Menschen im Vereinigten Königreich betrifft. Wenn die allgemeine Bevölkerung im nächsten halben Jahrhundert älter wird, wird diese Zahl voraussichtlich um den Faktor zwei steigen.
Die Symptome von Vorhofflimmern umfassen Herzklopfen, Leuchten, flache Atmung und Müdigkeit. Es erfolgt gelegentlich ohne Symptome, weshalb regelmäßige medizinische Untersuchungen erforderlich sind. Da AFIB eine Vorhofflauterstase verursacht, nimmt die Wahrscheinlichkeit einer Gerinnselbildung zu, was zu einem Schlaganfall führen kann, wenn es nicht behandelt wird.
Schmerz und Linderung: AFIB zeugt selten Beschwerden, obwohl einige Unbehagen oder Schmerzen aufgrund von Kreislaufbeschränkungen auftreten. Sofortige medizinische Hilfe erweist sich als unverzichtbar, wenn Brustschmerzen manifestieren. Nicht verschreibungspflichtige Schmerz MITIGATORS liefern eine vorübergehende Pause, doch Expertenberater ist unerlässlich.
Therapeutika, Schlussklusion und Heilmittel: AFIB -Therapeutika bemühen sich, den regelmäßigen Herzrhythmus wieder einzuführen, das Schlaganfallrisiko einzudämmen und die Symptome zu mildern. Dies umfasst:
- Pharmazeutische Wirkstoffe wie Beta-Blocker oder Calciumkanalblocker
- Antikoagulans Medikamente gegen Gerinnselentfall
- Katheterablation, eine Intervention, um abnormale impulsempfindliche Gewebe abzutragen oder zu löschen
- Änderungen des Lebensstils, einschließlich Blutdruckregulierung, Gewichtsbewirtschaftung und Alkoholkonsum
Vorbeugende Methoden umfassen die Governance der Risikofaktor wie Bluthochdruck, die Aufrechterhaltung eines heilsamen Lebensstils und regelmäßige medizinische Bewertungen. Während Interventionen AFIB verwalten und ihre Auswirkungen melden, bleibt ein endgültiges Allheilmittel schwer fassbar. Die passende Verabreichung und zeitnahe Interventionen sind von größter Bedeutung, um das Lebenskaliber zu stärken und damit verbundene Gefahren abzuschwächen.
6. Autismus -Spektrum -Störung (ASD)
Die Autismus -Spektrum -Störung (ASD) stellt eine facettenreiche neurologische Entwicklung dar, die eine aufkeimende wissenschaftliche Prüfung und gesellschaftliche Diskussion angezogen hat. Seine Definitionsgrenzen umfassen eine Reihe von Symptomen, die hauptsächlich soziale Interaktions- und Kommunikationskompetenzen untergraben, die häufig von sich wiederholendem Verhalten oder speziellen Interessen begleitet werden. Der bemerkenswerte Aspekt von ASD liegt in seiner Vielfalt, die im Begriff "Spektrum" eingekapselt ist. Dieser Aspekt erkennt die nuancierte Variabilität der Schwere der Symptome und die funktionellen Kapazitäten von Betroffenen an.
Die ätiologischen Grundlagen von ASD sind nach wie vor schwer fassbar, um das wissenschaftliche Verständnis zu vervollständigen, obwohl der vorherrschende Konsens auf einen vielfältigen Ursprung hindeutet. Anstatt nach einem einzigartigen genetischen Anstifter zu suchen, zeigt die Realität ein viel komplizierteres Szenario. Kein individuelles Gen steht definitiv als Quelle von ASD. Stattdessen verbinden sich zahlreiche genetische Mutationen und Variationen mit der Krankheit, was auf ein polygenes Risikoparadigma hinweist. Umweltfaktoren verschärfen diese genetischen Veranlagungen häufig. Eine Reihe von Risikoelementen, einschließlich Alter des Elternteils bei Empfängnis, Geburtskomplikationen und vorgeburtlicher Exposition gegenüber bestimmten Arzneimitteln oder Infektionen, verstärkt die Anfälligkeit eines Individuums für ASD weiter.
Im Kontext des Vereinigten Königreichs zeigt die Prävalenz von ASD sowohl überzeugende als auch alarmierende Statistiken. Statistische Näherungen schlagen vor, dass ungefähr 1 von 100 Personen in Großbritannien im Autismus -Spektrum wohnen. Dies entspricht einer erstaunlichen Bevölkerung von über 700.000 Personen, die ASD von einer einfachen medizinischen Neugier auf ein bedeutendes Bedenken der öffentlichen Gesundheit erhöht, das ein konzertiertes Engagement für Forschung, politische Formulierung und Bereitstellung von Gesundheitsversorgung erfordert.
Das phänomenologische Auftreten von ASD zeigt eine Ungleichmäßigkeit, die sich in vielen Manieren auswirkt. Einige ASD -Individuen stellen sich mit erheblichen Kommunikationshindernissen aus und erwerben möglicherweise nie eine funktionelle gesprochene Sprache. Umgekehrt manifestieren andere verbale Zulückung und die Fähigkeit, mäßig unabhängiges Leben zu führen. Gemeinsame Merkmale bei den meisten ASD -Individuen umfassen Herausforderungen bei der Entschlüsselung sozialer Hinweise und emotionaler Ausdrücke, der Sensibilität für sensorische Reize und der Präferenz für Vorhersagbarkeit, Routine und organisierte Umgebung.
Während ASD in der Regel keine körperliche Qual verursacht, manifestiert es sich in erhöhten sensorischen Empfindlichkeiten, die zu Beschwerden oder Belastungen führen. Zum Beispiel empfinden bestimmte ASD -Personen helle Lichter oder laute Geräusche als desorientieren oder belastend. Infolgedessen ist es von entscheidender Bedeutung, bestimmte sensorische Auslöser und die Erstellung einer zuvorkommenden Umgebung für die Verbesserung der Lebensqualität für die betroffenen Menschen zu verbessern.
Am gegenwärtigen Punkt gibt es für ASD keine kurative Intervention. Dennoch erweitern verschiedene Behandlungsparadigmen möglicherweise die funktionellen Ergebnisse und das allgemeine Wohlbefinden. Diese Interventionen umfassen Verhaltenstherapien wie Analyse angewandter Verhalten sowie Sprach- und Ergotherapie, um Kommunikations- und Lebenskompetenzen zu verbessern. Bildungsunterstützung ist entscheidend bei der Ausstattung von ASD -Personen mit den für den akademischen Triumph erforderlichen Instrumenten. Pharmakologische Interventionen, die hauptsächlich auf komorbide Bedingungen wie Angstzustände oder Aufmerksamkeitsdefizitprobleme abzielen, finden typische Anwendungen.
Die Verhinderung von ASD stellt eine komplexe Herausforderung dar, vor allem aufgrund des komplizierten Zusammenspiels zwischen genetischen und Umweltfaktoren. Während die Gesamtprävention noch schwer fassbar ist, beeinflussen frühzeitige Identifizierung und Intervention die Lebensverläufe von ASD -Individuen zutiefst. Frühe Interventionen zeigen konsequent ihre Wirksamkeit bei der Verbesserung der kognitiven und sozialen Ergebnisse und helfen damit ASD -Personen bei der Navigation der Komplexität des Lebens mit größerer Autonomie und Erfüllung.
Die Autismus -Spektrum -Störung ist eine neurologische Entwicklung des signifikanten wissenschaftlichen, sozialen und öffentlichen Gesundheit von Bedeutung. Seine vielfältigen Ursprünge, unterschiedlichen Präsentationen und komplizierten therapeutischen Modalitäten machen es zum Thema fortlaufender Forschungskomplexität. Trotz des Fehlens eines endgültigen Mittel haben bestehende Therapien und Interventionen das Potenzial, das Leben der Betroffenen zu bereichern und die Bedeutung der frühen Identifizierung und maßgeschneiderten Interventionen zu unterstreichen. Die kontinuierliche Erforschung seiner zugrunde liegenden Mechanismen, Prävalenz und Managementstrategien ist daher nach wie vor unverzichtbar, um das von ASD berührte Leben zu verbessern.
7. Krebs (Brust, kolorektal, Lunge und Prostata)
Krebs, ein Umbrella -Begriff, der eine Konstellation von Krankheiten umfasst, die durch ungezügelte Aberrant -Zellproliferation und -verbreitung heimgesucht werden, bleibt als globale globale Gesundheitsherausforderung bestehen. Inmitten der bunten Krebskategorien sind Brust-, Darm-, Lungen- und Prostatakrebsarten als besonders weit verbreitet.
Brustkrebs stammt aus Brustzellenunregelmäßigkeiten, Darmkrebs tritt im Dickdarm oder im Rektumgebiet auf, Lungenkrebs nimmt Wurzel innerhalb des Lungenapparates, und Prostatakrebs befindet sich in der männlichen Prostata -Drüse. Diese Entstehung dieser Krebserkrankungen ist vielfältig und umfasst genetische Mutationen, Lebensstil -Vorlieben wie Rauchen (vorwiegend an Lungenkrebs beteiligt), Umweltbelastungen und hormonelle Störungen. Während nicht alle Krebstypen einen direkten genetischen Nexus aufweisen, begegnen diejenigen mit familiären Antezedenzien häufig eine eskalierte Anfälligkeit, insbesondere innerhalb von Brust- und Darmkrebserkrankungen.
Innerhalb des Vereinigten Königreichs führen diese Krebserkrankungen erhebliche Prävalenz. Cancer Research UK berichtet von Brustkrebs als die am häufigsten diagnostizierten, was jährlich ungefähr 55.000 neue Instanzen mit sich bringt. Lungenkrebs macht etwa 47.000 neue Diagnosen, Darmkrebs für rund 42.000 und Prostatakrebs für rund 49.000 aus. Insgesamt bilden sie ein wesentliches Segment des Krebsbekenntnisses.
Die Auswirkungen dieser Krebserkrankungen auf ein Individuum sind tiefgreifend und wirken Schatten sowohl über das physische Wohlbefinden als auch über das emotionale Gleichgewicht. Die Symptome manifestieren sich vielfältig vom Krebs -Subtyp und des Entwicklungsstadiums, das möglicherweise Anomalien wie Klumpen, nicht berücksichtigte Gewichtsverlust, chronische Husten und Darmgewohnheitsmodifikationen betrifft. Beschwerden tauchen häufig auf, insbesondere in fortgeschrittenen Phasen oder wenn Metastasierung zu Knochen oder anderen Organen auftritt. Palliativmessungen umfassen Pharmazeutika, Strahlentherapie oder nervenblockierende Interventionen.
Die therapeutischen Wege unterscheiden sich in Abhängigkeit von Krebstyp und Stadium, die chirurgische Eingriffe, Chemotherapie, Strahlentherapie, Hormoninterventionen und gezielte pharmakologische Regime umfassen. Vorbeugende Ansätze beinhalten Lebensstilanpassungen wie Raucherentwöhnung, ein ausgewogenes Ernährungsschema, regelmäßige körperliche Aktivität und die Einschränkung etablierter Karzinogene. Obwohl in der Krebsbehandlung materielle Fortschritte gemacht wurden, bleibt ein schlüssiges Allheilmittel, das alle Phasen und Variationen umfasst, schwer fassbar. Sofortige Interventionen erzeugen jedoch bei zahlreichen Patienten eine Remission, um bereichernde Leben zu führen.
8. Chronische Nierenerkrankung (CKD)
Chronische Nierenerkrankung (CKD) stellt eine langwierige Krankheit dar, bei der die Nieren allmählich ihre Effizienz bei der Filterung von Abfällen und überschüssigen Flüssigkeiten aus dem Blutkreislauf verlieren, was zur Ansammlung dieser Substanzen im Körper führt.
Ätiologien
- Diabetes: Ein prominenter CKD -Vorläufer, da ein erhöhter Blutzuckerspiegel allmählich Nierenschäden verursacht.
- Bluthochdruck: Nutzt die winzigen Blutgefäße der Nieren die Belastung.
- Glomerulonephritis: In Entzündungen in den Filtrationseinheiten der Niere anregt.
- Polyzystische Nierenerkrankung: Eine erbliche Erkrankung, die die Zystenbildung innerhalb der Nieren hervorruft.
- Längerer Anwendung bestimmter Medikamente, z. B. nichtsteroidale entzündungshemmende Medikamente (NSAIDs).
- Wiederkehrende Niereninfektionen.
Bestimmte CKD -Formen, wie z. B. polyzystische Nierenerkrankungen, zeigen eine genetische Verknüpfung. Darüber hinaus konfrontieren Individuen mit familiären CKD -Geschichten eine erweiterte Anfälligkeit. Innerhalb des Vereinigten Königreichs wird prognostiziert, dass 1 von 10 Menschen CKD beherbergen, wobei zahlreiche sich ihres Zustands nicht bewusst sind. Dies führt zu Millionen, wobei diejenigen ab 75 Jahren und älterer Risiko ein erhöhtes Risiko ausgesetzt sind.
Auswirkungen auf die Person: Die Anfangsstadien von CKD manifestieren sich asymptomatisch. Mit dem Fortschreiten der Krankheit umfassen Anzeichen jedoch Müdigkeit, ödematöse Knöchel, Hämaturie und Atemnot. Unkontrollierte CKD gipfelt im Nierenversagen und erfordert eine Dialyse oder eine Nierentransplantation.
Schmerzlinderung und Therapeutika
- Relevante Medikamente bewältigen CKD-bezogene Schmerzen, obwohl NSAIDs vermieden werden sollten.
- Das Management von zugrunde liegenden Bedingungen wie Diabetes und Bluthochdruck erweist sich als entscheidend.
- In fortgeschrittenen Phasen wird die Dialyse- oder Nierentransplantation unerlässlich.
Prävention und Heilmittel: Effektives chronisches Krankheitsmanagement, ein gesunder Lebensstil, eine regelmäßige Untersuchung und die Vermeidung von Medikamenten zur Nierenverletzung sind kardinale prophylaktische Facetten. Obwohl das CKD -Management vor allem für fortgeschrittene Stadien vorhanden ist, bleibt eine eindeutige Heilung nicht vorhanden. Die rechtzeitige Erkennung und Intervention sind für den Verlauf des Fortschreitens und die Aufrechterhaltung der Lebensqualität von größter Bedeutung.
9. chronisch obstruktive Lungenerkrankung (COPD)
Chronisch obstruktive Lungenerkrankung (COPD) ist eine übergreifende Bezeichnung, die eine Gruppe von Lungenerkrankungen, einschließlich Emphysem und chronischer Bronchitis, umfasst, die Atembeschwerden auslösen. Es hängt von chronischen Entzündungen und Lungengewebebeeinträchtigungen ab und gipfelte in verengten Luftpassagen.
Ursprünge
- Rauchen: Der Chef -COPD -Risikofaktor.
- Längere Exposition gegenüber schädlichen Verunreinigungen, Staub, Chemikalien und Dämpfen.
- Genetische Facetten: Gelegentliche genetische Mängel erhöhen die Verwundbarkeit, z. B. Alpha-1-Antitrypsin-Mangel.
- Vorgeschichte wiederkehrender Lungeninfektionen während der Kindheit.
Obwohl Umweltelemente einen erheblichen Einfluss haben, ist eine genetische Veranlagung erkennbar, wobei bestimmte Familien eine erhöhte COPD -Prävalenz erleben. Im Vereinigten Königreich tritt COPD als bedeutsame Schwierigkeit für öffentliche Gesundheit auf. Etwa 1,2 Millionen Personen haben COPD -Diagnosen erhalten und es zu der zweitwichtigsten Lungen -Krankheit des Landes ist, die laut der British Lung Foundation ausschließlich von Asthma in den Schatten gestellt wurde.
COPD verschlechtert sich unaufhaltsam und induziert Indikationen wie anhaltendes Husten mit Schleim, Atemstürmer, Keuchen und Brustverengung. Mit dem Fortschreiten der Krankheit werden sogar rudimentäre Aufgaben wie Ambulation oder Anziehen aufgrund von Atemnot belastend. Während sich die Kernsymptome um Atemnot drehen, begegnen die ausgewählten Personen, insbesondere bei schweren Verschlechterungen, auf Brustbeschwerden oder Unbehagen.
Schmerzminderung und Therapeutika
- Bronchodilatoren: Pharmazeutika, die die Atemwegsdilatation erleichtern.
- Steroide: Verwendet, um Entzündungen zu verringern.
- Lungenrehabilitation: Verschmelzen von Übungsregimen und informativen Sitzungen zur Verbesserung des Wohlbefindens.
- Sauerstofftherapie: Für schwere COPD -Fälle, um die Atmung zu erweitern.
Vorbeugende Maßnahmen drehen sich hauptsächlich um Raucherentwöhnung oder Entfernung. Konsistente Vermeidung von Lungenreizeinflüssen und rechtzeitiger Erkennung verstärkt das Management. Während Behandlungen Symptome meiden und die Lebensqualität erweitern, fehlt derzeit eine COPD -Heilung. Der Schwerpunkt bleibt auf der Symptommanagement, der Verschärfung der Verschlechterung und der Verzögerung des Fortschreitens der Krankheit.
10. Depression
Depressionen, die klinisch als Major Depressive Störung (MDD) bezeichnet wird, materialisiert sich als anhaltende psychische Gesundheit, die durch ein dauerhaftes und allgegenwärtiges Gefühl der Hoffnungslosigkeit, ein vermindertes Interesse an Aktivitäten und eine Reihe von physischen und kognitiven Angaben, die die tägliche Funktionsweise eines Individuums stören, gekennzeichnet. Die Entstehung von Depressionen ist kompliziert und ergibt sich aus einem Mosaik von Faktoren, die biologische Elemente wie Neurotransmitter-Ungleichgewichte, psychologische Stressfaktoren wie traumatische Lebensereignisse oder chronische Stress und sozio-umweltfreundliche Aspekte wie Isolierung oder erhöhte Krankheit umfassen. Eine genetische Neigung zu Depressionen ist offensichtlich, wobei diejenigen, die familiäre Depressionsgeschichten beherbergen, mit eskalierten Schwachstellen konfrontiert sind.
Innerhalb des Vereinigten Königreichs stellt Depression ein Folgedilemma für das Gesundheitswesen dar. Ungefähr 1 von 4 Personen wird jährlich auf eine psychische Störung stoßen, wobei Depressionen unter den häufigsten Bedingungen wie in der geistigen Gesundheit, der Wohltätigkeitsorganisation, prominent auftreten.
Die Auswirkungen der Depression auf eine Person sind weitreichend. Abgesehen von emotionalen Manifestationen kreischen betroffene Individuen mit Müdigkeit, Appetitschwankungen, Schlafstörungen, Konzentrationsproblemen und sogar körperlichen Beschwerden. In der Tat ist der etablierte Zusammenhang zwischen Depressionen und körperlichen Schmerzen, insbesondere anhaltenden Schmerzerkrankungen, gut dokumentiert. Dieser Schmerz manifestiert sich in Kopfschmerzen, Gelenkbeschwerden oder Rückenschmerzen.
Die Abschwächung von depressionsbedingten Angst und anderen Symptomen ist über mehrere Wege erreichbar:
- Antidepressivum Medikamente, die Neurotransmitter modulieren.
- Psychotherapie, beispielhaft durch kognitive Verhaltensweisen oder zwischenmenschliche Therapie, bietet Strategien zur Verwaltung und Bekämpfung der zugrunde liegenden Ursachen.
- Änderungen des Lebensstils, einschließlich regelmäßiger körperlicher Aktivität, einem ausgewogenen Ernährungsschema und ausreichend Schlaf, die alle stimmungsverhinderte Potenziale ausüben.
Vorbeugende Schichten umfassen frühzeitige Interventionen, Stresshandhabung, Förderung sozialer Bindungen und Vermeidung von Alkohol- oder Substanzmissbrauch. Es ist unabdingbar, zu unterstreichen, dass die Behandlungen zwar depressive Episoden für viele effizient verwalten und auflösen, Depressionen jedoch wiederkehrend sind. Kontinuierliche Überwachung, Einhaltung der Behandlungsschemata und Bereitschaft, bei Bedarf um Hilfe zu bitten, sind unverzichtbare Facetten des Durchquerens und der Verwaltung dieser komplizierten Erkrankung.
11. Diabetes
Diabetes bildet eine dauerhafte medizinische Krankheit, die durch erhöhte Blutzuckerspiegel aus der Unfähigkeit des Körpers zur Herstellung oder Verwendung von Insulin, einem entscheidenden Hormon, das die Glukoseregulation regiert, angegeben ist. Die beiden Hauptdiabeteskategorien sind wie folgt:
- Typ -1 -Diabetes: Eine Autoimmunerkrankung, bei der der Körper fälschlicherweise insulin-produzierende Zellen innerhalb der Bauchspeicheldrüse abzielt und vernichtet.
- Typ 2 Diabetes: Stammt aus der Insulinresistenz innerhalb des Körpers, gepaart mit einer gleichzeitigen relativen Insulininsuffizienz.
Typ -1 -Diabetes -Kausalität bleibt schwer fassbar, obwohl genetische Elemente und Umweltauslöser wie Viren beteiligt sind. Im Gegensatz dazu korreliert Typ -2 -Diabetes mit der Genetik, das Fortschreiten des Alters, der Fettleibigkeit, der sitzenden Lebensstile und der spezifischen Ernährungsgewohnheiten. Innerhalb des Vereinigten Königreichs ist Diabetesprävalenz Anlass zur Sorge. Diabetes UK berichtet, dass über 4,9 Millionen Einzelpersonen mit Diabetes kämpfen, wobei etwa 90% der Fälle vom Typ 2 ausgewiesen sind. Vorhersagen weisen auf einen eskalierenden Trend hin, wobei bis 2030 schätzungsweise 13,6% der britischen Bevölkerungsbevölkerung mit Diabetes (diagnostiziert oder nicht diagnostiziert oder nicht diagnostiziert werden).
Eine offensichtliche genetische Verbindung besteht insbesondere bei Typ -2 -Diabetes. Diejenigen, die eine familiäre Diabetesgeschichte besitzen, konfrontieren einem erweiterten Risiko und betonen das komplizierte Zusammenspiel zwischen genetischer Veranlagung und Umweltdeterminanten.
Nicht verwaltetes Diabetes hat schlimme Konsequenzen. Eine anhaltende Hyperglykämie führt zu Komplikationen wie Nierenbeeinträchtigungen, Krankheitserregern, neuropathischen Störungen und kardiovaskulären Beschwerden. Während Diabetes nicht explizit Schmerzen ausführt, führen Komplikationen wie diabetische Neuropathie belastende Manifestationen ein.
Schmerzen zu behaupten und die Krankheit selbst anzugehen:
- Wachsame Blutzuckeraufsicht und Regulierung sind zentral.
- Pharmazeutika, die Insulin- und orale Antidiabetika umfassen, werden verschrieben.
- Lifestyle -Änderungen, die ein ausgewogenes Ernährungsregime und eine routinemäßige körperliche Aktivität umfassen, dienen als grundlegende Elemente für das Management und die Prävention.
Obwohl Behandlungen Diabetes und Abweicherkomplikationen kompetent verwalten, entsprechen die meisten Formen immer noch ein bestimmtes Mittel. Typ -1 -Diabetes bleibt eine bekannte Heilung, während Typ -2 -Diabetes gelegentlich gealtert oder sogar mit wesentlichen Lebensstiltransformationen umgekehrt ist, insbesondere während der anfänglichen Phasen. Frühe Erkennung, Patientenaufklärung und proaktives Management sind entscheidend bei der Navigation dieser durchdringenden Krankheit.
12. Drogenmissbrauch/ Drogenmissbrauch
Drogen- oder Drogenmissbrauch manifestiert sich als anhaltendes Leiden, das durch den übermäßigen und schädlichen Konsum von Drogen oder Substanzen gekennzeichnet ist und in Sucht, körperlichem Schaden oder Kompromisse zum geistigen Wohlbefinden gipfelte. Drogenmissbrauch umfasst eine Reihe von Substanzen, darunter:
- Rechtliche Substanzen: Wie Alkohol oder verschreibungspflichtige Medikamente konsumierten mehr als verschriebene Grenzen.
- Illegale Drogen: Kokain, Heroin und synthetische Betäubungsmittel.
- Rezeptfreie Medikamente: Missbrauchte für ihre psychoaktiven Effekte.
Die Ursprünge des Drogenmissbrauchs sind kompliziert, über die genetische Veranlagung, den Gruppenzwang, die emotionalen Turbulenzen, die Angstzustände, die Depression und die Umweltfacetten, die sozioökonomische Zustände umfassen. Insbesondere hat die Genetik einen Einfluss; Diejenigen mit familiären Drogenmissbrauchsvorschriften konfrontieren eine erhöhte Anfälligkeit. Drogenmissbrauch bleibt im Vereinigten Königreich ein wesentliches Dilemma der öffentlichen Gesundheit. Daten aus dem nationalen Arzneimittelbehandlungsüberwachungssystem (NDTMS) zeigen, dass etwa 268.251 Erwachsene von 2019 bis 2020 in Kontakt mit Drogen- und Alkoholbehandlungsdienstleistungen standen.
Drogenmissbrauch übt tiefgreifende Auswirkungen auf Einzelpersonen aus. Neben den körperlichen Gesundheitsproblemen, der Spannung alkoholbedingter Lebererkrankungen oder der durch Raucher verursachten Atemprobleme verursacht Drogenmissbrauch beeinträchtigt das geistige Wohlbefinden, angespannte Beziehungen, fiskalische Probleme und rechtliche Verwicklungen.
Die Verbesserung von Schmerzen und Nebensymptomen im Zusammenhang mit Drogenmissbrauch führt zu:
- Entgiftung: Überwachter medizinischer Entzug aus der Substanz.
- Verhaltenstherapie: Targeting auf die psychologischen Facetten der Sucht.
- Medikamente: Vorteilhaft für die Sucht nach Opioiden, Tabak oder Alkohol.
- Psychiatrische Dienste: Zugeschnitten, um mit gleichzeitig auftretenden psychischen Erkrankungen zu adressieren.
Vorbeugende Methoden umfassen eine frühzeitige Bildung in Bezug auf die Gefahren, die Verbesserung der psychischen Gesundheitsdienste und die in der Gemeinde zentrierten Initiativen. Die Behandlung ist bestrebt, die Substanzentwöhnung und die Wiedereingliederung in die produktive Falten der Gesellschaft zu erleichtern. Dennoch ist es unerlässlich zu verstehen, dass die Erholung aus Drogenmissbrauch einen laufenden Prozess darstellt, der häufig mehrere Interventionen und regelmäßige Überwachung erfordert.
13. Herzinsuffizienz
Herzversagen bezeichnet eine anhaltende, fortschreitende Erkrankung, bei der der Herzmuskel seine Fähigkeit verliert, Blut zu treiben, um die Anforderungen des Körpers effizient zu erfüllen. Dieser Mangel beruht auf strukturellen oder funktionellen Herzerkrankungen, was zu überlasteten oder verminderten Blutfluss zu lebenswichtigen Organen und Geweben führt. Herzinsuffizienz bedeutet keine Einstellung der Herzfunktion, sondern eine geschwächte Pumpenfähigkeit.
Überwiegend haben zwei Erscheinungsformen für Herzversagen:
- Systolische Herzinsuffizienz (Herzinsuffizienz mit verringerter Ejektionsfraktion): Hier stockt der linke Ventrikel des Herzens in der Regel in Vertragsabkommen. Folglich kann das Herz keine angemessene Kraft aufbringen, um ein ausreichendes Blutvolumen in den Kreislauf zu treiben.
- Diastolische Herzinsuffizienz (Herzinsuffizienz mit erhaltenen Ejektionsfraktion): In dieser Variante verliert der linke Ventrikel seine Fähigkeit, sich effektiv zu entspannen, wodurch die Blutfüllung während der Interbeat -Ruhephase beeinträchtigt wird.
Die Ursprünge der Herzinsuffizienz sind unzählige und umfassen:
- Koronare Herzkrankheit
- Hypertonie
- Defekte Herzventile
- Kardiomyopathie (Herzmuskelerkrankung)
- Myokarditis (Herzmuskelentzündung)
- Angeborene Herzanomalien
- Anhaltende Krankheiten wie Diabetes, HIV oder Schilddrüsenerkrankungen
- Alkoholmissbrauch oder Drogenmissbrauch
Im Vereinigten Königreich setzt Herzversagen das Bekundung eines erheblichen Gesundheitswesens ein. Statistiken der British Heart Foundation zeigen ungefähr 920.000 Personen, die sich in Großbritannien mit Herzinsuffizienz auseinandersetzen. Bestimmte Herzerkrankungen Formen, die in Herzinsuffizienz gipfeln, tragen eine genetische Veranlagung. Insbesondere wirken er erbliche Kardiomyopathien auf den Herzmuskel. Die Auswirkungen von Herzinsuffizienz für Einzelpersonen sind beträchtlich. Die Symptome erstrecken sich von Müdigkeit, Atemnot, beschleunigtem Herzschlag und anhaltendem Husten oder Keuchen bis hin zu schwereren Anzeichen wie Ödemen in den unteren Extremitäten.
Die mit Herzinsuffizienz verbundene Länge von Qual- und Nebensymptomen führt zu:
- Diuretika zur Reduzierung des Flüssigkeitsvolumens
- ACE -Inhibitoren, um den Durchblutungsfluss zu erhöhen
- Beta-Blocker für Symptomlinderung und Herzfunktionsverbesserung
- Aldosteron-Antagonisten, um den Blutdruck auszudehnen zu modulieren, Hormone
- Digoxin, um Herzmuskelkontraktionen zu verstärken
Die Strategien zur Behandlung von Herzinsuffizienz und Prävention kreisen die Behebung der Ursache, die die Blutdruckregulation, die Cholesterinstreuung und die Kontrolle der Diabetes umfassen. Lebensstilanpassungen, die eine herzgesunde Ernährung, regelmäßige körperliche Aktivität, Tabakabstinenz und Stressmanagement einbeziehen, übernehmen eine zentrale Rollen. Obwohl Behandlungen wirksam die Symptome und die Fortschreitung des Herzinsuffizienzes zubehalten, ist eine vollständige Remission oft schwer fassbar. In ausgewählten Instanzen werden jedoch chirurgische Eingriffe wie Herzklappenersatz oder Herztransplantation in Betracht gezogen. Konsequente Gesundheitsbewertungen, Patientenverbesserung und Einhaltung der pharmazeutischen Regime sind für Patienten mit Herzinsuffizienz bei der Optimierung ihrer Lebensqualität unverzichtbar.
13. Hepatitis B und C.
Hepatitis B und C repräsentieren chronische Lebererkrankungen, die sich aus dem Hepatitis B -Virus (HBV) und dem Hepatitis -C -Virus (HCV) stammen. Beide Krankheiten führen die Leberentzündung aus und behindern ihre optimale Funktionalität. Unbehandelt gipfeln sie zu schwerem Leberschaden, die Zirrhose, Leberversagen oder hepatozelluläres Karzinom umfassen.
Hepatitis B: Dieser Stamm manifestiert sich als akut oder chronisch. Während einige Personen die Infektion spontan klar machen, kreischen sich andere mit einem anhaltenden Leiden. Überwiegend entsteht die Übertragung durch Exposition gegenüber Infektionsblut, Sperma oder anderen Körperflüssigkeiten, typischerweise in Szenarien wie:
- Mütterkindübertragung während der Geburt
- Ungeschützter Geschlechtsverkehr mit einer infizierten Person
- Gemeinsame Nutzung von Nadeln oder Spritzen
- Erhalt ungeschriebener Bluttransfusionen
Hepatitis C: Dieser Stamm ist hauptsächlich blutbetrieb, wobei die meisten Infektionen einen chronischen Verlauf annehmen. Es wird hauptsächlich durch verbreitet:
- Gemeinsame Nadeln oder Utensilien für den intravenösen Drogenkonsum
- Gesundheitsverfahren, die durch suboptimale Infektionskontrolle gekennzeichnet sind
- Ungebundene Bluttransfusionen oder Organtransplantationen
- Ungeschützte sexuelle Aktivität, obwohl dieser Modus ein geltendes geringer Risiko birgt
Im Vereinigten Königreich ist die Verbreitung dieser Leiden inhaltlich. Das Public Health England setzt voraus, dass ungefähr 180.000 Personen eine chronische Hepatitis -B -Infektion tragen, während rund 143.000 mit chronischer Hepatitis C. weder Hepatitis B noch C eine genetische Ätiologie aufweisen, obwohl spezifische genetische Attribute Individuen für die Anfälligkeit oder die Auswirkung von Krankheiten vorhersagen.
Die Auswirkungen dieser Beschwerden auf eine individuelle Schwankung. In den anfänglichen Phasen nehmen die Symptome einen nicht spezifischen Tenor an, der durch Müdigkeit, Übelkeit oder milde Bauchbeschwerden angepasst wird. Im Laufe der Krankheit wären auffälligere Hinweise wie Gelbsucht (Icterus), dunkler Urin und anhaltende Bauchbeschwerden. Chronische Hepatitis induziert Schmerzen, die auf Leberschäden oder Entzündungen zurückzuführen sind.
Wege zur Schmerzlinderung und Maladie -Management umfassen:
- Antivirale Medikamente, die darauf abzielen, das Virus entgegenzuwirken und die Leberverschlechterung zu verzögern
- Persistente Überwachung zur Messung der Leberfunktion und des Fortschreitens der Krankheit
- Verzicht auf Alkohol und bestimmte Medikamente mit hepatotoxischem Potenzial enthalten
Prophylaktische Bestrebungen für Hepatitis B umfassen die Impfung, die eine wirksame Prophylaxe bietet. Bei Hepatitis C ist kein Impfstoff verfügbar, wobei vorbeugende Strategien auf vernünftige Praktiken wie die Verwendung sterilisierter Geräte und Verzicht auf die Nadel -Teilen zugänglich sind. Einheitliche Erkennung und therapeutische Intervention sind zentral. Obwohl antivirale Arzneimittel die Hepatitis -C -Härtung bewirken und die Hepatitis -B -Infektion modulieren, verhindern sie nicht immer wieder langwierige Folgen. Infolgedessen erweisen sich anhaltende Überwachungs- und Lebensstilanpassungen für Personen, die sich mit beiden Bedingungen auseinandersetzen, unverzichtbar.
15. HIV/AIDS
Das menschliche Immundefizienzvirus (HIV) ist ein Virus, das auf das Immunsystem des Körpers abzielt, insbesondere die CD4 -Zellen, die für die Bekämpfung von Infektionen entscheidend sind. Links unbehandelt führt HIV zu einem erworbenen Immunschwäche -Syndrom (AIDS), der das Immunsystem stark beeinträchtigt. Im Gegensatz zu Viren kann der Körper HIV natürlich nicht beseitigen, was ihn zu einer lebenslangen Infektion macht.
HIV wird in zwei Haupttypen eingeteilt:
- HIV-1: Der am weitesten verbreitete Typ, der für die meisten globalen HIV -Infektionen verantwortlich ist.
- HIV-2: Weniger verbreitet und hauptsächlich in Westafrika gefunden.
Ursachen und Übertragung
- Ungeschützter sexueller Kontakt mit einer infizierten Person.
- Nadeln oder Spritzen mit einer HIV-positiven Person teilen.
- Erhalt von kontaminierten Blutprodukten oder Organtransplantationen.
- Übertragung von einer HIV-positiven Mutter zu ihrem Kind während der Geburt oder des Stillens.
In Großbritannien lebten ungefähr 105.200 Menschen mit HIV, wobei ungefähr 6.600 ihre Infektionen nicht bewusst waren. Laut Angaben des öffentlichen Gesundheitswesen infizierte Personen. HIV/AIDS hat einen tiefgreifenden Einfluss auf die Gesundheit einer Person. In den frühen Stadien zeigt es als grippeähnliche Symptome. Wenn das Immunsystem schwächt, nimmt die Anfälligkeit für opportunistische Infektionen und bestimmte Krebsarten zu. Diese Komplikationen führen zu Symptomen wie Gewichtsverlust, Nachtschweiß, chronischem Durchfall und anhaltendem Husten. Schmerzen sind mit diesen Komplikationen verbunden, insbesondere in fortgeschrittenen Stadien.
Schmerzlinderung und Behandlung
- Antiretrovirale Therapie (Kunst): Die primäre Behandlung von HIV, sie hilft, die Viruslast zu verringern, ein gesundes Immunsystem aufrechtzuerhalten und das Übertragungsrisiko zu verringern.
- Übertriebene Schmerzmittel und spezifische verschreibungspflichtige Medikamente verwalten Komplikationsschmerzen.
- Regelmäßige medizinische Untersuchungen zur Überwachung von CD4-Zählungen und Viruslast.
Verhütung
- Regelmäßige Verwendung der Voraussetzungsprophylaxe (Prep) für Hochrisikopersonen.
- Konsistent und korrektes Gebrauch von Kondomen.
- Vermeiden Sie das Teilen von Nadeln oder Spritzen.
- Regelmäßige HIV -Tests zur Früherkennung.
Obwohl es keine Heilung für HIV gibt, kontrolliert es die ordnungsgemäße medizinische Versorgung. ART hilft, die Viruslast zu senken, ein gesundes Immunsystem aufrechtzuerhalten und die Lebensdauer der Menschen mit HIV auf nahezu normale zu verlängern. Die Früherkennung und die Einhaltung der Behandlung sind entscheidend für die Behandlung des Zustands und zur Verhinderung des Fortschritts zu AIDS.
16. Hyperlipidämie (hoher Cholesterinspiegel)
Erhöhte Mengen an Lipiden im Blutkreislauf, wie Cholesterin und Triglyceride, charakterisieren Hyperlipidämie. Die obige Krankheit stellt bemerkenswerte gesundheitliche Gefahren dar, die hauptsächlich auf ihre Korrelation mit Atherosklerose zurückzuführen sind.
Die Pathophysiologie der Hyperlipidämie führt zu einer Störung des Gleichgewichts zwischen der Lipidsynthese und der Entfernung von Lipiden aus dem Blutkreislauf. Chylomikronen und Lipoproteine mit sehr niedriger Dichte (VLDL) dienen als Träger für den Transport von Triglyceriden und Cholesterin von der Leber zu verschiedenen Geweben im gesamten Körper. Umgekehrt erleichtern Hochdichte-Lipoproteine (HDL) den Cholesterintransport in die entgegengesetzte Richtung und bringen ihn aus den Geweben in die Leber zurück. Hyperlipidämie tritt auf, wenn ein Ungleichgewicht in den Transportsystemen besteht, entweder aufgrund übermäßiger Produktion oder einer unzureichenden Freigabe.
Mehrere Faktoren tragen zur Entwicklung einer Hyperlipidämie bei:
Ernährungsgewohnheiten: Verbrauch von Lebensmitteln, die reich an gesättigten Fetten und Cholesterin sind.Ein Faktor zur Entwicklung ungünstiger Cholesterinspiegel ist ein Mangel an körperlicher Aktivität, was zu sitzenden Lebensstilen führt. Es wurde festgestellt, dass dieses sitzende Verhalten die Spiegel an Lipoprotein mit niedriger Dichte (LDL) erhöht, die allgemein als "schlechtes Cholesterin" bezeichnet wird, und gleichzeitig die Spiegel an Lipoprotein mit hoher Dichte (HDL), bekannt als "gutes Cholesterin", verringert.
- Genetik: Die familiäre Hypercholesterinämie ist ein ererbter genetischer Zustand mit abnormal erhöhten Cholesterinspiegel.
- Zusätzliche Erkrankungen, einschließlich Diabetes, Nierenerkrankungen und Hypothyreose, tragen zu Faktoren bei.
Es wurde festgestellt, dass bestimmte Medikamente wie Kortikosteroide und bestimmte Arten von Antibabypillen die Lipidspiegel erhöhen.
Hyperlipidämie ist im Vereinigten Königreich erhebliche Sorge, die durch eine bemerkenswerte Prävalenz des erhöhten Cholesterinspiegels in der erwachsenen Bevölkerung gekennzeichnet ist. Das Vorhandensein eines erkennbaren erblichen Elements zeigt sich besonders bei familiärer Hypercholesterinämie; Trotzdem tragen Lebensstil- und Umweltfaktoren für die meisten Menschen erheblich zur Erkrankung bei.
Die primären Folgen einer Hyperlipidämie manifestieren sich überwiegend über eine längere Dauer. Es wurde festgestellt, dass erhöhte Lipidspiegel zur Entwicklung von arteriellen Plaques beitragen, was die Durchblutung beeinträchtigen und möglicherweise zum Auftreten von Erkrankungen der Koronararterien, Striche und peripheren Arterienerkrankungen führen kann. Obwohl eine Hyperlipidämie typischerweise nicht mit Schmerzen verbunden ist, können seine Folgen zu Beschwerden führen, wie z. B. durch die Erkrankung der Koronararterien verursachten Brustschmerzen.
Die Prävention und Behandlung von Hyperlipidämie umfasst mehrere vorbeugende Strategien, wie z. Regelmäßige Screenings für Lipidspiegel sind entscheidend für die rechtzeitige Identifizierung potenzieller Anomalien. Die Behandlung und Verringerung des erhöhten Lipidspiegels durch Medikamente ist von Vorteil. Trotzdem ist es im Allgemeinen notwendig, diese Behandlungen über einen längeren Zeitraum zu erhalten, vor allem, wenn die zugrunde liegende Ursache genetisch bedingt ist. Bei Hyperlipidämie, die durch Lebensstilfaktoren erzeugt werden, wurde beobachtet, dass wesentliche Anpassungen die Krankheit möglicherweise umkehren.
16. Hyperlipidämie (hoher Cholesterinspiegel)
Hypertonie oder Bluthochdruck ist eine anhaltende medizinische Erkrankung, die durch erhöhtes arterielles Blutdruck gekennzeichnet ist und zu einer erhöhten Kraft führt, die durch das Blut an den arteriellen Wänden ausgeübt wird. Einer der Hauptfaktoren für die Entwicklung von kardiovaskulären Erkrankungen wie Myokardinfarkten, zerebrovaskulären Unfällen und Herzinsuffizienz wird als Hauptrisikofaktor angesehen.
Hypertonie ist eine komplexe Erkrankung, die aus verschiedenen Faktoren entsteht, vor allem eine vom Herz angetriebene Erhöhung des Blutvolumens (Herzzeitvolumen) oder einen erhöhten Widerstand innerhalb des arteriellen Systems, der häufig auf arterielle Verengung oder Steifigkeit zurückzuführen ist. Im Laufe der Zeit erfährt das Herz eine erhöhte Arbeitsbelastung, was zu einer Herzhypertrophie und einer verminderten kontraktilen Funktion führen kann.
Hypertonie wird durch verschiedene Ursachen beeinflusst, die Lebensstilelemente wie übermäßiges Konsum von Salz, unzureichendes Engagement für körperliche Bewegung und Fettleibigkeit umfassen. Die Genetik ist signifikant für die Entwicklung von Bluthochdruck, da diejenigen mit Familiengeschichte ein erhöhtes Risiko haben. Das Alter ist eine zusätzliche bemerkenswerte Determinante, da die Elastizität der Arterien dazu neigt, das Alter zu beeinträchtigen. Es wurde festgestellt, dass chronische Nierenerkrankungen und hormonelle Erkrankungen wie das Cushing -Syndrom zur Erhöhung des Blutdrucks beitragen.
In Großbritannien ist Bluthochdruck ein weit verbreitetes gesundheitliches Problem, wobei fast ein Drittel der Erwachsenen mit hohem Blutdruck ohne Symptome einen hohen Blutdruck aufweist. Genetische Veranlagung ist ein Faktor für Bluthochdruck, und Personen mit Familienanamnese sind einem höheren Risiko ausgesetzt. Spezifische genetische Mutationen und erbliche Störungen tragen zur Bluthochdruck bei.
Während viele Menschen mit Bluthochdruck keine Symptome haben, haben einige Kopfschmerzen, Atemnot oder Nasenbluten. Diese Symptome treten jedoch typischerweise auf, wenn der Blutdruck schwere Werte erreicht. Bluthochdruck verursacht nicht direkt Schmerzen, aber seine Komplikationen wie Herzinfarkte sind schmerzhaft.
Die Behandlung und Behandlung von Bluthochdruck beinhaltet verschiedene Ansätze:
- Lebensstilveränderungen: Dazu gehören die Reduzierung der Salzaufnahme, die regelmäßige Bewegung, die Aufrechterhaltung eines gesunden Gewichts und die Moderation des Alkoholkonsums.
- Medikamente: Verschiedene Medikamente, einschließlich Diuretika, Beta-Blocker und ACE-Inhibitoren, werden verschrieben.
- Überwachung: Regelmäßige Untersuchungen, um sicherzustellen, dass der Blutdruck innerhalb der Zielbereiche bleibt.
Diagnosetests auf Hypertonie umfassen hauptsächlich Blutdruckmessungen unter Verwendung eines Blutdruckmessers. Zusätzliche Blutuntersuchungen, Urintests, Elektrokardiogramme (EKG) und Echokardiogramme bewerten die Organschädigung oder stellen die Ursache fest.
Zu den Präventionsstrategien gehören die Einführung eines herzgesunden Lebensstils frühzeitig, regelmäßige Blutdruckuntersuchungen und zeitnahe Interventionen, wenn die Messungen erhöht sind. Während Behandlungen die Bluthochdruck effektiv kontrollieren, ist eine vollständige Heilung oft schwer fassbar, insbesondere wenn eine zugrunde liegende Ursache Nierenerkrankung ist. Der Schwerpunkt bleibt auf der Kontrolle des Blutdrucks, um Komplikationen zu verhindern und die Lebensdauer zu verlängern.
18. Ischämische Herzkrankheit (IHD)
Ischämische Herzkrankheit (IHD), die oft als Koronararterienerkrankung (CAD) oder koronare Herzkrankheit (KHK) bezeichnet wird, ist eine Erkrankung Die Koronararterien. Dieser reduzierte Blutfluss schädigt den Herzmuskel und beeinträchtigt seine Funktion.
Es gibt verschiedene Arten von ischämischen Herzerkrankungen, die auf dem Schweregrad und der Schnelligkeit von Symptomen beruhen:
- Stabile Angina: Gekennzeichnet durch Brustschmerzen oder Beschwerden, die durch Anstrengung oder Stress ausgelöst werden.
- Instabile Angina: Ein plötzlicher und starker Brustschmerz, der einen bevorstehenden Herzinfarkt signalisiert.
- Myokardinfarkt (Herzinfarkt): Wenn der Blutfluss zu einem Teil des Herzens blockiert ist, oft durch ein Blutgerinnsel.
- Herzinsuffizienz: Ein Zustand, bei dem das Herz Blut effektiv nicht pumpen kann.
In Großbritannien bleibt laut der British Heart Foundation über 65.000 Todesfälle jährlich ein erhebliches gesundheitliches Problem. Während Lebensstil- und Umweltfaktoren eine wichtige Rolle bei der Entwicklung von IHD spielen, gibt es eine genetische Komponente. Personen mit Familiengeschichte von Herzerkrankungen sind einem höheren Risiko ausgesetzt, was auf eine erbliche Veranlagung hinweist.
Die Symptome von IHD variieren. Während einige Individuen asymptomatisch bleiben, haben andere Brustschmerzen (Angina), Atemnot, Müdigkeit oder Herzklopfen. Schmerzen aus IHD, insbesondere Angina, werden als Druck, Enge oder ein brennendes Gefühl in der Brust beschrieben.
Zu den Schmerzen und anderen Symptomen von IHD gehören und lindern, gehören:
- Medikamente: Nitrate (wie Nitro-Glycerin), um Brustschmerzen, Betablocker und Calciumkanalblocker zu lindern, um die Symptome zu behandeln.
- Koronarangioplastie: Ein Verfahren zum Öffnen blockierter oder verengter Koronararterien.
- Bypass -Transplantation der Koronararterie (CABG): Eine Art von Operation, die den Blutfluss zum Herzen verbessert.
Diagnosetests für IHD umfassen:
- Elektrokardiogramm (EKG)
- Stresstest
- Echokardiographie
- Koronarangiographie
Vorbeugende Maßnahmen für IHD drehen sich um mildernde Risikofaktoren: Einführung einer herzgesunden Ernährung, regelmäßiger Bewegung, Aufrechterhaltung eines optimalen Gewichts, Rauchens und Behandlung von Bedingungen wie Diabetes und Bluthochdruck. Während Behandlungen die Symptome effektiv behandeln und sogar lindern, bleibt ein vollständiges Heilmittel für IHD aufgrund seiner chronischen Natur eine Herausforderung. Mit früherer Nachweis, geeigneten Interventionen und Lebensstilveränderungen wird das Fortschreiten der Krankheit jedoch erheblich verlangsamt, was zu einer verbesserten Qualität und Langlebigkeit des Lebens führt.
19. Osteoporose
Osteoporose ist eine chronische Erkrankung, die durch verringerte Knochendichte und -qualität gekennzeichnet ist und zu einem erhöhten Risiko für Frakturen führt. Die Knochen werden porös, zerbrechlich und anfälliger für Pausen, selbst mit minimalem Trauma.
Es gibt zwei primäre Arten von Osteoporose:
- Primäre Osteoporose: Oft mit dem Altern und nach der Menopause in Verbindung mit hormonellen Veränderungen bei Frauen verbunden.
- Sekundäre Osteoporose: Verursacht durch spezifische Erkrankungen oder Medikamente wie Glukokortikoide, bestimmte Antikonvulsiva und einige Krebsbehandlungen.
Die Hauptursachen und Risikofaktoren für Osteoporose sind:
- Altern: Mit dem Alter steigt die Knochenresorption die Knochenbildung.
- Menopause: Rückgang der Östrogenspiegel nach der Menopause beschleunigt den Knochenverlust.
- Bestimmte Erkrankungen: Einschließlich rheumatoider Arthritis, chronischer Lebererkrankung und Hyperthyreose.
- Medikamente: Wie Kortikosteroide und einige Antiseizure -Medikamente.
- Lebensstilfaktoren: Rauchen, übermäßiger Alkoholkonsum und ein sitzender Lebensstil.
In Großbritannien ist Osteoporose ein weit verbreiteter Zustand. Laut der National Osteoporosis Society haben ungefähr 3 Millionen Menschen in Großbritannien Osteoporose. Jedes Jahr zu über 500.000 Fragilitätsfrakturen, die jede Minute einem entspricht. Es besteht eine klare genetische Verbindung zur Osteoporose. Personen mit Familiengeschichte der Erkrankung, hauptsächlich wenn ein Elternteil eine Hüftfraktur erlebt hat, haben ein erhöhtes Risiko.
Osteoporose bleibt oft schweigen, bis eine Fraktur auftritt. Diese Frakturen, insbesondere diejenigen in der Wirbelsäule oder Hüfte, sind schwer schmerzhaft und schwächend. Zusätzlich zu Schmerzen durch Frakturen führt Osteoporose zu einem Höhenverlust, einer gebeuchten Haltung und chronischen Rückenschmerzen aufgrund von Wirbelkompressionsfrakturen.
Zu den Strategien zur Schmerzlinderung und zum Management gehören:
- Schmerzmittel: Sowohl rezeptfreie als auch verschreibungspflichtige Schmerzmittel.
- Physiotherapie: Mobilität zu verbessern und Knochen zu stärken.
- Verspannung: Für Wirbelfrakturen zur Unterstützung.
Diagnosetests für Osteoporose umfassen:
- Knochenmineraldichte (BMD) Test: Verwenden der Dual-Energy-Röntgenabsorptiometrie (DEXA) zur Messung der Knochendichte, hauptsächlich in der Hüfte und der Wirbelsäule.
Zu den Behandlungen für Osteoporose gehören:
- Bisphosphonate: Medikamente, die die Knochenresorption verlangsamen.
- Hormonersatztherapie (HRT): Hauptsächlich für Frauen nach der Menopause.
- Selektive Östrogenrezeptormodulatoren (SERMs) wirken auf den Östrogenweg, um die Knochendichte aufrechtzuerhalten.
- Kalzium- und Vitamin -D -Nahrungsergänzungsmittel: Um eine ausreichende Knochenernährung zu gewährleisten.
Vorbeugende Maßnahmen beinhalten die Aufrechterhaltung einer Diät, die reich an Kalzium und Vitamin D, regelmäßiger Gewichtsübungen, dem Vermeiden von Tabak und übermäßigem Alkohol sowie rechtzeitigem Screening für gefährdete Menschen aufrechterhalten wird. Während Behandlungen die Osteoporose effektiv behandeln und das Frakturenrisiko verringern, ist keine vollständige Heilung verfügbar. Der Schwerpunkt liegt in der Früherkennung, in proaktiven Managements und in den Modifikationen des Lebensstils, um die optimale Knochengesundheit während des gesamten Lebens zu gewährleisten.
20. Schizophrenie und andere psychotische Störungen
Schizophrenie ist eine schwere und chronische psychische Störung, die durch Verzerrungen im Denken, Wahrnehmung, Emotionen, Sprache, Selbstgefühl und Verhalten gekennzeichnet ist. Es ist eine von mehreren psychotischen Erkrankungen, die mentale Erkrankungen sind, die dazu führen, dass Einzelpersonen den Kontakt zur Realität verlieren, was zu einer Reihe von Symptomen führt, von Halluzinationen bis hin zu aufgeregten Körperbewegungen.
Arten von Schizophrenie und psychotischen Störungen:
- Paranoid Schizophrenie: Dominiert von Wahnvorstellungen oder auditorischen Halluzinationen, kognitiven Funktionen und Auswirkungen bleiben relativ intakt.
- Unorganisierte Schizophrenie: Gekennzeichnet durch unorganisierte Sprache und abgestumpfte oder unangemessene Emotionen.
- Katatonische Schizophrenie: Gekennzeichnet durch eine Reihe von motorischen Symptomen, von einem nahezu immobilen Zustand bis hin zu aufgeregten Bewegungen.
- Restschizophrenie: Wo positive Symptome (z. B. Halluzinationen) in der Intensität verringert haben.
- Schizoaffektive Störung: Zeigt Symptome einer Schizophrenie und einer Stimmungsstörung wie Depressionen oder bipolarer Störung.
Die genauen Ursachen für Schizophrenie und andere psychotische Störungen sind weiterhin unbekannt, aber es wird angenommen, dass eine Kombination aus genetischer, Gehirnchemie, Umwelt und psychosozialer Faktoren beiträgt.
In Großbritannien betrifft Schizophrenie irgendwann ungefähr 1 von 100 Menschen. Es wird am häufigsten zwischen 15 und 35 gemäß dem National Health Service (NHS) diagnostiziert.
Schizophrenie hat eine klare genetische Komponente. Personen mit Familiengeschichte entwickeln eher den Zustand. Zwillingsstudien deuten auf eine Heritabilitätsschätzung von rund 80%hin.
Schizophrenie betrifft den Einzelnen zutiefst und stört häufig ihre Fähigkeit, Emotionen zu bewältigen, Entscheidungen zu treffen und sich auf andere zu beziehen. Halluzinationen begleiten es und hören typischerweise Stimmen und Wahnvorstellungen. Während Schizophrenie keine direkten Schmerzen verursacht, ist die Belastung schwerer Symptome emotional schmerzhaft.
Das Management und Linderung für belastende Symptome umfassen:
- Antipsychotika: Dies ist der Eckpfeiler der Behandlung.
- Psychologische Therapien: wie kognitive Blog -Therapie (CBT), die auf Psychose zugeschnitten sind.
- Soziale Unterstützung: Rehabilitation, unterstützte Beschäftigung und familiäre Interventionen helfen bei der sozialen Integration.
Diagnosetests für Schizophrenie beinhalten häufig klinische Interviews und Bewertungen. Es gibt keinen einzigen endgültigen Test; Die Diagnose basiert auf beobachteten Verhaltensweisen und gemeldeten Erfahrungen.
Die Prävention von Schizophrenie ist aufgrund der multifaktoriellen Ursachen eine Herausforderung. Eine frühzeitige Erkennung und Intervention verbessern jedoch die Ergebnisse signifikant. Während Behandlungen die Symptome effektiv behandeln und Personen helfen, ein Leben zu erfüllen, bleibt eine vollständige Heilung für Schizophrenie schwer fassbar. Die Patienten müssen sich an Behandlungspläne halten, da die Absage zu einem Rückfall führt. Die fortgesetzte Forschung auf dem Gebiet zielt darauf ab, die Grundlagen der Störung besser zu verstehen und therapeutische Ansätze zu verfeinern.
21. Schlaganfall
Ein Schlaganfall, der allgemein als zerebrovaskulärer Unfall (CVA) bezeichnet wird, ist ein medizinischer Notfall, bei dem die Blutversorgung des Gehirns reduziert oder unterbrochen ist und das Gehirngewebe von Sauerstoff und essentiellen Nährstoffen entzieht. Wenn nicht sofort behandelt, sterben Gehirnzellen, was zu langfristigen Schäden oder Todesfällen führt.
Ursachen des Schlaganfalls:
- Herzkrankheit
- Diabetes
- Hochcholesterinspiegel
- Rauchen und Tabakkonsum
- Übermäßiger Alkoholkonsum
Schlaganfall ist ein beträchtliches Gesundheitsproblem im Vereinigten Königreich. Basierend auf den von der Streok Association bereitgestellten Daten übersteigt die jährliche Inzidenz von Schlaganfällen im Vereinigten Königreich 100.000, was zu einer Häufigkeit von fast allen fünf Minuten führt. Darüber hinaus ist es erwähnenswert, dass der Schlaganfall die vierthäufigste Ursache für die Sterblichkeit im Vereinigten Königreich bezeichnet.
Es gibt eine genetische Veranlagung für Schlaganfall, wobei spezifische genetische Anomalien wie Cadasil die Wahrscheinlichkeit erhöhen können, einen Schlaganfall zu erleben. Darüber hinaus sind Personen mit einer familiären Veranlagung für Schlaganfälle anfälliger.
Schlaganfälle können eine Vielzahl von Effekten haben, die von der betroffenen spezifischen Gehirnregion und dem anfallenen Schaden abhängen. Typische Auswirkungen umfassen Lähmungen, Sprachbeeinträchtigungen, Gedächtnis- und Kognitionsmängel sowie emotionale Wohlbefindensveränderungen. Während bestimmte Fälle von Schlaganfällen zu abrupten und intensiven Kopfschmerzen führen können, haben viele Schlaganfälle keine Beschwerden. Trotzdem führen die Konsequenzen nach dem Schlaganfall wie muskulöse Starrheit oder neuropathische Erkrankungen zu Unbehagen.
Eine wirksame Behandlung hängt vom Schlaganfalltyp ab. Ischämische Schlaganfälle werden mit Gerinnungsmedikamenten behandelt, während hämorrhagische Schlaganfälle häufig operiert werden, um die Blutungen zu kontrollieren. Die Rehabilitation, einschließlich Sprach- und Physiotherapie, ist entscheidend nach dem Schlaganfall.
Präventionsstrategien drehen sich um die Behandlung von Risikofaktoren wie die Kontrolle des Blutdrucks, die Aufrechterhaltung eines gesunden Gewichts, das regelmäßige Training, das Rauchen, das Moderieren von Alkoholkonsum und die Behandlung von Erkrankungen wie Diabetes und Vorhofflimmern. Während Behandlungen und Rehabilitation dazu beitragen, nachfolgende Striche zu erholen und zu verhindern, ist die Schäden durch einen starken Schlaganfall dauerhaft. Der Schwerpunkt liegt in der frühen Erkennung, der rechtzeitigen medizinischen Intervention und der umfassenden Versorgung nach dem Schlaganfall.

Was bedeutet chronischer Zustand?
Der chronische Zustand bezieht sich auf die Erkrankungen mit längerer Krankheitsverlauf. Diese Bedingungen bestehen für einen längeren Zeitraum und können während des ganzen Lebens eines Menschen dauern. Die meisten Erkrankungen, die die Zeitlimit von 3 Monaten überschreiten, werden unter chronischen Gesundheitszuständen eingeteilt, die dauerhaftes medizinisches Management erfordern. Chronische Erkrankungen verschlechtern sich schrittweise durch die Gesamtgesundheit, indem sie allmählich die anderen Organsysteme einbeziehen und sie sekundär beeinflussen. Einige Beispiele für chronische Erkrankungen sind Diabetes, Asthma, Arthritis, Herzerkrankungen und Bluthochdruck.
Chronische Erkrankungen bestehen lange bestehen, was bedeutet, dass sie die Lebensqualität während der gesamten Zeit reduzieren. Diese Zustände beeinflussen das physische, emotionale und geistige Wohlbefinden von Individuen und verursachen Hindernisse in ihren täglichen sozialen Interaktionen. Schmerzsymptome wie Schmerzen, einfache Müdigkeit, Depression und Behinderung können zusammen mit den meisten chronischen Gesundheitszuständen, die das Wohlbefinden weiter senken, markiert werden.
Chronische Erkrankungen können sich manchmal auch verschlechtern und fortschreitend. Beispiele für solche Erkrankungen sind die Parkinson -Krankheit, die im Verlauf der Krankheit sogar behindert wird. Einige der Medikamente funktionieren nicht über längere Zeiträume und müssen durch andere Medikamente oder Behandlungsoptionen ersetzt werden. Bei lebenslangen chronischen Erkrankungen sind die Behandlungsoptionen bald erschöpft und die Person muss möglicherweise mit einem sich verschlechternden Erkrankungszustand leben, der unkontrollierte Symptome aufweist. Diese Diskussion unterstreicht ferner die Bedeutung der Früherkennung und medizinischer Intervention bei beunruhigenden Symptomen.
Nicht übertragbare Krankheiten machen jetzt 7 der weltweit führenden Todesursachen aus, so die Global Health -Schätzungen von WHO 2019. "Diese neuen Schätzungen erinnern eine weitere Erinnerung daran, dass wir die Prävention, Diagnose und Behandlung nicht übertragbarer Krankheiten schnell verbessern müssen", betont Dr. Tedros Adhanom Ghebreyesus, Generaldirektor von WHO.
Was sind die Eigenschaften chronischer Erkrankungen?
Chronische Erkrankungen sind langfristige medizinische Erkrankungen, bei denen eine verlängerte medizinische Behandlung und Behandlung erforderlich ist. Diese Bedingungen können zu Entstellungen und Behinderungen führen, wenn sie nicht rechtzeitig und angemessen behandelt werden. In dem folgenden Artikel beziehen wir die Hauptmerkmale chronischer Erkrankungen für ein besseres Verständnis.
Anhaltende Dauer: Chronische Erkrankungen bleiben über einen längeren Zeitraum hinweg, normalerweise dauern drei Monate bis mehrere Jahre oder ein Leben lang. Chronische Erkrankungen dauern im Laufe der Zeit und verschlechtern allmählich die allgemeine Gesundheit.
Schwingende Schwerkraft: Chronische Erkrankungen haben unterschiedliche Schwere von leichten bis mittelschweren Symptomen. Eine chronische Erkrankung für eine Person kann ein mildes Unbehagen mit minimalen Einschränkungen sein, während andere Personen unter schweren schwächenden Symptomen aus einem sehr ähnlichen chronischen Zustand leiden können.
Nicht übertragbar: Nicht übertragbare Krankheiten (NCDs) sind eine Gruppe von Krankheiten, die nicht durch einen Infektionsmittel verursacht werden und daher nicht von einer Person auf eine andere übertragen werden. Die meisten chronischen Erkrankungen sind nicht übertragbare Krankheiten wie bestimmte Krebserkrankungen, Diabetes und Bluthochdruck.
Multifaktorialer Ursprung: Diese Bedingungen resultieren aus komplexen multifaktoriellen Wechselwirkungen wie genetischer Veranlagung und Umwelteinfluss. Diese Erkundigkeit stellt das medizinische Management in Frage und erweitert den Behandlungsplan.
Heimtückisches Beginn: Die meisten chronischen Erkrankungen entwickeln sich langsam Symptome. Dieser allmähliche Beginn und Fortschreiten erschweren die frühzeitige Diagnose, aber für ein effektives medizinisches Management wesentlich.
Schwankende Symptome: Die Symptome chronischer Erkrankungen schwanken während ihres Verlaufs im Schweregrad. Diese Symptome werden zeitweise kontrolliert, folgen jedoch gelegentlich von Flare-Ups. Solche Flare-Ups und die vorübergehende Verschlechterung der Symptome erfordern ein verstärktes medizinisches Management und die Versorgung.
Komplikationen: Aufgrund seines längeren Krankheitsverlaufs besteht immer ein gewisses Risiko für gesundheitliche Komplikationen mit chronischen Erkrankungen. Diese Komplikationen treten aufgrund der allmählichen Erschöpfung der nicht betroffenen Organe auf, schwächen und veranlassen, dass das System dem anhaltenden chronischen Zustand zum Opfer fällt. Ein Beispiel für chronische Erkrankungen mit schweren Komplikationen ist der Diabetes mellitus, der schwere Schäden an den Nieren, der Retina (neuronale Schicht für das Sehen im Auge), peripheren Nervenschäden und Diabetikfuß verursacht.
Progressiv in der Natur: Einige chronische Erkrankungen verschlechtern sich im Laufe der Zeit, was auf eine progressive Natur hinweist. Beispiele für progressive chronische Erkrankungen sind chronische Nierenerkrankungen, Leukämie und Multiple Sklerose, die sich tendenziell verschlechtern und gleichzeitig verbundene Komplikationen aufweisen.
Die obige Diskussion bedeutet die Ausdauer chronischer Erkrankungen für eine längere Zeitdauer. Während des Fortschreitens der Krankheit dringt es in mehrere Systeme ein und verursacht sekundäre Gesundheitsstörungen. Chronische Erkrankungen haben auch ein erhebliches Risiko für gesundheitliche Komplikationen, die Blutungen, Entstellungen und Behinderungen verursachen. Die Symptome aufgrund chronischer Erkrankungen variieren während des gesamten Krankheitsverfahrens, wodurch die Beteiligung von medizinischen Fachleuten von mehreren Gesundheitsabteilungen beteiligt ist. Solche Erkrankungen erfordern auch eine längere und umfangreiche medizinische Therapie, die das körperliche, emotionale und psychische Wohlbefinden erschöpft.
Können chronische Erkrankungen verhindert werden?
Chronische Erkrankungen sind langfristige Gesundheitszustände, die das Wohlbefinden und die Lebensqualität erheblich reduzieren. Diese Zustände entwickeln sich langsam mit der Zeit mit wenig bis gar nicht zugrunde liegenden Symptomen in ihren frühen Stadien. Zu den chronischen Erkrankungen gehören Krankheiten wie Diabetes, bestimmte Krebserkrankungen, Asthma und Bluthochdruck, die auch erheblich zur zunehmenden Belastung des Gesundheitssystems und der Wirtschaft des Staates beitragen.
Chronische Erkrankungen treten aufgrund modifizierbarer und nicht modifizierbarer Risikofaktoren auf, darunter Alter, Genetik, Allergien, genetische Anfälligkeit und Umweltauswirkungen. Erb, ein nicht modifizierbarer Risikofaktor, liegt außerhalb der Kontrolle von Medizin und Gesundheit, daher sind die chronischen Erkrankungen, die in Familien laufen, schwer oder unmöglich zu heilen. Die Behandlung der modifizierbaren Risikofaktoren wie Lebensstilpräferenzen, Gewichtsmanagement und Ernährung reicht aus, um chronische Erkrankungen zu verhindern. In dem folgenden Artikel diskutieren wir die vielversprechenden Systeme und prospektiven Taktiken zur Verhinderung chronischer Erkrankungen aufgrund modifizierbarer Risikofaktoren.
Lebensstilveränderungen: Änderungen des Lebensstils sind in der Regel der erste Schritt in medizinischen Behandlungen, die Veränderungen im Alltag umfassen, z. B. Essgewohnheiten und regelmäßige Bewegung. Im Folgenden diskutieren wir die Strategien zur Prävention durch Änderungen des Lebensstils.
Ernährungsvorlieben: Der menschliche Körper ist wie ein lebendes Schiff, das einen gesunden Verbrauch erfordert, um aufrecht zu bleiben und effektiv zu funktionieren. Eine gesunde Ernährung ist die Grundlage für die Verhinderung chronischer Gesundheitszustände. In der heutigen Welt bevorzugen die Menschen es vor, überschüssige Getränke, gesüßte Produkte, hohe Kohlenhydratmahlzeiten und gesättigte Fette zu konsumieren, die sicherlich nicht für die Gesundheit von Vorteil sind. Eine ausgewogene Ernährung, die reich an Nährstoffen aus saisonalem Obst und Gemüse, mageres Proteine, Vollkornprodukte und Mahlzeiten aus niedriger Kohlenhydrat und ungesättigten Fetten ist, müssen die Vorliebe für gesunde Weise bevorzugen. Eine gesunde Ernährung senkt das Risiko von Stoffwechselstörungen und kardiovaskulären Gesundheitsproblemen wie Diabetes und Koronararterienerkrankungen.
Regelmäßige Übung: Ein sitzender Lebensstil ist einer der wichtigsten modifizierbaren Risikofaktoren für mehrere chronische Erkrankungen. Einzelpersonen neigen dazu, mehr Kalorien zu konsumieren, insbesondere wenn sie sitzend sind. Selbst inmitten eines vollen Arbeitsplans muss regelmäßig Bewegung ein lebenslanges Engagement gemacht werden, da es hilft, das Gesamtkörpergewicht zu bewältigen, die kardiovaskuläre Gesundheit und den Zirkulation zu verbessern, die Lungenkonformität zu erhöhen, das muskuloskelettale Rahmen zu stärken, die Wahrnehmung zu verbessern und das Wohlbefinden zu verbessern. Ein mäßiges Maß an Bewegung und körperlicher Aktivität führt zu einer signifikanten Prävention gegen chronische Gesundheitszustände.
Raucherentwöhnung: Rauchen ist die häufigste Ursache für vermeidbare Todesfälle auf der ganzen Welt. Das Rauchen von Zigaretten führt zu Inhalationen mehrerer giftiger Chemikalien, die in der Lunge abgelagert oder durch den Kreislauf aufgenommen und in verschiedenen darin enthaltenen Organen hinterlegt werden. Diese toxischen Inhalationen verursachen lokale Reizungen und löst das Immunsystem aus, um regelmäßig an ähnlichen Stellen anzugreifen. Schließlich verursachen diese Ablagerungen das Wachstum abnormaler Zellen im jeweiligen Ziel und Krebssätze. Rauchen beeinflusst auch die kardiovaskuläre Gesundheit, indem sie die Blutgefäße einschränken und die Perfusion aller Organsysteme verringern. Es ist wichtig, Hilfe zu suchen und Support -Programme anzuschließen, um die Rauchgewohnheiten aufzuhören, bevor irreversible und schwerwiegende Ergebnisse erscheinen.
Impfung und Screening: Es ist wichtig, mit Hilfe der Impfung einen angemessenen Schutz gegen schädliche Krankheitserreger zu erhalten. Die Impfung hilft bei der Steigerung der Immunität gegen Infektionen, die zu chronischen Gesundheitszuständen wie dem Hepatitis -B -Virus führt, was zu Leberkrebs führt und der humane Papillomavirus bei Frauen Gebärmutterhalskrebs verursacht. Darüber hinaus ist ein Screening -Test auf Brustkrebs, Prostatakrebs und Dickdarmkrebs ein modernes Aufkommen der Gesundheitsversorgung, das darauf abzielt, den Krankheitsprozess frühestens festzustellen und sofortige medizinische Interventionen zu ermöglichen, um das Böse in der Knospe zu ersticken.
Chronische Erkrankungen stellen weiterhin gesundheitliche Herausforderungen und belasten die Wirtschaft auf der ganzen Welt. Eine einfache Lösung für diese Probleme besteht darin, von Beginn des Lebens auf gesunde Weise wie gesunde Ernährung und regelmäßige Bewegung zu leben. Dies ist in Familien, in denen gesunde Vorlieben hergestellt und gemeinsam leben, leicht zu erreichen. Personen, bei denen bereits chronische Erkrankungen diagnostiziert wurden, müssen sich an ihren Behandlungsplan halten, um eine weitere Verschlechterung und gesundheitliche Komplikationen zu vermeiden.
Was sind die häufigen Belastungen chronischer Erkrankungen?
Die Herausforderungen chronischer Erkrankungen sind eine harte Reise, die oft mit einer Vielzahl von Belastungen einhergeht. Chronische Erkrankungen haben qualvolle Auswirkungen auf die Alltagslebensdauer der Patienten. Diese belastet jeden Aspekt von Gesundheit und Leben stark. Es ist wichtig, die Stress zu verstehen, die mit chronischen Erkrankungen für die Patienten und ihren Familien einhergehen, um eine viel bessere Versorgung und emotionale Unterstützung zu erhalten. In dem folgenden Artikel diskutieren wir einige der häufigsten Belastungen, die Menschen mit chronischen Erkrankungen oft erleben.
Skepsis chronischer Erkrankungen: Chronische Erkrankungen haben eine lange Zeitleiste, die sich im Verlauf des Fortschreitens der Krankheit verändert hat. Diese Gesundheitszustände sind häufig unvorhersehbar mit Verschlechterungen und Symptomen. Diese Unsicherheit des Krankheitsergebnisses ist für die meisten Patienten ein stressiger und erschütternder Gedanke. Darüber hinaus verursachen bestimmte Medikamente und medizinische Therapien Nebenwirkungen, die beeinträchtigt werden müssen, um das größere Bild zu erreichen, was eine bessere Gesundheit ist. Diese Nebenwirkungen fühlen sich wie ein ganz anderer chronischer Gesundheitszustand an, der für alle Patienten eine belastende Erfahrung ist.
Finanzielle Last: Die Behandlungsrechnungen springen im Verlauf der Krankheit in die Höhe und nehmen neue Formen an, zusammen mit der Beschädigung der anderen Organsysteme. Verschreibungspflichtige Medikamente, medizinische Versorgung, Screening und radiologische Untersuchungen, routinemäßige Blutuntersuchungen und erforderliche medizinische Therapien sind eine enorme Belastung für die eigenen Finanzen, insbesondere wenn der Patient nicht in der Lage ist, aus seinen lebenslangen Einsparungen zu arbeiten und zu konsumieren. Angesichts der Unsicherheit des Fortschreitens der Krankheiten fühlt sich die Bezahlung der Arztrechnungen wie ein Totalverlust an, und der Patient bezeichnet sich selbst als Belastung für die Familie.
Isolierung: Menschen mit chronischen Erkrankungen sind sich bewusst und äußerst vorsichtig mit den Faktoren, die ihre tödlichen Symptome verschlimmern. Dieses Wissen zwingt sie dazu, eine Routine zu erstellen, die wie eine alltägliche Schleife verfolgt werden muss. Ihre Gewohnheiten und Anpassungen umfassen die Isolation und die Betreuung von selbst auf sich selbst, lernen, sich selbst zu kümmern, um unabhängig von Mitleid zu bleiben, soziale Versammlungen zu vermeiden, da ständig überwältigendes Gefühl ist, ein Fehlanfall zu sein, Pläne abzusagen, um die Unannehmlichkeiten des Reisens und verbotene Lebensmittel zu vermeiden und ihre Outdoor -Aktivitäten einschränken. Diese Anpassungen wirken sich auf lange Sicht auf die psychische Gesundheit und verwandeln sich in Depressionen.
Emotionale Turbulenzen: Das Erleben und Leben mit chronischen Erkrankungen ist ein hartes Erlebnis, mit dem man sich jeden Tag ertragen kann. Zu Beginn der Diagnose erhalten viele Patienten maximale Unterstützung von ihren Angehörigen und bleiben hoffnungsvoll auf den Kampf gegen die Krankheit. Später, wenn die Krankheit ohne Durchbrüche fortschreitet, verlieren die meisten Patienten die Hoffnung und erleben schwerwiegende Frustration, Angst, Angst und tiefgreifende Trauer. Der schwere Herzschmerz steht dann auch mit ihrer Familie, ihren Freunden und ihren Angehörigen Beziehungsstämmen gegenüber. Die umliegenden Angehörigen versuchen ihr Bestes, verstehen aber die Schlachten nicht und fühlen sich oft von der ständigen Pflege überwältigt, die nie genug ist.
Soziale Stigmatisierung: Bestimmte chronische Gesundheitszustände tragen ein soziales Stigma, das auf falschen und konventionellen Konzepten basiert. Patienten, die die Gesundheitszustände dieser Gruppe erleben, fühlen sich von anderen beurteilt und ziehen es vor, keine Hilfe von anderen zu suchen. Dies führt zu einem geringen Selbstwertgefühl und der Patient wird sowohl mit dem chronischen Zustand als auch mit der gesellschaftlichen Belastung überlastet.
Erschöpfung der Reise: Patienten unter chronischen Erkrankungen werden häufig überwältigt, indem sie ihre Medikamente, regelmäßige Besuche des Arztes zum Nachuntersuchung und das Tragen von schlechten Folgen eines einzelnen Fehltritts auf dem Weg haben. Flare-ups sind ein Begriff, der verwendet wird, um die akute Verschärfung der Symptome chronischer Gesundheitszustände zu beschreiben. Diese episodischen und unvorhersehbaren Flare-Ups sind extrem qualvoll und nervenaufreibend. Dies erzwingt das Gefühl der verlorenen Kontrolle über das eigene Leben und macht einen hilflosen in Bezug auf ihre gesundheitlichen Herausforderungen.
Assoziierte Ängste: Chronische Erkrankungen haben das Potenzial, Einzelpersonen dazu zu zwingen, eine ganz andere Identität und einen Lebensstil zu übernehmen. Dieses Potenzial wird hauptsächlich von der Angst vor der Schwere und Dauer der Krankheit zurückzuführen. Einzelpersonen wählen nur begrenzte Optionen für Karriereentscheidungen und Hobbys aus, lassen bestimmte Zwecke aus und nehmen andere nur wegen ein wenig Wohlbefindens an. Darüber hinaus werden diese Patienten ständig durch die Angst getrübt, hinter ihren Altersgruppen in Karrieren und Beziehungen zurückzubleiben und sich um die Erkrankung und die Behinderungen zu sorgen, die es bald verursachen muss.
Aus dem obigen Artikel geht hervor, dass chronische Gesundheitszustände nicht nur die betroffenen Teile testen, sondern auch den Rest des Körpers zusammen mit seinem emotionalen und sozialen Wohlbefinden konsumieren. Moderne Fortschritte im Bereich der Medizin haben medizinische Therapien für die symptomatische Behandlung fast aller chronischen Gesundheitszustände geheilt oder zumindest entwickelt, aber der damit verbundene Stress betont den Patienten und verliert alle Hoffnung. Das Verständnis der chronischen Belastungen sowohl für den Patienten als auch für ihre Angehörigen ist von größter Bedeutung, um den Gesundheitszustand zu bekämpfen und als Krieger herauszukommen.
Mit welcher Möglichkeiten, um damit fertig zu werden? Chronische Erkrankungen?
Chronische Gesundheitszustände sind wie ein Leben intensiver Qual. Diese Gesundheitszustände sind körperlich und emotional anstrengend. Mit den entsprechenden Behandlungsplänen und angemessener Unterstützung ist es jedoch möglich, ein erfülltes Leben zu führen und gleichzeitig die Symptome chronischer Erkrankungen zu behandeln. In dem folgenden Artikel diskutieren wir die Möglichkeiten, mit chronischen Erkrankungen zusammen mit optimalen Anleitungen für diejenigen schwierigen Situationen zu bewältigen.
Medizinisches Management: Effektives medizinisches Management ist die solide Strategie für die Bewältigung chronischer Erkrankungen. Nach dem medizinischen Fachmann durch regelmäßige Besuch für Gesundheitsuntersuchungen und Einnahme der verschriebenen Medikamente sind wesentliche Möglichkeiten zur Bekämpfung der Krankheit. Es ist wichtig, in engem Kontakt zu bleiben und ein Vertrauensverhältnis mit dem Gesundheitswesen aufzubauen, um den Kern der Krankheit zu erreichen und sie effektiv zu behandeln.
Lebensstil ändert sich: Medikamente sind möglicherweise nicht die einzige Modalität, um bestimmte Gruppen von Gesundheitsstörungen wie Diabetes zu behandeln, die auch Änderungen des Lebensstils benötigen. Zu den Modifikationen des Lebensstils gehören der Konsum von gesunden Lebensmitteln, das tägliche Training, die Senkung der zuckerhaltigen Kohlenhydrataufnahme für Diabetiker und die Salzaufnahme für hypertensive Patienten, einen angemessenen Schlaf und die Reduzierung von Stress. Mit geeigneten Behandlungsplänen und gesunden Lebensstilveränderungen ist es nur eine Frage der Zeit, bis der chronische Zustand vollständig behandelt wird.
Bildung und Unterstützung: Es ist wichtig, Ihre Symptome zu kennen und das Muster des Krankheitsverlaufs zu verstehen, wenn es um chronische Gesundheitszustände geht. Die notwendige Ausbildung in Bezug auf den chronischen Zustand umfasst ihre Symptome, Komplikationen, die entlang oder später im Leben auftreten können, Faktoren, die die Symptome und verschiedene Präventionstechniken verschlimmern oder lindern. Das Verständnis der eigenen Gesundheitszustände in der Lage ist, sich selbst intelligente Entscheidungen zu treffen und mit ihrem medizinischen Fachmann viel produktiver zu kommunizieren.
Darüber hinaus helfen Unterstützungsgruppen und Netzwerke Menschen mit demselben Gesundheitszustand, sich zu nähern und ihre Geschichten und Erfahrungen zu teilen. Solche Versammlungen erweisen sich als vorteilhaft für die Ausdehnung der Wärme und Unterstützung für Mitmenschen und das Gefühl, gesehen und verstanden zu fühlen. Die Teilnahme an Selbsthilfegruppen ist beruhigend und erläutert, dass man auf ihrer Reise nicht allein ist.
Selbstvertretung: Menschen mit chronischen Erkrankungen benötigen äußerste Sorgfalt, Unterstützung und Verständnis. Sich für sich selbst in Bezug auf die Gesundheit einzusetzen, mag zunächst ein hartes Werk sein, aber es wird später lehrreich. Selbstverletzung beinhaltet die Teilnahme an den Entscheidungen und Variationen in einem Behandlungsplan, Fragen, die die erfolgreiche Behandlung, Hören und Verständnis der Komplikationen des Arztes beitragen und realistische Ziele festlegen und gleichzeitig einen positiven Ausblick beibehalten. Es ist wichtig, mit dem Gesundheitsexperten über die unterschiedlichen Symptome zu kommunizieren, um die bestmögliche Behandlung und sofortige Linderung zu erreichen.
Geist und Körperpraktiken: Zu den Mind-Body-Praktiken gehören Wellness-Techniken wie Yoga, tiefes Atmen, Meditation und Achtsamkeit bei täglichen Aktivitäten, die Stress lindern und die Stimmung verbessern. Diese Praktiken sind besonders wichtig für Menschen mit chronischen Erkrankungen, damit sie die überwältigenden psychologischen Wirkungen der Krankheit überwinden können. Eine gesunde und positive Einstellung zur Erreichung eines gesundem Leben trägt zur medizinischen Behandlung bei und steigert den Genesungsprozess.
Schmerzkontrolle: Chronische Erkrankungen sind häufig mit einer einfachen Müdigkeit und schmerzenden Muskeln verbunden. Einige der chronischen Erkrankungen wie Fibromyalgie und Arthritis umfassen Schmerzen als konstantes und Hauptsymptom. Im Laufe der Zeit wird der Patient zu übermäßig gereizt und frustriert. Es ist wichtig, nach Schmerzlinderungsmethoden wie Medikamenten, Physiotherapie, Akupunktur und Massage zu suchen und davon zu profitieren.
Die Bewältigung chronischer Gesundheitszustände ist eine lange Reise, die Geduld und Widerstandsfähigkeit gegen alle Wahrscheinlichkeit von Krankheitsmodifikationen entlang ihres Kurses erfordert. Durch die Befolgung wirksamer Bewältigungsstrategien wie dem Erhalt einer angemessenen medizinischen Therapie, dem Veränderungen des Lebensstils, der Ausbildung und dem Beitritt zu Selbsthilfegruppen kann man ihre Symptome effektiv bewältigen und ihre Lebensqualität verbessern.
Warum tun Einige Kinder haben chronische Erkrankungen?
Die chronischen Erkrankungen bei Kindern sind in den letzten Jahrzehnten sehr verbreitet, was zu schwerwiegenden Auswirkungen auf das Wachstum der Kinder, ihrer Familien und des Gesundheitssystems führt. Kinder haben eine geringere körperliche Stärke als Erwachsene und sind daher oft anfällig für Krankheiten. Solche Krankheiten, wenn chronisch, führen einen langen Kurs durch, der einen facettenreichen Behandlungsansatz erfordert. In dem folgenden Artikel betonen wir die Faktoren, die bei Kindern chronische Erkrankungen verursachen, und verstehen die Vorteile einer frühzeitigen Intervention für ein verbessertes Management und bessere Gesundheitsleistungen.
Der wichtigste Beitrag zum Auftreten chronischer Erkrankungen bei Kindern ist die genetische Veranlagung. Kinder erben defekte Gene von einem oder beiden Elternteilen mit eröffneten Erkrankungen wie Sichelzellenanämie, Diabetes mellitus Typ-I und Mukoviszidose. Solche Krankheiten haben eine starke genetische Komponente, die in den Familien tendenziell läuft. Familien mit einem gewissen vererbbaren Gesundheitszustand müssen regelmäßig die Gesundheit ihrer Neugeborenen auf frühzeitige Interventionen und ein wirksames Management der genannten Bedingungen untersuchen.
Die Gesundheit der Mutter beeinflusst die Gesundheit von Kindern, während sie im Mutterleib sind. Das fetale Alkohol -Syndrom ist durch geistige und körperliche Wachstumsbeschränkung bei Säuglingen gekennzeichnet, die von Müttern geboren wurden, die während ihrer Schwangerschaft Alkohol konsumiert haben. Darüber hinaus ist eine Schwangerschaft zeitweise mit Schwangerschaftsdiabetes oder Bluthochdruck verbunden, wodurch die Schwangerschaft gefährdet ist. Babys, die diabetische oder hypertensive Mütter geboren werden, besteht ebenfalls im Gefahr, diese Bedingungen später in ihrem frühen Leben zu entwickeln. Für schwangere Frauen ist es daher wichtig, ihren geburtshilflichen und gynäkologischen Experten regelmäßig zu besuchen, um unglückliche Gesundheitsrisiken bei ihren Kindern zu vermeiden.
Die lebenden Vorlieben der Familie beeinflussen die Gesundheit ihrer Kinder in vielerlei Hinsicht. Ungesunde Lebensstilanpassungen wie schlechte Essgewohnheiten, sitzende Lebensstile und Schlafstil und Schlafstil erst nach Mitternacht beeinträchtigen die Gesundheit der Kinder erheblich. Kinder unterziehen sich einem schnellen körperlichen und geistigen Wachstum, wenn sie mit gesunden Mitteln wie hausgemachten Lebensmitteln, die körperlichen Spiele im Freien gegenüber Innenspielen bevorzugen, rechtzeitig ins Bett gehen, frühzeitig für einen helleren Tag aufwachen und gesunde Aktivitäten betreiben.
Auf der anderen Seite sind Kinder, denen ein gesundes Leben in den frühen Lebensjahren entzogen wird, in vielen Bereichen des Lebens unterentwickelt und fällt es schwer, mit den Herausforderungen des Lebens fertig zu werden, und fällt Midlife -Krisen und chronischen Depressionen zum Opfer. Kinder mit entweder oder beider Elternteile rauchen Toxine aus der Zigarette, die ihre Atemwegs- und Herz -Kreislauf -Gesundheit beeinträchtigen, indem sie die Einhaltung der Lungenreduzierung und die Einschränkung der arteriellen Blutgefäße verringern.
Wiederkehrende Infektionen in den frühen Lebensjahren brachten das Kind langfristig benachteiligt. Solche Kinder sind im Allgemeinen mit geringer Immunität schlank und fehlen aufgrund kleinerer oder großer Krankheiten häufig in der Schule. Kinder, die häufig an Infektionen mit Hals von Hals leiden, besteht darin, rheumatische Herzerkrankungen und Mitralklappenstenose ausgesetzt zu sein, die potenziell verheerende Herzstößen für Herz sind. Ausreichende Prävention und Schutz vor Infektionen sowie regelmäßige Impfungen zur Steigerung der Immunität sind wirksame Strategien, um starke Infektionsmittel zu vermeiden und den Kindern zu helfen, sowohl im Körper als auch im Geist standhaft zu werden.
Es wird daher der Schluss gezogen, dass chronische Erkrankungen bei Kindern auf multifaktoriellen Ätiologien wie Genetik, Lebensqualität, sozialen Determinanten und dem allgemeinen Gesundheitszustand in den frühen Lebensjahren beruhen. Jüngste Forschungen und Fortschritte in der Pädiatrie sorgen für ein gesünderes und längeres Leben bei Kindern mit chronischen Erkrankungen, die sich für eine frühzeitige medizinische Intervention und eine regelmäßige Nachsorge des Gesundheitswesens entscheiden.

Welche Rolle spielt die richtige Ernährung bei der Verhinderung chronischer Erkrankungen?
Die Bedeutung der angemessenen Ernährung und der Entscheidung über den Ernährungskonsum kann nicht ignoriert werden. Chronische Erkrankungen wie Herzerkrankungen, Diabetes, Krebserkrankungen und Fettleibigkeit sind in der modernen Welt des verarbeiteten Lebensmittelkonsums sehr weit verbreitet. Experten im Gesundheitswesen glauben fest an die Macht einer gesunden Ernährung und erwarten eine signifikante Verringerung der krankhaften Gesundheitszustände, wenn die Bevölkerung eine ordnungsgemäße Ernährung verbraucht. In dem folgenden Artikel betonen wir das Sie werden das, was Sie konsumierenHervorhebung der Bedeutung der richtigen Ernährung bei der Vorbeugung chronischer Erkrankungen.
Die richtige Ernährung hängt mit einer verbesserten Lebensqualität bei älteren Erwachsenen zusammen. Eine auf Vollwertkost basierende Ernährung wird die Lebensdauer und das Risiko chronischer Erkrankungen, die ältere Menschen häufig plagen, wie Alzheimer -Krankheit, Parkinson -Krankheit, Arthritis und Herzerkrankungen senken.
Die Gewichtsaufrechterhaltung ist eine tägliche Entscheidung, um gesund zu bleiben. Die richtige Ernährung hilft bei der Aufrechterhaltung eines gesunden Körpergewichts mit Obst, Gemüse und Linsen, die alle Mikronährstoffe und Makronährstoffe enthalten. Solche gesunden Lebensmittel enthalten einen erheblichen Teil der Ballaststoffe, die das Sättigungsgefühl gewährleisten und gleichzeitig eine ausgewogene Ernährung mit einer angemessenen Anzahl von Kalorien konsumieren. Verarbeitete Lebensmittel sind frei von Fasern und haben sehr niedrige Nährstoffe, die die Gesundheit fast ersticken, indem sie die lebenswichtigen Organe anstreben und ungesunde Gewicht anziehen.
Fette sind von zwei Arten, gesättigten und ungesättigten Fetten, von denen erstere schädlicher sind als die letztere. Gesättigte Fette tendieren dazu, auf den Hauptblutgefäßen zu deuten, was zu Arteriosklerose führt und zu ischämischen Störungen wie Schlaganfall und koronaren Herzerkrankungen führt. Eine Diät mit geringem gesättigten Fetten und Cholesterinspiegel wird das Risiko für kardiovaskuläre Gesundheitsstörungen verringern. Nahrungsmittel, die reich an Omega-3-Fettsäuren wie Lachsfischen und Nüssen sind, werden untersucht und nachgewiesen, dass Cholesterinspiegel das Blut senkt und die allgemeine Gesundheit fördert.
Untersuchungen zeigen, dass eine schlechte oder unsachgemäße Ernährung zur zunehmenden Prävalenz verschiedener Krebsarten beigetragen hat. Übermäßige Alkoholaufnahme trägt auch zu bestimmten Krebsarten bei, indem die Entgiftungsfunktionen der Leber beeinträchtigt werden. Eine ausgewogene Ernährung mit Nahrungsmitteln, die reich an Antioxidantien sind, hilft, die schädlichen freien Radikale im Körper zu neutralisieren, die schließlich die toxische Mutation verzögern und das Wachstum von Tumoren verringern. Darüber hinaus verringern Lebensmittel, die reich an Fasern wie Obst und Gemüse sind, das Risiko kolorektaler Karzinome, indem sie die motivierte Darmmotilität und -freiheit verbessern.
Vitamin D und Kalzium sind für Muskel- und Knochengesundheit unerlässlich. Eine angemessene Aufnahme der beiden Makronährstoffe, die aus Milchprodukten und grünem Blattgemüse erreicht werden können, verringert das Risiko chronischer Knochenerkrankungen wie Osteoporose und osteolytischen Knochenstörungen.
Das Wellness für psychische Gesundheit hängt auch von der richtigen Ernährung ab. Verschiedene Studien deuten darauf hin, dass Menschen mit chronischer Depression einen niedrigen Blutspiegel an Vitamin D. hatten. Darüber hinaus sind Omega-3-Fettsäuren für die Hirnfunktion und Aktivität von wesentlicher Bedeutung, indem sie das Gehirngedächtnis und die Verbesserung der Wahrnehmung verbessern. Kinder und ältere Menschen mit schlechten Konzentrations- und Kommunikationsfähigkeiten können unter Omega-3-Fettsäure-Mangel leiden, was Symptome wie geringer Gedächtnis, Konzentrationsschwierigkeiten und Gehirnnebel verursacht.
Die obige Diskussion bedeutet, dass die richtige Ernährung ein starkes Instrument ist, um eine bessere Gesundheit und Fitness zu erzielen. Eine ausgewogene Ernährung mit geeigneten Teilen aller Makronährstoffe und Mikronährstoffe ist unerlässlich, um chronische Erkrankungen zu verhindern und die Lebensdauer zu verlängern, indem die Immunität verbessert und Infektionen abgehalten, die Gesundheit der Herz gestärkt und stärkere Knochen hergestellt werden.
Bedeutet chronisch unheilbar?
Nein, chronisch zeigt nicht unbedingt an, dass die Erkrankung unheilbar ist. Der Begriff „chronisch“ ist häufig mit langfristigen und schwerwiegenden Gesundheitsproblemen verbunden, da er keine Heilung hat. Dieser Begriff wird daher häufig als diagnostizierter Zustand ohne Hoffnung auf eine mögliche Heilung falsch interpretiert. Es ist jedoch wichtig, die Unterscheidung zwischen chronischen und unheilbaren Erkrankungen zu klären. In dem folgenden Artikel diskutieren wir verschiedene Beispiele für Gesundheitszustände, die sowohl verwaltet als auch geheilt werden.
Der Begriff „chronisch“ bezieht sich buchstäblich auf die längere Dauer einer Krankheit. Die chronischen Gesundheitszustände bestehen über einen längeren Zeitpunkt. Andererseits bedeutet der Begriff „unheilbar“ Gesundheitszustände ohne bekannte Heilung.
Im Folgenden finden Sie einige Beispiele für chronische, aber überschaubare Gesundheitszustände:
Diabetes: Diabetes Mellitus Typ I und II sind chronische Erkrankungen, die mit Hilfe gesunder Ernährung, täglicher Bewegung, Veränderungen des Lebensstils und Medikamente effektiv behandelt werden. Diabetes mellitus hat keine Heilung, aber die Komplikationen im Endstadium sind durch die Behandlung des Blutzuckerspiegels und mit Hilfe von Modifikationen des Lebensstils vermeidbar, wie von Experten im Gesundheitswesen beraten.
Asthma: Asthma ist ein weiterer chronischer Gesundheitszustand der Atemwege. Es wird oft durch bestimmte Auslöser wie Pollen, Staub, Erdnüsse und körperliche Anstrengungen vermittelt. Asthmaangriffe sind akut und können mit Hilfe von inhalierten Medikamenten behandelt werden. Menschen mit Asthma kennen ihre Auslöser, wodurch die Auslöser allein das Risiko für einen ernsthaften Asthmaangriff erheblich verringern können.
AIDS: Das erworbene Immunfunktionssyndrom (AIDS) ist eine Gruppe von Krankheiten, die durch einen viralen Pathogen bezeichnet werden, der HIV namens HIV. HIV/AIDS ist eine unheilbare Erkrankung, aber die Fortschritte bei der antiretroviralen Therapie haben sie in einen überschaubaren chronischen Gesundheitszustand umgewandelt.
Im Folgenden finden Sie einige der chronischen Gesundheitszustände, die ebenfalls heilbar sind. Diese chronischen Erkrankungen haben laufendes Management und regelmäßige Follow-up, die Heilung ist jedoch bis zum Ende einer wirksamen medizinischen Therapie garantiert.
Hepatitis C: Hepatitis ist ein chronischer Gesundheitszustand der Leber aufgrund einer Infektion mit Hepatitis -C -Virus (HCV). Hepatitis -C -Virusinfektion kann bei unbehandelter Krebsveränderungen in der Leber führen. Mit den jüngsten Fortschritten in der Medizin werden viele Personen mit Hepatitis C mit Hilfe der antiviralen Therapie geheilt.
Tuberkulose: Tuberkulose (TB) ist, wenn sie unbehandelt bleibt, eine chronische bakterielle Infektion. Personen mit TB werden mit der richtigen Antibiotikentherapie und der richtigen Follow-up ausgehärtet.
Bestimmte Krebsarten: Bestimmte Arten von Krebserkrankungen wie Schilddrüsen-, Brust-, Penis- und Hautkrebserkrankungen können mit Medikamenten, chirurgischen Eingriffen, Strahlentherapie und Chemotherapie heilen.
Chronische Erkrankungen erfordern einen vielfältigen Behandlungsansatz, da die anhaltende Erkrankung langfristig auch die ansonsten gesunden Körperteile kontaminiert. Dieser Behandlungsansatz besteht aus Ärzten aus verbundenen Gesundheitsabteilungen, Ernährungsbereichen und Krankenschwestern, die eine angemessene medizinische Versorgung und Unterstützung anbieten. Es ist wichtig, das Missverständnis chronischer Erkrankungen zu entlarven, die unheilbar sind, um den Mut zu erhöhen und die Patienten zugunsten einer detaillierten medizinischen Behandlung für ein gesundes Leben zu unterstützen.
Ist Krebs eine chronische Krankheit?
Krebs wurde immer in die Liste der chronischen Krankheiten aufgenommen. In den letzten Jahren verursachten verschiedene Studien jedoch zu einer Verschiebung des Verständnisses dieses Zustands und der Entscheidung, ob es sich um eine chronische Erkrankung handelt oder nicht. Um Krebs als chronische Krankheit zu verstehen und zu bezeichnen, diskutieren wir die Komplexität von Krebsarten sowie Fortschritte bei seinem Langzeitbehandlungsansatz.
Krebs ist durch die unkontrollierte Bildung, das Wachstum und die Ausbreitung abnormaler Zellen in verschiedenen Körperorganen gekennzeichnet. Krebs hat einen primären Ursprung, der zusammen mit den angrenzenden Lymphknoten ein einzelnes Organ betrifft. Im Laufe der Krankheit verbreitet oder metastasiert sie sich auch durch Blutgefäße und Lymphatik auf die anderen Organe. Der Begriff „Krebs“ ist mit einer extremen Angst vor der scheiterhaften Gesundheit verbunden, die plötzlich auftritt und mit dem Tod endet. Das Konzept von Krebs hat sich jedoch mit Hilfe von Screening-Tests, Follow-ups und angemessenem medizinischem Management ausschließlich entwickelt.
In alten Zeiten wurde Krebs nur in den Endstadien festgestellt und hatte keine Heilung. Diese Patienten erhielten eine symptomatische Behandlung und Palliativversorgung, ohne auf ihr weiteres Leben zu hoffen. Andererseits hat sich die Behandlung von Krebs in den letzten Jahrzehnten mit Hilfe von frühen Screening-Methoden und langfristigen Follow-ups und Medikamenten verlängert. Der medizinische Fortschritt bei der Krebsbehandlung ist der Grund, warum ein Gesundheitszustand, der früher als akute katastrophale Erkrankung mit dem Tod am anderen Ende angesehen wurde, mit Hilfe von gut devisierten und längeren medizinischen, radiologischen und chirurgischen Therapien behandelt wird.
Die zunehmende Anzahl von Krebsüberlebenden trägt auch zur Diskussion zugunsten von Krebs bei chronischer Erkrankung bei. Zu den Krebsüberlebenden gehören Personen, die ihre primäre Krebsbehandlung abgeschlossen haben, aber es wird empfohlen, die Klinik für zeitnahe Screening- und Nachuntersuchungen zu besuchen, wie z. Dies weist darauf hin, dass der Krebs in gewissem Maße behandelt wurde, aber medizinische Untersuchungen und Lebensstilveränderungen sind weiterhin erforderlich, was ihn zu einem anhaltenden chronischen Gesundheitszustand wie Diabetes und Bluthochdruck macht.
Es ist wichtig zu verstehen, dass nicht alle Krebsarten eine längere medizinische Therapie benötigen, um sie zu behandeln. Bestimmte Krebsarten wie anaplastische Karzinome sowie kolorektale, Lungen-, Prostat- und Brustkrebs sind aggressiv und haben eine hohe Mortalität. Verschiedene Screening -Tests für solche Krebserkrankungen zielen darauf ab, die zugrunde liegende Krankheit zu erkennen, bevor sie sich über den ganzen Körper verschlechtert und ausbreitet.
Die Debatte darüber, ob Krebs eine chronische Erkrankung ist oder nicht, hat keine direkte Antwort. Es hängt von der Art des Krebses ab und wenn er spät oder früh im Fortschreiten der Krankheit erkannt wird. Die Fortschritte im medizinischen Bereich verdienen den gesamten Applaus für die Entwicklung von Krebs als akute Erkrankung mit einer schlechten Prognose zu einer chronischen Erkrankung mit einer besseren Prognose und einer erweiterten Lebensdauer.
Abschluss
Chronische Erkrankungen haben erhebliche Auswirkungen auf das allgemeine Wohlbefinden, indem die Lebensqualität über einen längeren Zeitraum verringert wird. Chronische Nierenerkrankungen, Krebs, Alzheimer -Krankheit, chronisch obstruktive Lungenerkrankung, Diabetes und Depression sind einige der chronischen Gesundheitszustände. Kinder und ältere Menschen sind aufgrund ihrer geschwächten Körperschaft und ihrer geringen Immunität besonders anfällig für chronische Erkrankungen. Personen mit chronischen Erkrankungen entwickeln Komplikationen, die zu Behinderungen führen können. Diejenigen, bei denen bereits chronische Gesundheitszustände diagnostiziert wurden, müssen sich strikt an ihren Behandlungsplan halten, um eine weitere Gesundheitsverschlechterung zu verhindern. Chronische Erkrankungen sind nur vermeidbar, wenn sie nicht von den Eltern oder Vorfahren geerbt werden. Richtige Ernährung, tägliche Trainingseinheiten, Raucherentwöhnung und mäßigem Alkoholkonsum sind die effektivsten Strategien, um chronische Erkrankungen zu verhindern.

























 Bewertet mit 26,523+ Bewertungen ausgezeichnet
Bewertet mit 26,523+ Bewertungen ausgezeichnet