Allergisches Asthma: Ursachen, Symptome, Diagnose und Behandlungen


Related products
Allergische Asthmaübersicht
Allergisches Asthma ist eine chronische Atemwegserkrankung, die durch die Überreaktion des Immunsystems auf bestimmte Allergene gekennzeichnet ist. Allergisches Asthma ist eine chronische Atemwegserkrankung, die Millionen von Menschen weltweit betrifft. Es ist ein Subtyp von Asthma, der durch Exposition gegenüber Allergenen ausgelöst wird, was zu Entzündungen und Verengung der Atemwege führt. Dieser Artikel zielt darauf ab, einen umfassenden Überblick über allergisches Asthma zu bieten, einschließlich seiner Ursachen, Symptome und verfügbaren Behandlungsoptionen.
Für Menschen mit allergischem Asthma ist es wichtig, die Erkrankungen, ihre Symptome und die verfügbaren Behandlungsoptionen zu verstehen. Menschen mit Asthma kontrollieren ihre Symptome effektiv, verhindern Verschlechterung und verbessern im Allgemeinen die Lebensqualität, indem sie Änderungen des Lebensstils vornehmen, sich an einen Aktionsplan halten und mit Spezialisten für Gesundheitswesen zusammenarbeiten. Für diejenigen, die an allergischem Asthma leiden, hat die aktuelle Forschung auf diesem Gebiet das Potenzial, zu noch mehr Verbesserungen zu führen.
Das Verständnis der Ursachen für allergisches Asthma ist entscheidend für wirksame Präventions- und Managementstrategien. Eine genetische Veranlagung, eine Allergensensibilisierung, eine immunologische Dysregulation, Umweltbelastung, Atemwegsponität, Fettleibigkeit und Berufsauslöser tragen zur Entwicklung und Verschlimmerung des allergischen Asthma bei.
Allergie-bezogenes Asthma wird signifikant von genetischen Faktoren beeinflusst. Menschen entwickeln selbst eher Asthma, wenn sie eine Familienanamnese der Krankheit oder andere Allergieerkrankungen haben. Zahlreiche Gene, darunter diejenigen, die an der immunologischen Kontrolle, der Atemwegspflicht und der Lungenentwicklung beteiligt sind, wurden mit der Pathophysiologie des allergischen Asthma in Verbindung gebracht. Mutationen in diesen Genen beeinflussen die Tendenz einer Person zu allergischen Reaktionen und der möglichen Entwicklung von Asthma.
Asthma, die durch Allergien verursacht werden, wird häufig durch berufliche Exposition gegenüber zahlreichen Chemikalien ausgelöst. Aufgrund der Exposition gegenüber Reizstoffe oder Allergenen wie Chemikalien, Staub oder Dämpfen stellen bestimmte Berufe wie Landwirtschaft, Holzbearbeitung und chemische Herstellung ein höheres Risiko dar. Ein erheblicher Anteil an Asthma-Krankheiten von Erwachsenen wird durch berufliche Faktoren verursacht. Diese Reize vom Arbeitsplatz können für Menschen, die empfindlich sind, zu einer Hyperverantwortung von Atemwege und einer anhaltenden Entzündung führen.
Asthma ist durch wiederkehrende Episoden von Keuchen, Atemnot, Brust -Enge und Husten gekennzeichnet. Husten veröffentlicht Sputum aus der Lunge, aber es ist schwierig zu entfernen. Aufgrund der erhöhten Mengen an eosinophilen weißen Blutkörperchen sieht es pusartig aus, während er sich nach einer Asthma-Episode (Verschlechterung) erholt. Normalerweise verschlimmern sich die Symptome nachts, am Morgen, nach dem Training oder bei kaltem Wetter.
Die Diagnose eines allergischen Asthma beinhaltet typischerweise eine Kombination aus Krankengeschichte, körperlicher Untersuchung und spezifischen Tests. Allergiestests identifizieren spezifische Allergene, die Asthma -Symptome auslösen. Es gibt zwei Haupttypen von Allergietests: Hauttests und Blutuntersuchungen. Bei Hauttests werden die Haut mit winzigen Mengen an Allergenen gestochen und eine allergische Reaktion beobachtet. Blutuntersuchungen messen die Spiegel spezifischer Antikörper (Immunglobulin E oder IgE), die als Reaktion auf Allergene produziert wurden.
Der Arzt führt gelegentlich einen Herausforderungstest durch, um die Diagnose eines allergischen Asthma zu bestätigen. Zu diesen Tests gehören die Aussetzung des Patienten potenziellen Allergenen in einer sicheren Umgebung, während die Symptome und die Lungenfunktion im Auge behalten.
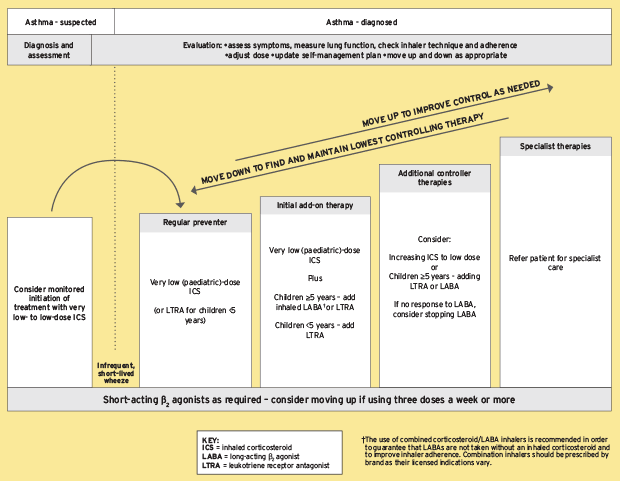
Obwohl Asthma nicht geheilt ist, werden die Symptome normalerweise verringert. Das Finden von Ursachen für Asthma, wie Zigarettenrauch, Haustiere oder andere Allergien, und die Vermeidung der Exposition gegenüber ihnen sind die wirksamsten Asthma -Behandlungen. Die Verwendung von Medikamenten wird empfohlen, wenn die Auslöserreduzierung nicht ausreicht. Pharmazeutika werden unter anderem aufgrund der Schwere der Krankheit und der Häufigkeit der Symptome ausgewählt.
Die Verwendung von Bronchodilatoren wird für die vorübergehende Reduzierung der Symptome empfohlen. Für Patienten mit sporadischen Angriffen sind keine weiteren Medikamente erforderlich. Niedrig dosierte inhalierte Kortikosteroide werden empfohlen, wenn eine leichte chronische Krankheit vorliegt (mehr als zwei Angriffe pro Woche), obwohl orale Leukotrien-Antagonisten oder Mastzellstabilisatoren ebenfalls eine Option sind. Eine größere Dosierung inhalierter Kortikosteroide wird an Menschen gegeben, die täglich Angriffe erleben. Wenn eine Verschlechterung mäßig oder schwerwiegend ist, werden diesen Therapien orale Kortikosteroide hinzugefügt.
Ein wesentlicher Bestandteil der Kontrolle von Asthma wurde als die Sensibilisierung für die Erkrankung und die Implementierung eines dokumentierten Aktionsplans hervorgehoben. Es ist wahrscheinlich hilfreich, Unterrichtssitzungen anzubieten, die Informationen zum Zustand einer Person enthalten. Nach Angaben der Weltgesundheitsorganisation sind Risikofaktoren das Rauchen von Tabak, Luftverschmutzung, chemische Reizstoffe wie Parfüm und die Prävalenz von Krankheiten mit unteren Atemwege müssen verringert werden. Die Begrenzung der Exposition einer Frau gegenüber dem Rauchen während der Schwangerschaft, der Krankenpflege und mehr Exposition gegenüber Kindertagesstätten oder großen Familien sind andere potenzielle Initiativen, aber keine davon hat es Angemessene Beweise für diesen Hinweis.
Was ist allergisches Asthma?
Allergisches Asthma ist ein Atemweg, der durch Entzündungen und Atemschwierigkeiten oder Enge der Atemwege gekennzeichnet ist. Die Atemwegsentzündung tritt auf, wenn die Schleimmembran und die flüssige Atemwegsauskleidung anschwollen und verengt. Bronchospasmus tritt auf, wenn die Muskeln, die die Atemwege umgeben, festziehen und verengen, um die Atemwege offen zu halten. Die Patienten haben einen Husten, Keuchenanpassungen, Druck in der Brust und Atemnot. Allergien und Asthma sind zwei sehr unterschiedliche Störungen. Aber sie sind eng miteinander verbunden. Es ist wichtig zu verstehen, dass nicht alle Personen mit Asthma auch Allergien haben. Darüber hinaus hat nicht jeder, der Allergien hat, auch Asthma.
Ein hyperaktives Immunsystem ist bei Menschen mit allergischen Erkrankungen vorhanden. Ihre Immunsysteme reagieren auf Dinge, die im Allgemeinen sicher sind. Dies wird als allergische Reaktion bezeichnet.
Es wird angenommen, dass eine Mischung aus erblichen und ökologischen Faktoren zu allergischem Asthma beiträgt. Wenn es um den Beginn von Asthma geht, haben die Genetik häufig einen wichtigen Einfluss. Eine Familiengeschichte von Asthma oder Allergien erhöht das Potenzial, Asthma zu entwickeln. Daher ist es entscheidend, die Familienanamnese des Patienten zu verstehen.
Forscher haben entdeckt, dass Personen mit allergischem Asthma typischerweise jünger sind und häufiger positiv auf Hautallergene testen als Personen mit nicht allogischem Asthma. Allergisches Asthma findet sich am häufigsten im weiblichen Geschlecht als im männlichen Geschlecht.
Allergie-bezogenes Asthma wird signifikant von genetischen Faktoren beeinflusst. Menschen entwickeln selbst eher Asthma, wenn sie eine Familienanamnese der Krankheit oder andere Allergieerkrankungen haben. Zahlreiche Gene, darunter diejenigen, die an der immunologischen Kontrolle, der Atemwegspflicht und der Lungenentwicklung beteiligt sind, wurden mit der Pathophysiologie des allergischen Asthma in Verbindung gebracht. Mutationen in diesen Genen beeinflussen die Tendenz einer Person zu allergischen Reaktionen und der möglichen Entwicklung von Asthma.
Die Sensibilisierung für bestimmte Allergene ist einer der Hauptfaktoren, die zu allergischem Asthma beitragen. Diese Allergene umfassen Staubmilben im Haus, Pollen, Dander von Tieren, Mikroben aus Schimmel und bestimmte Lebensmittel. Wenn diese Allergene den gefährdeten Personen ausgesetzt sind, erzeugen ihre Immunsysteme eine stärkere Reaktion, was zu einer Entzündung der Atemwege und der Bronchokonstriktion führt. Das Beginn und die Verschlechterung des allergischen Asthma werden beide von einer Vielzahl von Umweltfaktoren beeinflusst. Die Symptome von Asthma werden durch Allergene im Freien wie Pollen und Luftschadstoffe wie Rauchen, Partikel und flüchtige organische Verbindungen (VOCs) verschärft. Darüber hinaus verschlechtern die Infektionen der Viruswegs die bereits bestehenden Symptome von Asthma oder erhöhen die Wahrscheinlichkeit, es zu bekommen, insbesondere bei kleinen Kindern.
Es ist schwierig, zwischen allergischem und nichtallergischem Asthma zu unterscheiden. Dies liegt daran, dass beide Arten von Asthma -Symptomen wie Husten, Keuchen, Brust -Enge und Atemnot gleich sind. Die Hauptunterscheidung ist, dass allergische Asthmatiker nach dem Atmen eines Allergens typischerweise Symptome aufweisen. Die allergischen asthmatischen Patienten entwickeln Hautausschläge oder andere nicht respiratorische allergische Symptome.
Bei der Behandlung allergischer Asthma wird häufig ein zweigleisiger Ansatz empfohlen. Sowohl Asthma als auch Allergien müssen behandelt werden.
Es gibt zahlreiche Allergherapie -Optionen. Antihistaminika sind die Anfangsphase für die Behandlung allergischer Asthma. Die Moleküle, die während allergischer Reaktionen wie Histamin freigesetzt werden, werden durch Antihistaminika -Medikamente blockiert. Diese Medikamente werden nach Bedarf eingesetzt, obwohl sie je nach Allergen häufig am besten funktionieren, wenn sie täglich während der Allergie -Saison eingenommen werden.
Patienten mit Asthma werden mit einer Reihe von Medikamenten behandelt. Einige Medikamente verhindern oder reduzieren Entzündungen der Atemwege. Andere stoppen die allergische Reaktion, die zu Symptomen führt. Andere lindern Keuchen und Husten, was das Atmen erleichtert. Einige Personen glauben, dass Asthma möglicherweise ausgewachsen ist. Dies ist jedoch falsch. Sie wachsen nicht wirklich Asthma aus, auch wenn Ihre Symptome mit der Zeit verschwinden, da Asthma zu Veränderungen in der Atemwege führen kann.
Einige Menschen überwinden jedoch einige Allergien, oder insbesondere, ihr Körper reagieren nicht so stark auf bestimmte Allergene.
Wie unterscheidet sich allergisches Asthma von anderen Asthma -Art?
Weltweit leiden Millionen von Menschen unter chronischen Atemwegserkrankungen, die als Asthma bekannt sind. Es verursacht Symptome, einschließlich Husten, Keuchen, Atemnot und Brust -Enge, da die Atemwege entzündet und verengt sind. Es gibt verschiedene Formen von Asthma, aber allergisches Asthma sticht auf seine besonderen Auslöser und zugrunde liegenden immunologischen Reaktionen ab. Mit einem Fokus auf Ursachen, Symptome, Diagnose und verfügbare Behandlungen versucht dieser Artikel, die einzigartigen Merkmale des allergischen Asthma im Vergleich zu anderen Arten von Asthma zu analysieren.
Allergisches Asthma, auch als extrinsisches Asthma bekannt, ist ein Subtyp von Asthma, das hauptsächlich durch Allergene ausgelöst wird. Zu diesen Allergenen gehören Staubmilben, Haustier, Pollen, Schimmelpilzsporen und bestimmte Lebensmittel. Allergisches Asthma ist die häufigste Form von Asthma, die ungefähr 60-80% aller Asthma-Fälle ausmacht.
Die zugrunde liegende immunologische Reaktion ist eine der Hauptmerkmale des allergischen Asthma. Die Exposition gegenüber Allergenen führt zu einer Überreaktion des Immunsystems bei Personen mit allergischem Asthma. Wenn das Immunsystem feststellt, dass ein Allergen gefährlich ist, setzt es Substanzen wie Histamine, Leukotrien und Zytokine frei. Asthma -Symptome werden durch diese Substanzen hervorgerufen, die die Atemwege reizen und verengen.
Im Gegensatz zu anderen Arten von Asthma wird allergisches Asthma nur von Allergenen hervorgerufen. Diese Allergien unterscheiden sich von Person zu Person, sie umfassen häufig Dinge wie Pollen, Haustier -Dander, Staubmilben und Schimmel. Wenn eine Person, die an allergischem Asthma leidet, diesen Auslösern ausgesetzt ist, reagiert ihr Immunsystem und startet den entzündlichen Prozess in den Atemwege.
Die Zeichen allergischer Asthma sind identisch mit denen anderer Formen von Asthma. Dazu gehören Keuchen, Brust -Enge, Atemnot, Husten und Atembeschwerden. Im Vergleich zu nichtallergischen Asthma-Triggern werden jedoch allergische Asthma-Symptome nach Exposition gegenüber bestimmten Allergenen typischerweise schwerwiegender.
Eine gründliche körperliche Untersuchung, Analyse der Krankengeschichte und spezialisierte Tests werden zur Diagnose allergischer Asthma verwendet. Die genauen Allergene, die Asthma -Symptome verursachen, können mit Hilfe von Allergie -Hauttests oder Blutuntersuchungen bestimmt werden. Diese Tests bewerten die Konzentrationen bestimmter Immunglobulin (IGE) -Antikörper, die als Reaktion auf verschiedene Allergene produziert wurden.
Ähnlich wie bei anderen Formen von Asthma wird allergisches Asthma behandelt, indem sich die Konzentration auf das Symptommanagement und die Vermeidung von Asthmaanfällen konzentriert. Langzeit-Controller-Medikamente wie inhalierte Kortikosteroide, Leukotrienmodifikatoren und langwirksame Beta-Agonisten werden häufig mit kurzwirkenden Notinhalatoren verwendet, um während der Asthmaanschläge eine sofortige Erleichterung zu leisten. Darüber hinaus kann empfohlen werden, Allergenpräventionsmaßnahmen zu ergreifen, einschließlich der Verwendung von Matratzenabdeckungen, Routinereinigung und Ausnahme von Hunden aus dem Schlafzimmer. Allergen -Immuntherapie, die manchmal als Allergieschüsse bezeichnet werden, ist eine charakteristische Methode zur Behandlung von Allergie -Asthma. Um das Immunsystem im Laufe der Zeit zu desensibilisieren, umfasst diese Behandlung den Patienten der stetig zunehmenden Dosierungen des Allergens ausgesetzt. Bei einigen Menschen mit allergischem Asthma trägt die Allergen -Immuntherapie bei, um die Symptome und die Notwendigkeit von Medikamenten zu verringern.
Ein schwerwiegender Asthmaangriff und potenziell tödliche Konsequenzen ergibt sich aus allergischem Asthma, wenn es nicht ordnungsgemäß behandelt wird. In enger Zusammenarbeit mit ihren medizinischen Fachkräften müssen Menschen mit allergischem Asthma einen Asthma-Aktionsplan erstellen, der ein effektives Medikamentenmanagement, regelmäßige Untersuchungen und das Erkennen und Vermeiden von Triggern angeht.
Ist allergisches Asthma üblich?
Ja, in bestimmten demografischen Daten und geografischen Gebieten ist allergisches Asthma häufiger als andere Asthma -Arten. Laut dem Global Asthma Report 2018 gibt es weltweit 300 Millionen Asthma -Betroffene, wobei allergisches Asthma der häufigste Typ ist. Studien zufolge sind viele Fälle von Asthma allergisch in Industrieländern wie den USA und Europa, bis zu 90% der Asthma -Fälle bei Kindern und 50% bis 70% der Fälle bei Erwachsenen haben eine allergische Sensibilisierung.
In den letzten Jahren ist allergisches Asthma, insbesondere bei Jugendlichen und in städtischen Umgebungen, häufiger geworden. Zahlreiche Ursachen wie zunehmende Exposition gegenüber Umweltallergenen, Veränderungen des Ernährungs- und Lebensstils sowie eine verminderte mikrobielle Vielfalt sind für diesen Anstieg verantwortlich. Darüber hinaus trägt die genetische Veranlagung auch zu der Erkrankung bei, da diejenigen, die eine Familiengeschichte von Allergien oder Asthma haben, eher allergisches Asthma entwickeln.
Für diejenigen, die unter allergischem Asthma leiden, ist ihre Lebensqualität erheblich beeinflusst. Es ist mit wiederholten Symptomen, Einschränkungen der körperlichen Aktivität, Schlafproblemen und einem höheren Risiko für asthmatische Rezidiven verbunden Beschädigung und verringerte Lungenfunktion. Darüber hinaus hat allergisches Asthma, insbesondere bei Kindern und Jugendlichen, eine erhebliche psychologische und emotionale Auswirkung, einschließlich Angstzustände, Verzweiflung und sozialer Isolation.
Darüber hinaus hat das Allergische Asthma sowohl auf Patienten als auch auf Gesundheitssysteme erhebliche finanzielle Auswirkungen. Medikamentenkosten, Arzttermine, Besuche in der Notaufnahme und Krankenhausaufenthalte sind Beispiele für direkte Kosten. Aufgrund fehlender Arbeits- oder Schultage und niedrigerer Arbeitsproduktivität treten indirekte Kosten auf. Die mit Asthma verbundenen Kosten überschreiten allein in den USA jährlich 80 Milliarden US -Dollar.
Zu den Strategien zur Behandlung von allergischem Asthma gehören die Verringerung der Exposition gegenüber Triggern, die Aufrechterhaltung der Symptomkontrolle und die Vermeidung von Rezidiven unter Verwendung von Allergiedicht, Entfernung von Teppichen und der Aufrechterhaltung einer regelmäßigen Reinigung können die Begrenzung von Allergene zu Hause einschränken. Leukotrienmodifikatoren, langwirksame Beta-Agonisten, inhalierte Kortikosteroide und Immunmodulatoren sind einige Beispiele für pharmazeutische Therapien. Diese Medikamente helfen bei der Verringerung der Entzündung, der Lockerung der Atemwege und der Verbesserung der Lungenkapazität.
Es wurde gezeigt, dass eine Immuntherapie, insbesondere subkutane oder sublinguale Allergen -Immuntherapie, von Vorteil ist, um allergische Symptome zu lindern und den Verlauf der Krankheit zu verändern. Um das Immunsystem allmählich zu desensibilisieren, umfasst diese Behandlung Patienten, die die Patienten zunehmend höhere Allergene geben.
Programme für Selbstverwaltung und Bildung sind wichtig, um Menschen mit allergischem Asthma zu helfen, ihren Zustand zu verstehen und zu kontrollieren. Wichtige Elemente des Selbstmanagements bei Asthma sind Asthma-Aktionspläne, Routine-Symptomüberwachung, Spitzenstrommessungen und angemessene Verwendung von Rettungsmedikamenten. Darüber hinaus verbessert die Schaffung einer unterstützenden Atmosphäre in der Schule und in der Arbeit, in der Asthmaauslöser auf ein Minimum gehalten werden, das das Wohlergehen von Menschen, die unter allergischem Asthma leiden, stark verbessert.
Was sind die Ursachen für allergisches Asthma?
Das Verständnis der Ursachen für allergisches Asthma ist entscheidend für wirksame Präventions- und Managementstrategien. Eine genetische Veranlagung, eine Allergensensibilisierung, eine immunologische Dysregulation, Umweltbelastung, Atemwegsponität, Fettleibigkeit und Berufsauslöser tragen zur Entwicklung und Verschlimmerung des allergischen Asthma bei.
Allergie-bezogenes Asthma wird signifikant von genetischen Faktoren beeinflusst. Menschen entwickeln selbst eher Asthma, wenn sie eine Familienanamnese der Krankheit oder andere Allergieerkrankungen haben. Zahlreiche Gene, darunter diejenigen, die an der immunologischen Kontrolle, der Atemwegspflicht und der Lungenentwicklung beteiligt sind, wurden mit der Pathophysiologie des allergischen Asthma in Verbindung gebracht. Mutationen in diesen Genen beeinflussen die Tendenz einer Person zu allergischen Reaktionen und der möglichen Entwicklung von Asthma.
Asthma, die durch Allergien verursacht werden, wird häufig durch berufliche Exposition gegenüber zahlreichen Chemikalien ausgelöst. Aufgrund der Exposition gegenüber Reizstoffe oder Allergenen wie Chemikalien, Staub oder Dämpfen stellen bestimmte Berufe wie Landwirtschaft, Holzbearbeitung und chemische Herstellung ein höheres Risiko dar. Ein erheblicher Anteil an Asthma-Krankheiten von Erwachsenen wird durch berufliche Faktoren verursacht. Diese Reize vom Arbeitsplatz können für Menschen, die empfindlich sind, zu einer Hyperverantwortung von Atemwege und einer anhaltenden Entzündung führen.
Nachfolgend sind einige Ursachen für allergisches Asthma aufgeführt:
1. Pollen
Pollen spielt eine bedeutende Rolle bei allergischem Asthma, bei dem es sich um eine Art Asthma handelt, das durch Exposition gegenüber bestimmten Allergenen ausgelöst wird. Wenn die Atemwege Allergene ausgesetzt sind, schwellen und schmal und verursachen Symptome, einschließlich der Enge und Husten, Keuchen und Atemnot. Bei denjenigen, die verwundbar sind, kann Pollen, ein häufiges Allergen der Luft, die Symptome von allergischem Asthma verursachen oder verschlimmern.
Pollen ist ein übliches Allergen, das während ihres Fortpflanzungszyklus von Pflanzen, insbesondere Bäumen, Gräsern und Unkraut, freigesetzt wird. Aufgrund ihrer geringen Größe und einfachen Dispersion in der Luft überqueren diese winzigen Partikel leicht große Entfernungen und erreichen das Atmungssystem.
Menschen mit allergischem Asthma werden eine immunologische Reaktion erleben, wenn sie Pollenpartikel einatmen, weil ihr Immunsystem den Pollen interpretiert. Als Reaktion auf Pollenexposition erzeugt das Immunsystem bestimmte Antikörper, die als Immunoglobulin E (IGE) bezeichnet werden. Diese Antikörper befinden sich an Mastzellen, die in verschiedenen Organen wie den Atemwege gefunden werden.
Nach einer zweiten Begegnung mit Pollen identifizieren die verwandten IgE -Antikörper der Mastzellen das Allergen und verursachen die Produktion mehrerer Substanzen, einschließlich Histamin. Histamin und andere Mediatoren in den Atemwege auslösen immunologische Reaktionen wie Entzündungen, Bronchokonstriktion (Verengung der Atemwege) und erhöhte Schleimproduktion.
Die Schwere der Allergie -Asthma -Symptome variiert je nach Pollenempfindlichkeit des Individuums, der Menge der Pollenexposition und anderer Faktoren. Die Umweltspiegel sind in bestimmten Jahreszeiten tendenziell höher, wie Frühling und Herbst, wenn Pflanzen ihren Pollen freisetzen. Daher erleben Personen mit allergischem Asthma häufig saisonale Exazerbationen ihrer Symptome, die allgemein als saisonales allergisches Asthma bekannt sind.
2. Staubmilben
Staubmilben sind winzige, insektenähnliche Schädlinge, die in warmen, feuchten Umgebungen leben und sich von den toten Hautzellen des Menschen ernähren. Die Leute erkennen keine Staubmilben, weil sie zu wenig sind. Sie sind keine Parasiten, die die Hautbisse reizen oder sich in unserem Körper begraben. Menschen, die allergisch gegen Staub- oder Staubmilben sind, reagieren tatsächlich, wenn sie Staubpartikel einatmen, die Proteine aus Leichen, Urin oder Fäkalien von Staubmilben enthalten. Staubmilben verursachen Nasenschwellungen und Stauballergie.
In fast jedem Haus werden Staubmilben natürlich gefunden. Das wichtigste Element bei der Bewertung, ob ein Haus eine hohe Menge an Staubmilben hat, ist die Luftfeuchtigkeit. Dies liegt daran, dass diese Milben Feuchtigkeit aus der Luft nehmen, da Staubmilben kein Wasser trinken wie Menschen. Staubmilben können in trockenen Umgebungen wie Wüsten nicht gedeihen.
Staubmilbenallergene bleiben im Gegensatz zu Allergenen von Haustieren oft nicht in der Luft. Stattdessen bindet das Allergen leicht an Staub oder Fasern. Milben Allergene halten sich an Teppiche, Nachtwäsche, Kissen, Sofas und Stühle, Vorhänge und andere Oberflächen, die als Kolonien fungieren. Der Großteil des Allergiekontakts für Staubmilben tritt im Schlaf auf.
Für Menschen mit Asthma sind Staubmilben eine der Haupttrigger in Innenräumen. Menschen mit Asthma, diejenigen, die gegen Milben allergisch oder empfindlich sind, und diejenigen, die in Häusern leben, in denen Staubmilben vorhanden sind, erleben die Auswirkungen auf die Gesundheit von Gesundheit. Asthma -Episoden resultieren aus der Exposition gegenüber Milbenalbenen, die leichte bis schwere Allergiesymptome verursachen. Wasserige Augen, eine flüssige Nase und das gelegentliche Niesen sind mögliche Symptome eines milden allergischen Asthma. In schweren Situationen bleibt das Problem bestehen und verursacht anhaltend Niesen, Husten, Staus, Druck auf das Gesicht oder sogar einen schweren Asthmaanfall. Asthma -Episoden treten eher bei Menschen mit Asthma auf, die gegen Staubmilben allergisch sind.
Die Pathophysiologie der Staubmilbenallergie beinhaltet die IgE-vermittelte Sensibilisierung. Diese überempfindliche Reaktion ist eine Überempfindlichkeitsreaktion vom Typ 1, bei der die CD4 + - und T -Helferzellen die B -Zellen stimulieren, um IgE -Antikörper spezifisch für das Antigen, das Hausstaubmilbenalement ist. Mastzellen und Blutbasophil -Zellen haben FCERI -Rezeptoren, an die das IgE bindet. Jetzt sensibilisieren die allergenspezifischen IgE-Antikörper die Mastzellen und Basophilenzellen. Die gebundenen IgE-sensibilisierten Zellen, die wieder denselben Allergenen ausgesetzt sind, was ihren Zusammenbruch verursacht. Die klinische Manifestation der Staubmilbenallergie wird durch die Freisetzung von Entzündungsmarkern hervorgerufen. Die Sensibilisierung der frühen Lebensdauer gegenüber Staubmilbenallergenen führt zu einem Übergang von allergisch zu allergischem Asthma.
4. Schimmelpilzsporen
Eine Form ist eine Form von Pilz, die Sporen in die Atmosphäre freigibt. Wenn es Feuchtigkeit oder feuchte Atmosphäre gibt, wächst Schimmel auf fast allem. Formen werden sowohl innen als auch außen gefunden. Schimmel verursacht allergische und folglich allergische Asthma -Symptome.
Eine allergische Reaktion auf Schimmel tritt sofort auf. Es führt jedoch manchmal zu Symptomen, die später auftreten. Asthma -Symptome verschlechtern sich im Laufe der Zeit infolgedessen, einschließlich stickiger Nase. Menschen haben eine Schimmelpilzallergie, wenn sich ihre Symptome in einer feuchten, schwülen oder schimmeligen Umgebung wie einem Keller häufig verschlechtern.
Im Sommer und Herbst auslösen Outdoor -Formen häufig Allergiesymptome. Aber in heißeren, feuchteren Gegenden tritt die allergische Reaktion im Laufe des Jahres auf. Allgemeine Allergieprobleme werden von Innenformen aufgenommen.
Gelegentlich betrifft ein Zustand, der als allergischer bronchopulmonaler Aspergillose bekannt ist, einige Menschen. In dieser Situation führt der Schimmel oder der Pilz eine allergische Reaktion sowie eine entzündliche (Schwellungs-) Reaktion in der Lunge. Ähnlich wie bei Asthma -Symptomen gibt es signifikante Keuchen, Husten, Brust -Enge und Atemnot.
Lebensmittelpilze, wie sie in getrockneten Früchten, Sojasauce, Essig und Mahlzeiten wie Pilzen enthalten sind, induzieren selten Nasen-, Augen- oder Atemwegs -allergische Symptome. Der direkte Einfluss von Food auf Blutgefäße ist ein häufiger Grund für Reaktionen auf Lebensmittelpilz.
Eine natürliche Chemikalie namens Histamin ist beispielsweise in fermentierten Lebensmitteln (wie Wein) vorhanden. Wenn Patienten eine allergische Reaktion haben, füllen die Allergiezellen Histamin frei. Das Histamin reagiert auf Lebensmittel und löst allergische Reaktionen aus.
4. Tierdander
Ein wichtiger Faktor bei allergischem Asthma ist ein Tierdander. Tierdander sind mikroskopische Fragmente aus Haut, Haaren, Fell oder Federn, die von Tieren wie Katzen, Hunden, Nagetieren und Vögeln vertrieben werden. Wenn diese allergenen Partikel geatmet werden, können diejenigen, die gegen sie allergisch sind, allergische Reaktionen.
Menschen, die Tierwaren ausgesetzt sind, können Sensibilisierung erleben, eine Erkrankung, in der ihre Immunsysteme ungewöhnlich empfindlich gegenüber den Allergenen im Dander reagieren. Das Immunsystem produziert bestimmte Antikörper, die als Immunglobulin E (IGE) -Antikörper bekannt sind, gegen tierische Allergene, was zu einer Sensibilisierung führt. Diese Empfindlichkeit entwickelt sich nach dem Ergebnis einer längeren Exposition gegenüber Tierdanders.
Personen, die empfindlich gegenüber Tier -Dander -Reaktion sind, erleben eine allergische Reaktion, wenn sie damit in Kontakt kommen. Spezifische IgE -Antikörper binden an die Allergene im PET -Dander und aktivieren Mastzellen, die immunologische Zellen sind. Histamin ist eines der chemischen Moleküle, die Mastzellen freisetzen, die Entzündungen und Atemwegsverengung verursachen. Asthma -Symptome wie Husten, Keuchen, Brust -Enge und Atemnot werden durch diese Reaktionen hervorgerufen.
Tierallergene werden auf verschiedene Oberflächen übertragen, einschließlich Möbel, Teppichen und Kleidung. Diese Kreuzkontamination führt auch in Umgebungen, in denen Tiere nicht vorhanden sind, zu einer Exposition, da Allergene auf diesen Oberflächen übertragen werden und bei Störungen in der Luft gelangen und Asthma-Symptome auslösen.
Das Minimieren der Exposition und das Vermeiden von Berührungen sind die besten Möglichkeiten, eine Haustierallergie zu behandeln. Wenn es unvermeidlich ist, um das Tier zu sein, vermeiden die Menschen, dass Tierschuppen festhalten, indem sie sicherstellen, dass alle Möbel, Teppiche und Kleidung sofort und häufig nach dem Kontakt gereinigt werden. Wenn eine Person direkt mit dem Tier in Kontakt kam, waschen Sie die Hände oder nehmen Sie sogar ein Bad. Um die Anzahl der Allergene in der Luft zu verringern, muss man einen Bereich als tierfreie Zone bezeichnen und Luftreiniger nutzen.
5. Kakerlake -Kot
Die häufigste chronische Krankheit bei Kindern ist Asthma, ein wachsendes Problem der klinischen und öffentlichen Gesundheit. Von 7,3% im Jahr 2001 auf 8,4% im Jahr 2010 hat sich die Prävalenz von Asthma in den USA zugenommen. Über 300 Millionen Menschen weltweit leiden an Asthma, was für einen Tod von 250 für einen Todesfall verantwortlich ist. Die Ursache für dieses steigende Ereignis ist jedoch noch nicht vollständig bekannt.
Es ist klar geworden, dass Wechselwirkungen zwischen bestimmten genetischen Variablen und frühen Umweltfaktoren eine bedeutende Rolle bei der Entwicklung von Asthma spielen. Kakerlakenantigene sind weit verbreitet, und es wurde gezeigt, dass Exposition und Sensibilisierung die Morbidität von Asthma verbessern. Insbesondere bei Kindern mit Asthma in der Innenstadt scheint die Exposition gegenüber Kakerlakenallergenen einen größeren Einfluss auf die Asthma-Morbidität zu haben als Staubmilben oder Haustierallergien.
Nach der Asthma- und Allergiestudie (NAAS) haben Häuser in Gebieten mit höherer Asthma -Prävalenz mehr Kakerlakenallergene in ihrem Bettstaub als in Gebieten mit geringerer Asthma -Prävalenz.
Kakerlaken -Rohstoffextrakt wird verwendet, um eine Kakerlake -Allergie durch Hauttests und/oder die Bestimmung von spezifischem IgE an Kakerlakenallergenen zu identifizieren. Es wurde gezeigt, dass Kakerlakenallergen-spezifische IgE-Spiegel mit Allergenexposition bei Personen verbunden sind, die Sensibilisierung sowie eine Vielzahl von entzündlichen, physiologischen und klinischen Anzeichen entwickelt haben.
Wie viele andere Allergene im Innen-/Außenbereich (z. induzierte epitheliale Schädigung oder durch direkten Kontakt mit Epithelzellen.
Neben der direkten Aktivierung von Epithelzellen können Kakerlakenallergene auch ihre Freisetzung von Zytokinen und Chemokinen (wie TSLP, IL25, IL33 und TGF-1) verursachen, die entzündliche Zellen zur Heilung und Entzündungsreduzierung entzündliche Zellen anziehen.
Gibt es bestimmte Lebensmittel oder Lebensmittelzusatzstoffe, die allergisches Asthma verursachen können?
Ja, einige Asthmatiker haben auch Lebensmittelallergien. Obwohl die Symptome von Nahrungsmittelallergien einem Asthmaanschlag ähneln, verursachen Nahrungsmittelallergien gelegentlich Asthmaangriffe. Die allergische Reaktion des Körpers auf Nahrung wird als Anaphylaxe -Reaktion bezeichnet. Die Anaphylaxe -Reaktion verursacht die gleichen Symptome wie Asthma wie Keuchen, Husten und Atemnot. Darüber hinaus führt die Anaphylaxie zu Angstzuständen, Magenproblemen, Zirkulationsproblemen, wässrigen oder juckenden Augen und Ekzemen der Haut. Bei schwereren Anaphylaxiereaktionen ist auch der Tod möglich.
Jedes Lebensmittel hat das Potenzial, eine allergische Reaktion bei einer Person zu verursachen. Häufige Lebensmittel, gegen die Menschen Allergien haben, sind jedoch Nüsse, Eier, Weizen, Milch, Schalentiere und Soja. Lebensmittelallergien sind ziemlich ungewöhnlich und führen zu Verdauungsstörungen.
Tatsächlich auslösen Sulfite, ein häufiger Lebensmittelzutat, einen Asthma-Angriff oder Asthma-Symptome, insbesondere bei Personen mit schwerem, lang anhaltendem Asthma. Im Gegensatz zu Allergiereaktionen, an denen der IgE -Antikörper (Immunglobulin) beteiligt ist, wissen medizinische Forscher nicht, wie Sulfit Asthma -Symptome erzeugt. Verarbeitete Kartoffeln, Garnelen, getrocknete Früchte, Bier und Wein haben Sulfitverbindungen. Die Hauptnahrungsmittel, die Sulfite enthalten, die Asthma -Symptome auslösen, sind Wein und Bier. Monosodiumglutamat (MSG), Hefe und andere Additive diätetische Additive verschlimmern ebenfalls Asthma -Symptome.
Salicylate sind für allergische Reaktionen verantwortlich. Salicylate sind eine natürlich vorkommende Substanz, die in Tomatenpaste, Honig, Bier und Kaffee vorkommt, aber nicht zu Essen hinzugefügt wird. Aspirin ist ein Salicylat, und ungefähr 10% der Asthmatiker sind anfällig dafür.
Die Mehrheit der Menschen steht nicht vor allergischen Reaktionen oder wird von Asthma -Symptomen von Nahrungszusatzstoffen erhalten. Das Verständnis von Lebensmittelzutaten und das Validieren der Erfahrungen anderer ist entscheidend, da nur ein kleiner Prozentsatz der Menschen allergische Reaktionen aufweist. Lebensmittelchemikalien und -Zusatzstoffe werden nicht als Allergene auf Lebensmittelverpackungen identifiziert, außer Sulfit, aber man kann sie immer noch in der Zutatenliste finden. Besprechen Sie diese Lebensmittelzutat mit dem Arzt, wenn Sie der Meinung sind, dass eine Mahlzeit, die Sie nicht erkennen, für Ihr Asthma oder eine allergische Reaktion verantwortlich ist.
Wie kann Zigarettenrauch oder Luftverschmutzung allergische Allergene verursachen?
Luftverschmutzung und Zigarettenrauch sind zwei häufige Umweltelemente, die die Gesundheit der Menschen beeinträchtigen. Obwohl ihre Verbindung zu Atem- und Herz -Kreislauf -Erkrankungen bekannt ist, zeigen die jüngsten Untersuchungen, dass sie als Allergene wirken und allergische Reaktionen bei den empfindlichen Personen verursachen.
Luftverschmutzung und Zigarettenrauch werden heute als wichtige Umweltfaktoren anerkannt, die das Beginn und die Schwere von Allergiereaktionen beeinflussen. Es ist entscheidend, die Exposition gegenüber diesen gefährlichen Verbindungen zu verringern, da sie die immunologische Funktion beeinträchtigen, Entzündungen verursachen und Allergenen leichter in das Atmungssystem eintreten können. Die Menschen verringern den Einfluss von Zigarettenrauch und Luftverschmutzung auf allergische Allergene und verbessern das allgemeine Wohlergehen derjenigen, die anfällig für Allergien sind, indem sie effiziente Richtlinien für die öffentliche Gesundheit errichten, das Wissen erhöhen und Maßnahmen ergreifen, um sie zu vermeiden.
Zigarettenrauch enthält zahlreiche schädliche Substanzen, darunter Nikotin, Kohlenmonoxid und flüchtige organische Verbindungen (VOCs). Laut Untersuchungen enthalten diese Inhaltsstoffe immunmodulatorische Eigenschaften, die die Wahrscheinlichkeit einer allergischen Sensibilisierung erhöhen. Laut Studien könnte die Exposition gegenüber Zigarettenrauch die Entwicklung von IgE -Antikörpern erhöhen und Menschen anfälliger für allergische Reaktionen machen. Darüber hinaus funktionieren regulatorische T -Zellen, die für die Erhaltung der immunologischen Toleranz und zur Vermeidung von Allergien wesentlich sind, in Gegenwart von Nikotin weniger effektiv.
Die Luftverschmutzung ist eine komplexe Mischung aus Partikeln (PM), Gasen und verschiedenen giftigen Substanzen, die aus Fahrzeugen, Branchen und natürlichen Quellen emittiert werden. Partikel, insbesondere PM2.5- und ultrafeine Partikel, wurden mit Allergiesensibilisierung und der verschärften bereits bestehenden Allergien in Verbindung gebracht. Diese Sporen erleichtern Allergenen, das Atemsystem zu betreten, indem es Dinge wie Pollen und Pilzsporen trägt. Sie beginnen immunologischen Reaktionen nach dem Atmen und verursachen die Synthese von IGE und die Freisetzung proinflammatorischer Zytokine.
Es gibt zahlreiche Möglichkeiten, wie Luftverschmutzung und Zigarettenrauch eine allergische Empfindlichkeit verursachen. Erstens verursachen sie oxidativen Stress und Entzündungen in den Atemwege und beeinträchtigen die Integrität des Atempithels. Allergene sind in der Lage, mit Immunzellen zu interagieren, wenn die Barrierefunktion gestört wird, sodass sie tiefere Gewebe betreten können. Zweitens wird das angeborene Immunsystem sowohl durch Zigarettenrauch als auch durch Luftverschmutzung aktiviert, was eine Th2-vorgespannte Immunantwort fördert. Diese Verschiebung in Richtung Th2 -Immunpolarisation begünstigt die IgE -Produktion und die Entwicklung allergischer Reaktionen.
Es müssen mehrere Schritte unternommen werden, um das Risiko allergischer Reaktionen durch Zigarettenrauch und Luftverschmutzung zu senken. In erster Linie sind Vorschriften und Programme, mit denen Menschen mit dem Rauchen aufhören können, entscheidend, um die Exposition gegenüber Zigarettenrauch zu verhindern. Darüber hinaus hilft die Förderung der Nutzung sauberer Energie und die Erschreibung stärkerer Grenzen für die industrielle Quelleemissionen bei der Senkung der Luftverschmutzungsniveaus. Die Luftqualität in Innenräumen wird durch die Verwendung von Luftfiltrationsgeräten, ausreichender Belüftung und weniger VOC-emittierende Haushaltswaren verbessert.
Was sind Symptome von allergischem Asthma?
Die Erkennung der Symptome von Allergic Asthma ist entscheidend für die frühe Diagnose, eine wirksame Behandlung und verbesserte Langzeitergebnisse. Nachfolgend sind einige häufige Symptome von allergischem Asthma aufgeführt.
Einige allergische Asthma -Betroffene haben gastrointestinale Probleme wie Reflux, Blähungen und Schmerzen im Bauch. Bestimmte Auslöser wie Stress, bestimmte Arzneimittel oder zugrunde liegende Krankheiten wie gastroösophageale Refluxkrankheiten (GERD) verursachen diese Symptome. Um die besonderen Symptome zu bewerten und die zugrunde liegende Ursache zu identifizieren, ist es wichtig, dass Sie mit einem Arzt sprechen.
Es ist wichtig, einen Arzt zu konsultieren, wenn eine Person schwere oder anhaltende Bauchbeschwerden hat, um eine ordnungsgemäße Diagnose und Behandlung zu erhalten. Ein medizinischer Experte kann die Symptome bewerten, alle erforderlichen Tests durchführen und spezifische Empfehlungen basierend auf den jeweiligen Bedingungen anbieten.
1. Angst
Angst und allergisches Asthma interagieren üblicherweise, was zu einer komplexen Wechselwirkung zwischen körperlicher und psychischer Gesundheit führt. Bei Personen mit allergischem Asthma verursachen Allergene eine immunologische Reaktion, die eine Kette von Ereignissen auslöst, die den Stress und die Angst erhöhen. Die anhaltende Sorge, einen Asthmaangriff zu haben, und die damit verbundenen Beschränkungen für alltägliche Aktivitäten durch allergisches Asthma haben ernsthafte negative Auswirkungen auf die geistige Gesundheit einer Person. Angstzustände verschlimmern allergische Asthma -Symptome, indem sie Hyperventilation und Bronchokonstriktion verursacht.
Bei Menschen mit allergischem Asthma führen eine Reihe von Variablen zu einer Zunahme oder Verschlechterung der Angst. Erstens verursachen die unregelmäßigen Eigenschaften von Asthma -Episoden und die entsprechende Angst vor Erstickung viel Angst. Die mentalen Schmerzen, die durch die Wahrnehmung einer Bedrohung für das eigene eigene oder das Leben eines geliebten Menschen hervorgerufen wird, beginnt einen Kreislauf der Sorge und Angst. Darüber hinaus sind die Einschränkungen, die durch allergisches Asthma eingeführt werden, z. B. die Vermeidung bestimmter Orte oder Aktivitäten, soziale Isolation, geringes Selbstwertgefühl und erhöhte Angst.
Darüber hinaus werden das Gehirn- und Neurotransmittersystem direkt durch die chronische Entzündung und die immunologische Dysregulation im Zusammenhang mit allergischem Asthma beeinflusst. Laut Studien beeinflussen proinflammatorische Zytokine, die während allergischer Reaktionen erzeugt werden, die Neurotransmittersysteme, die die Stimmung kontrollieren und die Gefühle der Angst stärker machen. Da Kortikosteroide psychische Nebenwirkungen haben, erhöht ihre Verwendung bei der Behandlung von Asthma möglicherweise die Angst.
2. Müdigkeit
Müdigkeit ist ein häufiges Symptom von Menschen mit allergischem Asthma, obwohl es normalerweise durch die spürbareren Atemsymptome maskiert wird. Eine Reihe von Faktoren spielen eine Rolle bei der Entstehung, obwohl die genauen Mechanismen, die mit allergischem Asthma verbunden sind, nicht vollständig bekannt sind.
Aufgrund nächtlicher Symptome von allergischem Asthma wie Husten und Atemschwierigkeiten werden Schlafmuster gestört. Diese Störungen verursachen einen schlechten Schlaf, was tagsüber und niedriger Energieniveaus Erschöpfung verursacht.
Asthmaangriffe führen dazu, dass die Atemwege verengt werden, was das Atmen schwierig macht. Dies führt zu einer geringeren Sauerstoffaufnahme, die die Gewebe und Organe des Körpers von Sauerstoff entziehen würde. Mangel an Sauerstoff verursacht Müdigkeit, weil es für die Energieerzeugung erforderlich ist. Verschiedene Moleküle und Zytokine werden infolge einer immunologischen Reaktion freigesetzt, die durch die chronische Entzündung mit allergischem Asthma in Verbindung gebracht wird. Diese Chemikalien haben die Fähigkeit, Symptome von Unwohlsein und Müdigkeit im gesamten Körper zu verbreiten.
Die Lebensqualität eines Individuums wird stark von Müdigkeit bei allergischem Asthma beeinflusst. Ständige Müdigkeit macht es schwierig, körperliche Aktivität auszuüben und zu betreiben, was das Engagement für soziale und tägliche Aktivitäten einschränkt. Darüber hinaus stört es die kognitive Funktion, die Beeinträchtigung des Fokus, des Gedächtnisses und der allgemeinen Produktivität. Darüber hinaus wird ein Zyklus körperlicher und geistiger Müdigkeit durch das Vorhandensein von Atemproblemen und Müdigkeit erzeugt, die die Motivation senken und das Stress erhöhen.
3. Husten
Ein chronischer Husten ist ein weiteres häufiges Anzeichen für allergisches Asthma. Dieser Husten ist trocken oder von der Schleimproduktion begleitet. Es wird durch Allergene oder körperliche Bewegung hervorgerufen und scheint nachts oder am frühen Morgen häufiger zu passieren. Darüber hinaus verschlechtern die Atemwegserkrankungen und die Exposition gegenüber Reizstoffe wie Rauch oder starken Gerüchen den Husten.
4. Atemnot des Atems
Menschen mit allergischem Asthma konnten sich kurz Atem fühlen oder Atemprobleme haben. Abhängig vom Patienten und dem Auftreten von Triggern reicht die Schwere dieses Symptoms von geringfügig bis schwer. Der Einfluss von Atemnot auf körperliche Aktivität und Bewegungstoleranz ist beträchtlich. Es wird manchmal von Enge in der Brust begleitet.
5. Keuchen
Das Keuchen ist eines der auffälligsten Symptome von Allergic Asthma. Keuchen ist der Begriff, der verwendet wird, um ein hochgepacktes Pfeifengeräusch zu beschreiben, das beim Atmen auftritt. Aufgrund der Entzündung und der übermäßigen Schleimproduktion wird es durch die Einschränkung der Atemwege hervorgerufen. Keuchen tritt sowohl während des Inhalation als auch während des Ausatmens auf, es ist jedoch während des Ausatmens offensichtlicher. Wenn Menschen mit allergischem Asthma häufig Allergenen oder Triggern wie Staubmilben, Pollen, Haustierhaar oder bestimmten Lebensmitteln ausgesetzt sind, berichten Menschen mit allergischem Asthma häufig, dass sich ihr Keuchen verschlechtert.
6. Brust -Enge
Die Enge der Brust, die durch ein Gefühl von Druck oder Verengung im Brustbereich gekennzeichnet ist, wird häufig durch allergisches Asthma hervorgerufen. Es ist schwierig, tief zu atmen, da es so aussieht, als würde ein schweres Gewicht nach unten in Richtung der Brust wiegen. Die Enge der Brust wird häufig durch Exposition gegenüber Allergenen oder anderen Asthmaauslöschern verursacht, und es ist häufig mit anderen Symptomen zusammen, einschließlich Keuchen und Atemnot.
7. Atembeschwerden
Zu den verschiedenen Symptomen, die von Personen mit allergischem Asthma auftreten, ist die Atemschwierigkeit als eines der belastendsten und schwächendsten. Ein charakteristisches Zeichen für allergisches Asthma ist Schwierigkeiten beim Atmen. Dies geschieht aufgrund der Entzündung und der Verengung der Atemwege, die genügend Luft davon abhält, in und aus der Lunge zu gelangen. Das Immunsystem einer allergischen asthmatischen Person überreagiert auf bestimmte Allergene, was zu einer entzündlichen Reaktion in den Atemwege führt. Diese Entzündung führt zu Schwellungen, einer Zunahme der Schleimproduktion und der Bronchokonstriktion oder der Verschärfung der Muskeln, die die Atemwege umgeben.
Atemprobleme werden durch Bronchokonstriktion erheblich verschärft. Atemnot und das markante Keuchengeräusch werden durch die Einschränkungen in den Atemwege verursacht, die es für die Durchfahrt von Luft erschweren. Atemprobleme sind intensiv von geringfügig bis streng und können manchmal lebensbedrohlich werden, was eine medizinische Behandlung von Notfällen erfordert.
Die Lebensqualität einer Person mit allergischem Asthma wird stark von Atemschwierigkeiten beeinflusst. Für diejenigen mit allergischem Asthma können einfache Aktionen wie das Gehen der Treppen, das Ausarbeiten oder sogar das Reden schwierig werden. Die anhaltende Bemühungen zum Atmen verursachen Erschöpfung, Sorge und eine Abnahme der körperlichen Aktivität.
8. Schnelles Atmen
Schnelles Atmen, auch als Tachypnoe bekannt, ist eines der vielen Symptome, die von Menschen mit allergischem Asthma auftreten und ein großer Grund zur Besorgnis sind.
Bei allergischem Asthma verursacht das Aussetzen von Allergenen wie Pollen, Staubmilben oder PET -Dander eine immunologische Reaktion, die die Atemwege entzündet. Aufgrund der Schwellung und Verengung der durch diese Entzündung hervorgerufenen Atemwegsmauern ist es für die Luft schwieriger, frei in die Lunge zu gelangen und zu verlassen. Schnelle Atmung resultiert aus der Reaktion des Körpers auf die Beschleunigung der Atmung.
Bei allergischem Asthma verursacht eine schnelle Atmung eine Hyperventilation, eine Erkrankung, die durch ein Ungleichgewicht der Sauerstoffaufnahme und Kohlendioxidleistung gekennzeichnet ist. Dies führt zu einem Gefühl von Benommenheit, Schwindel und Kribbeln in den Extremitäten. Die Hyperventilation verschlimmert die Atemnot und bringt bei bestimmten Menschen Panikattacken.
Weitere Symptome sind die folgenden:
Allergische Rhinitis -Symptome
Die Symptome von allergischer Rhinitis oder Heufieber sind häufig bei Menschen mit allergischem Asthma vorhanden. Niesen, wässrige oder juckende Augen, eine flüssige oder verstopfte Nase und ein juckender oder kratziger Hals sind einige dieser Symptome. Die Kombination von allergischer Rhinitis und allergischem Asthma wird häufig als "allergische Rhinokonjunktivitis" bezeichnet und die Atemsymptome verschlimmern.
Hautausschlag
Sowohl allergische Asthma- als auch Hautausschläge sind weit verbreitete Krankheiten, die einen großen Einfluss auf die Lebensqualität einer Person haben. Trotz der Tatsache, dass allergisches Asthma das Atmungssystem hauptsächlich beeinflusst, zeigt die Forschung auf eine mögliche Verbindung zwischen allergischem Asthma und Hautausschlägen.
Die Forschung weist auf eine mögliche Verbindung zwischen allergischem Asthma und Hautausschlag hin. Es gibt viele potenzielle Gründe für diese Vereinigung, obwohl die genauen zugrunde liegenden Mechanismen noch unbekannt sind. Die gemeinsame allergische Reaktion in Haut- und Atemwegssystemen ist eine Theorie, die vorgestellt wurde. Das Immunsystem ist bei Menschen mit allergischem Asthma häufig überaktiv und erhöht ihre Empfindlichkeit gegenüber und die Reaktion auf verschiedene Allergene. Hautausschläge auf der Haut sind eine mögliche Manifestation dieser immunologischen Dysregulation.
Eine andere Theorie basiert auf der systemischen Entzündungsreaktion auf allergisches Asthma. Studien haben gezeigt, dass eine anhaltende Entzündung des Atmungssystems zu entzündlichen Reaktionen in der Haut und anderen Körpergeweben führt. Dies führt dazu, dass Hautausschläge als äußeres Zeichen der zugrunde liegenden Entzündung auftreten.
Wie unterscheiden sich die Symptome von allergischem Asthma bei Erwachsenen und Kindern?
Alle Altersgruppen sind von allergischem Asthma beeinflusst, aber es gibt Unterschiede zwischen Erwachsenen und Kindern in Bezug auf Anzeichen und klinische Manifestationen. Für eine angemessene Behandlung und Therapie ist es wichtig, diese Unterschiede zu verstehen.
Allergisches Asthma ist eine häufige Atemwegserkrankung, die Menschen jeden Alters mit einer hohen Prävalenz sowohl bei Kindern als auch bei Erwachsenen betrifft. Studien zeigen jedoch, dass der Beginn der Kindheit häufiger häufiger ist, wobei ein beträchtlicher Teil der betroffenen Personen im gesamten Erwachsenenalter weiterhin Symptome aufweist. Allergisches Asthma bei Kindern beginnt häufig vor dem sechsten Lebensjahr, während das Allergische Asthma für Erwachsene normalerweise nach dem 20. Lebensjahr beginnt.
Im Vergleich zu Kindern haben Erwachsene mit allergischem Asthma typischerweise schwerwiegendere und lang anhaltende Symptome. Sie husten oft, besonders nachts oder am Morgen. Erwachsene Patienten haben häufig in der Nähe von Brust, Keuchen und Atemnot. Diese Symptome werden häufig durch Exposition gegenüber Allergenen wie Staubmilben, Pollen, Haustier -Dander oder bestimmten Lebensmitteln aufgenommen. Bei Stress oder aufgrund von Atemwegserkrankungen könnten diese Symptome schlechter werden.
Kinder mit allergischem Asthma können sporadische und episodische Symptome erleben. Das häufigste Symptom ist das Husten, insbesondere nach dem Training oder nach bestimmten Triggern ausgesetzt. Bei Kindern mit Asthma wird keuchen-ein hohes Pfeifengeräusch während des Ausatmens-häufig zu hören. Die Verengung der Brust, eine schnelle Atmung und Probleme, die körperliche Aktivität eingehen, sind bei jüngeren Kindern möglich. Allergene, Atemwegserkrankungen, Anstrengung oder Exposition gegenüber Tabakrauch verursachen alle Symptome.
Allergisches Asthma für Erwachsene wird häufig von einer Sensibilisierung für eine breitere Vielzahl von Allergenen wie Staubmilben, Pollen, Schimmelpilzsporen, Tierdander und einige berufliche Allergene begleitet. Die Behandlung und Vermeidung bestimmter Allergene sind für die Symptomkontrolle von entscheidender Bedeutung, da die Empfindlichkeit zu schwerwiegenderen und dauerhafteren Symptomen führt.
Die häufigsten Ursachen für allergisches Asthma bei Kindern sind oft Pollen-, Tier- und Hausstaubmilben. Die Symptome bestimmter Allergien verschlechtern oder steigen auf, wenn jemand für dieses Allergen empfindlich ist. Darüber hinaus betreffen Nahrungsmittelallergene wie Erdnüsse oder Schalentiere, die allergische Reaktionen und Asthma -Symptome verursachen, häufiger Kinder als Erwachsene.
Erwachsene mit allergischem Asthma haben üblicherweise auch Rhinitis (Heufieber) und Sinusitis. Die Nasensymptome dieser Krankheiten wie nasaler Überlastung, Niesen und eine flüssige oder juckende Nase verschlimmern Asthma -Symptome. Darüber hinaus koexistieren chronische Atemwegserkrankungen wie chronisch obstruktive Lungenerkrankungen (COPD) oder Bronchiektasis mit allergischem Asthma, was zu schlechteren Symptomen und einer verminderten Lungenfunktion führt.
Bei Kindern koexistiert das Allergische Asthma häufig mit anderen Allergieerkrankungen wie allergischer Rhinitis und atopischer Dermatitis (Ekzem). Diese Krankheiten erhöhen die Wahrscheinlichkeit, Asthma zu erwerben. Um die Asthma -Symptome von Kindern richtig zu behandeln, ist es wichtig, diese Komorbiditäten anzugehen.
Inhalierte Kortikosteroide (ICs) werden häufig als Erstlinien-Therapie verwendet, um die Entzündung der Atemwege bei der pharmakologischen Behandlung von allergischem Asthma bei Erwachsenen zu verringern. Als Ergänzung zur Therapie werden Leukotrienmodifikatoren oder langwirksame Beta-Agonisten (LABA) verabreicht. Biologische Behandlungen, die spezifische Immunwege abzielen, werden in extremen Situationen berücksichtigt. Das Asthma -Management für Erwachsene umfasst wichtige Änderungen des Lebensstils wie Rauchen und Vermeidung von Allergenen.
Eine ähnliche pharmazeutische Strategie wird zur Behandlung allergischer Asthma bei Kindern angewendet wie bei Erwachsenen. Inhalierte Kortikosteroide (ICs) werden häufig empfohlen, um Symptome zu behandeln und Entzündungen zu verringern. In akuten Episoden bieten kurz wirkende Beta-Agonagenthu (SABA) Erleichterung. Die Behandlung von Symptomen bei Kindern wird durch Asthma -Aktionspläne und Bildung für Eltern und andere Betreuer stark unterstützt. Eine langfristige Kontrolle erfordert die Identifizierung und Vermeidung von Triggern, die Ausübung der hervorragenden Luftqualität in Innenräumen und die Implementierung eines effektiven Allergiemanagements.
Wie diagnostiziert allergische Asthma?
Ein gründliches Verfahren wird zur Diagnose allergischer Asthma verwendet, einschließlich einer gründlichen Überprüfung der Krankengeschichte des Patienten, der Bewertung der Symptome, der körperlichen Untersuchung, der Lungenfunktionstests, der Allergietests und bei Bedarf in Frage Tests. Eine genaue Diagnose ermöglicht es den medizinischen Fachkräften, spezifische Behandlungspläne zu erstellen, die Methoden zur Vermeidung von Allergenen, Medikamenten und Patientenerziehung, Verbesserung des Managements und der Lebensqualität von Menschen mit allergischem Asthma enthalten.
Der erste Schritt bei der Diagnose allergischer Asthma besteht darin, eine detaillierte Anamnese zu erhalten und eine gründliche Bewertung der Symptome durchzuführen. Der Arzt wird den Patienten nach seinen Symptomen wie Husten, Keuchen, Atemnot und Druck in ihrer Brust fragen. Sie werden Dinge wie Bewegung, Kaltluft, Atemwegserkrankungen und Exposition gegenüber Allergenen wie möglich oder erschwerende Probleme untersuchen. Der Arzt bewertet die täglichen Routine- und Schlafgewohnheiten des Patienten sowie die Häufigkeit, Dauer und Schwere ihrer Symptome.
Nach der Krankengeschichte des Patienten wird eine körperliche Untersuchung durchgeführt, um nach asthmatischen Symptomen oder Anzeichen zu suchen. Der Mediziner wird ein Stethoskop verwenden, um auf die Lungen des Patienten zu hören und auf abnormale Atembefundungen wie Keuchen- oder verminderte Atemgeräusche zuzuhören. Neben der Überprüfung der Nasenpassagen suchen sie nach allergischen Erkrankungen wie Ekzemen oder Rhinitis, die im Allgemeinen mit allergischem Asthma übereinstimmen.
Die Diagnose eines allergischen Asthma hängt stark von den Ergebnissen der Lungenfunktionstests ab. Diese Untersuchungen messen die Effizienz, mit der die Lungen Luft einatmen und ausatmen können sowie wie gut die Atemwege funktionieren. Die beiden am häufigsten verwendeten Tests sind die Spirometrie- und Pef -Test (Peak Expiratory Flow).
Die Spirometrie bewertet, wie viel Luft eine Person nach einem tiefen Atemzugsumwärtiges ausatmen kann. Es hilft bei der Bewertung der Lungenleistung, einschließlich Luftstrom und Volumen. Ein obstruktives Muster, ein erkennbares Muster, das Atemwegsblockade in allergischem Asthma anzeigt, kann mit Hilfe der Spirometrie gesehen werden.
Bei der PEF -Überwachung wird die schnellste Geschwindigkeit, mit der eine Person die Luft gewaltsam atmet, mit einem Handheld -Gerät gemessen, das als Spitzenstrommesser bezeichnet wird. Die regelmäßige PEF -Überwachung hilft bei der Erkennung von Schwankungen im Luftstrom und zur Bestimmung der Schwere der Asthma -Symptome.
Effektives Management von allergischem Asthma hängt davon ab, die spezifischen Allergene zu erkennen, die es verursachen. Um das Vorhandensein allergenspezifischer Antikörper zu identifizieren, werden Allergietests über Hautstichtests oder Blutuntersuchungen (spezifisches IGE) durchgeführt. Während der Hautstichtests werden kleine Mengen von Allergenen auf die Hautoberfläche aufgetragen, und anschließend wird eine allergische Reaktion sofort überwacht. Antikörper, die für Allergene spezifisch sind, werden während Blutuntersuchungen bestimmt. Diese Tests unterstützen die Schaffung spezifischer Behandlungsschemata, indem die Allergene identifiziert werden, an die eine Person überempfindlich ist.
Um die Diagnose von allergischem Asthma zu bestimmen, sind manchmal Herausforderungstests erforderlich. Diese Untersuchungen umfassen die sorgfältige Überwachung der Symptome und der Lungenfunktion des Patienten, während sie unter kontrollierten Umständen vermutete Allergene oder Auslöser aussetzen. Um eine ordnungsgemäße Diagnose zu stellen, schließen medizinische Fachkräfte weitere mögliche Ursachen für Atembeschwerden aus, wie z.
Was sind die Behandlung und Medikamente gegen allergisches Asthma?
Eine umfassende Strategie, die Vorsichtsmaßnahmen, Medikamente und Präventionstherapien umfasst, ist für die Behandlung von allergischem Asthma erforderlich. Die Reduzierung von Auslöser und Verhinderung von Asthma -Episoden hängt stark von der Patientenausbildung, der Vermeidung von Allergen und dem Umweltmanagement ab. Um die Symptome zu lindern und die Lungenfunktion zu verbessern, verschreiben Ärzte häufig Medikamente, einschließlich inhalierter Kortikosteroide, langwirksamer Beta-Agonisten, Leukotrienmodifikatoren und kurzwirksamen Beta-Agonisten. Immunmodulatoren und Kombinationsinhalatoren könnten für Menschen mit schwerem allergischem Asthma erforderlich sein.
Aufregende neue Medikamente haben das Potenzial, das Therapiefeld voranzutreiben und die Ergebnisse für Menschen mit allergischem Asthma zu verbessern. Beispiele sind Bronchial -Thermoplastik und biologische Wirkstoffe. Um einen maßgeschneiderten Behandlungsplan zu erstellen, der ihre Symptome effizient behandelt und ihre Lebensqualität verbessert, müssen die Patienten eng mit medizinischen Fachleuten zusammenarbeiten.
Die Vermeidung von Triggern ist die erste Schutzlinie zur Behandlung von Allergie -Asthma. Die Menschen sollten ihre einzigartigen Allergene identifizieren und Vorsichtsmaßnahmen treffen, um die Exposition zu verringern. Dies beinhaltet die Vermeidung von Umweltauslösern wie Pollen und Umweltverschmutzung sowie die Aufrechterhaltung sauberer, schimmel- und staubmischfreier, tierfreier Innenseite.
Das Einsetzen von Umweltkontrollen kann die Exposition gegenüber Allergenen weiter verringern. Dies beinhaltet die Verwendung von HEPA-Filtern (hoher Effizienz-Partikelluft), die Verwendung von Allergenresistenten für Matratzen und Kissen, häufige Waschungen für heißes Wasser und die Aufrechterhaltung niedriger Luftfeuchtigkeit.
1. Inhalierte Kortikosteroide
Inhalierte Kortikosteroide (ICs) sind die wirksamsten Medikamente gegen allergisches Asthma. Inhalierte Kortikosteroide erfüllen diese Funktion hauptsächlich durch Rekrutierung der Enzymhistondeacetylase 2 (HDAC2), um die Histonacetylierung umzukehren, die eine Reihe aktiver Entzündungsgene ausschaltet.
Mit Hilfe der Reduzierung der entzündlichen Atemwegsreaktion lindern ICs Asthma -Symptome und verringern die Hyperresponsivität der Atemwege. ICs sind jetzt die Erstbehandlungsoption zur Behandlung von Asthma-Symptomen und zur Vermeidung von Verschlechterungen für alle Patienten mit chronischem Asthma. Inhalierte langwirksame 2-Agonisten werden häufig zusätzlich zu ICs verabreicht, um die Asthmakontrolle weiter zu verbessern, was die Compliance erhöht und Asthma bei niedrigeren Dosierungen von Kortikosteroiden in COPD verwaltet. Kortikosteroidwirkung.
Auf zellulärer Ebene verringern inhalierte Kortikosteroide die Menge an Entzündungszellen wie Eosinophilen, T -Lymphozyten, Mastzellen und dendritischen Zellen in asthmatischen Atemwege. Diese Auswirkungen von Kortikosteroiden werden durch Verringerung der Schaffung chemotaktischer Mediatoren und Adhäsionsmoleküle sowie durch Verhinderung von entzündlichen Zellen wie Eosinophilen, T-Lymphozyten und Mastzellen hervorgerufen, die in den Atemwege überleben.
Da Kortikosteroide und inhalierte Beta-2-Agonisten routinemäßig zur Behandlung von Asthma verwendet werden, ist nun bekannt, dass diese beiden Gruppen von Medikamenten signifikante molekulare Wechselwirkungen aufweisen. Die Expression von Zelloberflächenrezeptoren wird durch Kortikosteroide aufgrund eines Anstiegs der Gen -Transkription von Beta -2 -Rezeptoren angehoben.
Aufgrund ihrer schlechten Reaktion auf Kortikosteroide benötigen Menschen mit schwerem Asthma eine hohe Medikamente, und eine kleine Anzahl von ihnen entwickelt einen Gesamtwiderstand. Die Mehrheit der COPD -Patienten zeigt eine Kortikosteroidresistenz. Raucher mit Asthma sind im Allgemeinen kortikosteroidresistenter und benötigen höhere Kortikosteroid -Dosierungen, um ihr Asthma zu kontrollieren.
2. Immunmodulatoren
Zahlreiche verschiedene Zellen, Mediatoren und Zytokine sind an der Pathophysiologie von Asthma beteiligt. Es ist auch klar, dass bestimmte Moleküle oder Wege bei einigen Patienten eine größere Rolle spielen als an anderen. Daher ist es schwierig, eine universelle Therapie zu finden, die für alle Personen klinisch vorteilhaft wäre.
Immunmodulatoren spielen eine wichtige Rolle bei der Behandlung von allergischem Asthma. Immunmodulatoren sind Arzneimittel, die bei der Kontrolle und Modifizierung der Reaktion des Immunsystems helfen. Immunmodulatoren werden verwendet, um die erhöhte Immunreaktion auf Allergene im Rahmen von allergischem Asthma zu kontrollieren, wodurch die Entzündung und die Hyperresponsivität von Atemwege gesenkt werden.
Monoklonale Antikörper sind eine neuere Familie von Immunmodulatoren, die auf bestimmte Immunantwort-bezogene Komponenten abzielen. Omalizumab und Dupilumab sind Beispiele für monoklonale Antikörper, die zur Behandlung von allergischem Asthma eingesetzt werden. Immunglobulin E (IGE), ein Faktor bei allergischen Reaktionen, wird durch Omalizumab gehemmt. Dupilumab zielt auf Interleukin-4 (IL-4) und Interleukin-13 (IL-13) ab, die an der allergischen Entzündungsreaktion beteiligt sind.
Je nachdem, wie schwer das Asthma ist und wie der Patient auf die Behandlung reagiert, werden diese Immunmodulatoren einzeln oder in Kombination verwendet. Sie benötigen regelmäßige Änderungen und werden häufig von Angehörigen der Gesundheitsberufe auf der Grundlage der besonderen Anforderungen des Patienten angegeben.
Es ist von Bedeutung zu erinnern, dass der Einsatz von Immunmodulatoren von einem medizinischen Experten überwacht werden muss, der bei der Behandlung von allergischem Asthma qualifiziert ist. Sie bestimmen das Ausmaß von Asthma, bewerten die Vorteile und potenziellen Nachteile jedes Arzneimittels und verändern die Behandlungsstrategie bei Bedarf.
3. Leukotrienmodifikatoren
Leukotrienmodifikatoren sind eine Familie von Medikamenten zur Behandlung von Allergie -Asthma. Sie funktionieren, indem sie sich auf Leukotrien konzentrieren, die die Immunzellen des Körpers als Reaktion auf eine allergische Reaktion freisetzen. Leukotriene erzeugen Entzündungen, Bronchokonstriktion (Verengung der Atemwege) und Schleimbildung in der Lunge, die zu Asthma -Symptomen führen.
Es gibt zwei Arten von Leukotrienmodifikatoren, die bei der Behandlung von allergischem Asthma üblicherweise verwendet werden: Leukotrienrezeptorantagonisten (LTRAS) und 5-Lipoxygenase-Inhibitoren.
Leukotrienerezeptorantagonisten (LTRAS): Diese Medikamente binden an die Rezeptoren, an denen Leukotrien typischerweise angeschlossen wären, was die Wirkung von Leukotrien blockiert. LTRAs tun dies, indem sie die Entwicklung von Schleim, Entzündung und glatter Muskelkontraktion durch Leukotriene in den Atemwege verhindern. Beispiele für LTRAS sind Montelukast, Zafirlukast und Pranlukast.
5-Lipoxygenase-Inhibitoren: Diese Arzneimittel blockieren die Wirkung des Leukotrien-produzierenden Enzyms 5-Lipoxygenase. 5-Lipoxygenase-Inhibitoren arbeiten, indem sie dieses Enzym hemmt, das die gesamte Generation von Leukotrienen senkt und Entzündungs- und Asthma-Symptome senkt.
Leukotrienmodifikatoren werden häufig in Verbindung mit inhalierten Corticosteroiden (ICs) verwendet. Sie sind besonders hilfreich für Menschen mit allergischem Asthma, deren Symptome nur mit ICs mit ICs schwer zu bewältigen sind. Leukotrienmodifikatoren helfen dabei, das Asthma -Management zu verbessern, die Häufigkeit und Intensität von Asthmaangriffen zu senken und die Anforderungen an Notfalldrogen zu senken.
4. Kombinationsinhalatoren
Das langfristige Management von Asthma-Symptomen wird mit Hilfe von Kombinations-Asthma-Inhalatoren behandelt. Sie mischen einen Kortikosteroid und einen langwirksamen Beta-Agonist (LABA), bei dem es sich um zwei getrennte inhalierte Medikamente handelt. Labas sind Bronchodilatatoren, die überlastete Atemwege erweitern und öffnen, um den freien Luftstrom zu ermöglichen, während Kortikosteroide die Entzündung verringern. Diese Medikamente arbeiten besser zusammen, um die Hyperresponsivität von Atemwege zu reduzieren und Asthmaangriffe zu verhindern.
LABA funktioniert, indem die glatten Muskeln, die die Atemwege umgeben, die Atemwege öffnen und den Luftstrom verbessern. Keuchen und Atemnot werden infolgedessen reduziert. Formoterol und Salmeterol sind zwei häufig verwendete Labas.
Der ICS -Inhaltsstoff des Kombinationsinhalators hilft bei der Verringerung der Atemwege -Entzündung, was einen signifikanten Beitrag zum allergischen Asthma darstellt. Um die Schwellung und die Schleimproduktion zu verringern, hemmt sie die Entzündungsreaktion in den Atemwege. ICSS verbessern das Gesamt -Asthma -Management durch Reduzierung der Entzündung, was dazu beiträgt, Asthma -Episoden zu verhindern. Fluticason, Budesonid und Beclomethason sind ICS, die häufig verwendet werden.
Kombinationsinhalatoren erleichtern das Management von Asthma, indem die Anzahl der Inhalatoren minimiert, die ein Patient verwenden muss. Diese Bequemlichkeit verbessert die Einhaltung der Medikamente und senkt die Möglichkeit der Verabreichung von Medikamentenproblemen.
Im Vergleich zur Verwendung einer LABA oder einer ICS allein bietet die Kombinationsbehandlung eine effektivere Behandlung von Asthma -Symptomen. Es behandelt erfolgreich die zugrunde liegende Entzündung sowie die Anzeichen und Symptome der Bronchokonstriktion, was zu einer besseren Asthmakontrolle und einem geringeren Risiko für Flare-ups führt.
Im Vergleich zur Verwendung eines ICS -Inhalators allein ermöglichen Kombinationsinhalatoren die Verwendung niedrigerer ICS -Dosen. Mit der Einbeziehung einer LABA ist es möglich, niedrigere Kortikosteroid -Dosen zu verwenden und gleichzeitig die Entzündung effektiv zu kontrollieren, wodurch das Risiko von nachteiligen Auswirkungen senkt, die durch die Verwendung größerer Steroiddosen aufgetreten sind.
5. Langwirksame Bronchodilatoren
Langwirksame Bronchodilatoren (LABAS) spielen eine entscheidende Rolle bei der Behandlung von allergischem Asthma. Labas produzieren durchschnittlich bis zu 12 Stunden lang anhaltende Bronchodilatation. Sie verringern die Symptome, einschließlich Keuchen, Atemnot und Husten, indem sie die Atemwege offen halten.
In einem Asthma -Controller -Regime werden Labas häufig zusätzlich zu ICS -Medikamenten verabreicht. Um Asthma besser zu bewältigen, hilft diese Kombination von Medikamenten, sowohl Bronchokonstriktion als auch Atemwegentzündung zu reduzieren.
Übung C verursacht Bronchokonstriktion bei Menschen mit allergischem Asthma. Vor der körperlichen Aktivität werden Labas verwendet, um die Symptome zu verringern oder zu stoppen, die mit Bewegung einhergehen.
Es ist wichtig, sich daran zu erinnern, dass Labas niemals allein verabreicht werden darf. Weil es das Risiko schwerer Asthma -Verschlechterungen erhöht. Im Gegensatz dazu muss Labas immer mit ICs kombiniert werden. Die enge Zusammenarbeit mit einem medizinischen Fachmann ist unerlässlich, um einen wirksamen Behandlungsplan für allergisches Asthma zu entwickeln, der die Verwendung von Labas beinhaltet, die auf den Symptomen des Patienten, der Schwere ihres Asthma und anderer Variablen basieren.
6. Kurzwirkende Bronchodilatoren
Kurzwirkende Bronchodilatoren arbeiten hauptsächlich, indem sie die glatten Muskeln rund um die Atemwege entspannen. Sie üben ihre Wirkung auf die adrenergen Rezeptoren der Bronchialmuskulatur Beta-2 aus und verursachen infolgedessen Entspannung und Bronchodilatation. Dies verbessert den Luftstrom und verringert asthmatische Symptome.
Während der akuten Episoden der Bronchokonstriktion bieten kurz wirkende Bronchodilatatoren eine schnelle Erleichterung, öffnen die Atemwege und ermöglichen die Rückkehr der normalen Atmung. Sie wirken sich schnell in Wirkung - oft in wenigen Minuten - und ihre Auswirkungen bleiben mehrere Stunden lang bestehen.
Bei der Behandlung akuter Asthma-Symptome werden kurz wirkende Bronchodilatatoren als erste Verteidigungslinie empfohlen. Sie werden häufig für gelegentliche Verwendung zur Behandlung von sporadischem oder mildem Asthma verschrieben. Wenn sich Symptome auftreten oder auf Auslöser wie Allergenexposition, durch Training induzierte Bronchokonstriktion oder Atemwegsinfektionen empfehlen, werden Patienten empfohlen, sie bei Bedarf zu verwenden.
Kurzwirkende Bronchodilatoren sind oft ein entscheidender Bestandteil einer besonderen Asthmabehandlung. Diese Strategien werden in Verbindung mit Angehörigen der Gesundheitsberufe entwickelt, um Menschen zu helfen, ihre Asthma -Symptome zu verwalten und ihre Arzneimittelschemata gemäß ihren spezifischen Bedürfnissen zu verändern. In Aktionsplänen zur Behandlung akuter Symptome werden kurz wirkende Bronchodilatatoren häufig als erste Therapielinie vorgeschlagen.
Kann die Behandlung von Allergien zur Behandlung allergischer Asthma eingesetzt werden?
Ja, allergisches Asthma wird unter Verwendung der gleichen Methoden zur Behandlung von Allergien behandelt. Die Hauptziele bei der Behandlung von allergischem Asthma sind Symptomemanagement und Kontrolle, die Häufigkeit und Intensität von Asthmaangriffen sowie die Verbesserung der allgemeinen Lebensqualität für diejenigen, die diesen Zustand haben. Die Behandlungsstrategie kombiniert häufig Medizin und Methoden zur Vermeidung von Allergenen. Hier sind einige typische asthmatische Allergienbehandlungen:
Inhalierte Kortikosteroide (ICs) sind die wirksamsten Medikamente gegen allergisches Asthma. Inhalierte Kortikosteroide erfüllen diese Funktion hauptsächlich durch Rekrutierung der Enzymhistondeacetylase 2 (HDAC2), um die Histonacetylierung umzukehren, die eine Reihe aktiver Entzündungsgene ausschaltet.
Mit Hilfe der Reduzierung der entzündlichen Atemwegsreaktion lindern ICs Asthma-Symptome und verringern die Hyperresponsivität der Atemwege. ICS sind nun die Erstbehandlungsoption für die Behandlung von Asthma-Symptomen und die Vermeidung von Exazerbationen für alle Patienten mit chronischem Asthma. Inhalierte langwirksame 2-Agonisten werden häufig zusätzlich zu ICs verabreicht, um die Asthmakontrolle weiter zu verbessern, was die Compliance erhöht und Asthma bei niedrigeren Dosierungen von Kortikosteroiden in COPD verwaltet. Kortikosteroidwirkung.
Immunmodulatoren spielen eine wichtige Rolle bei der Behandlung von allergischem Asthma. Immunmodulatoren sind Arzneimittel, die bei der Kontrolle und Modifizierung der Reaktion des Immunsystems helfen. Immunmodulatoren werden verwendet, um die erhöhte Immunreaktion auf Allergene im Rahmen von allergischem Asthma zu kontrollieren, wodurch die Entzündung und die Hyperresponsivität von Atemwege gesenkt werden.
Monoklonale Antikörper sind eine neuere Familie von Immunmodulatoren, die auf bestimmte Immunantwort-bezogene Komponenten abzielen. Omalizumab und Dupilumab sind Beispiele für monoklonale Antikörper, die zur Behandlung von allergischem Asthma eingesetzt werden. Immunglobulin E (IGE), ein Faktor bei allergischen Reaktionen, wird durch Omalizumab gehemmt. Dupilumab zielt auf Interleukin-4 (IL-4) und Interleukin-13 (IL-13) ab, die an der allergischen Entzündungsreaktion beteiligt sind.
Das langfristige Management von Asthma-Symptomen wird mit Hilfe von Kombinations-Asthma-Inhalatoren behandelt. Sie mischen einen Kortikosteroid und einen langwirksamen Beta-Agonist (LABA), bei dem es sich um zwei getrennte inhalierte Medikamente handelt. Labas sind Bronchodilatatoren, die überlastete Atemwege erweitern und öffnen, um den freien Luftstrom zu ermöglichen, während Kortikosteroide die Entzündung verringern. Diese Medikamente arbeiten besser zusammen, um die Hyperresponsivität von Atemwege zu reduzieren und Asthmaangriffe zu verhindern.
LABA funktioniert, indem die glatten Muskeln, die die Atemwege umgeben, die Atemwege öffnen und den Luftstrom verbessern. Keuchen und Atemnot werden infolgedessen reduziert. Formoterol und Salmeterol sind zwei häufig verwendete Labas.
Langwirksame Bronchodilatoren (LABAS) spielen eine entscheidende Rolle bei der Behandlung von allergischem Asthma. Labas produzieren durchschnittlich bis zu 12 Stunden lang anhaltende Bronchodilatation. Sie verringern die Symptome, einschließlich Keuchen, Atemnot und Husten, indem sie die Atemwege offen halten.
In einem Asthma -Controller -Regime werden Labas häufig zusätzlich zu ICS -Medikamenten verabreicht. Um Asthma besser zu bewältigen, hilft diese Kombination von Medikamenten, sowohl Bronchokonstriktion als auch Atemwegentzündung zu reduzieren.
Kurzwirkende Bronchodilatoren arbeiten hauptsächlich, indem sie die glatten Muskeln rund um die Atemwege entspannen. Sie üben ihre Wirkung auf die adrenergen Rezeptoren der Bronchialmuskulatur Beta-2 aus und verursachen infolgedessen Entspannung und Bronchodilatation. Dies verbessert den Luftstrom und verringert asthmatische Symptome.
Während der akuten Episoden der Bronchokonstriktion bieten kurz wirkende Bronchodilatatoren eine schnelle Erleichterung, öffnen die Atemwege und ermöglichen die Rückkehr der normalen Atmung. Sie wirken sich schnell in Wirkung - oft in wenigen Minuten - und ihre Auswirkungen bleiben mehrere Stunden lang bestehen.
Sind die Medikamente gegen allergisches Asthma in einer Online -Apotheke verfügbar?
Ja, Allergie -Medikamente sind in Online -Apotheken häufig erhältlich. Online-Apotheken bieten eine breite Palette von Medikamenten, darunter rezeptfreie (OTC) und verschreibungspflichtige Allergie-Medikamente. Diese Online -Plattformen bieten eine bequeme Möglichkeit, Medikamente zu kaufen, ohne eine physische Apotheke besuchen zu müssen.
Es ist auch erwähnenswert, dass die Verfügbarkeit spezifischer Allergie -Medikamente je nach Standort und Vorschriften für den Verkauf und die Verteilung von Medikamenten im Land oder in der Region variiert. Wenden Sie sich immer an einen medizinischen Fachmann oder einen Apotheker, um festzustellen, welche Allergiemedikamente für Sie geeignet sind und ob es online gekauft werden kann.
Wie können Sie allergisches Asthma umgehen?
Nachfolgend sind die Methoden zur Verwaltung allergischer Asthma aufgeführt.
- Verhütung
Eine umfassende Strategie, die Vorsichtsmaßnahmen, Medikamente und Präventionstherapien umfasst, ist für die Behandlung von allergischem Asthma erforderlich.
- Auslöser vermeiden
Die Reduzierung von Auslöser und Verhinderung von Asthma -Episoden hängt stark von der Patientenausbildung, der Vermeidung von Allergen und dem Umweltmanagement ab. Die Vermeidung von Triggern ist die erste Schutzlinie zur Behandlung von Allergie -Asthma. Die Menschen sollten ihre einzigartigen Allergene identifizieren und Vorsichtsmaßnahmen treffen, um die Exposition zu verringern. Dies beinhaltet die Vermeidung von Umweltauslösern wie Pollen und Umweltverschmutzung sowie die Aufrechterhaltung sauberer, schimmel- und staubmischfreier, tierfreier Innenseite.
- Medikamente
Um die Symptome zu lindern und die Lungenfunktion zu verbessern, verschreiben Ärzte häufig Medikamente, einschließlich inhalierter Kortikosteroide, langwirksamer Beta-Agonisten, Leukotrienmodifikatoren und kurzwirksamen Beta-Agonisten. Immunmodulatoren und Kombinationsinhalatoren könnten für Menschen mit schwerem allergischem Asthma erforderlich sein.
Ist allergisches Asthma gefährlich?
Ja, allergisches Asthma ist eine schwerwiegende Erkrankung, und wenn es nicht ordnungsgemäß verwaltet wird, ist es möglicherweise gefährlich. Die Schwere des allergischen Asthma variiert von Person zu Person.
Obwohl einige Menschen nur mäßige Symptome haben, die mit Medikamenten behandelt werden, können andere schwerere Episoden aufweisen, die häufiger auftreten. Ein schwerer Asthmaanfall kann tödlich sein und eine schnelle medizinische Versorgung erfordern









 Bewertet mit 26,523+ Bewertungen ausgezeichnet
Bewertet mit 26,523+ Bewertungen ausgezeichnet