
 Instagram
Instagram
Related products
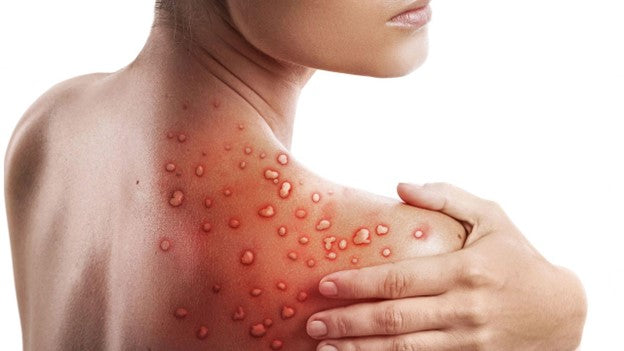
MonkeyPox Pictures: À quoi ressemble vraiment MPOX?
Related products
À quoi ressemble vraiment Monkeypox
Cet article offre un résumé concis de Monkeypox, y compris des détails sur les souches virales, les méthodes de transmission, les symptômes cliniques et les options de traitement. Cette étude met en évidence la nature infectieuse du virus, les défis associés à sa détection et la nécessité de la vaccination dans l'arrêt de sa transmission.

MPOX est une maladie zoonotique. Cela implique la possibilité de transmission entre les personnes et les animaux dans les deux sens. Il a le potentiel de transmettre d'une personne à une autre. Le virus MPOX est la cause sous-jacente de MPOX. Le virus appartient au genre orthopoxvirus, qui comprend le virus de la variole. La condition a été détectée pour la première fois par des scientifiques en 1958. Deux épidémies ont été détectées dans la population de singes de l'étude. La maladie est nommée Monkeypox pour cette raison. La première occurrence documentée de MPOX chez l'homme a eu lieu en République démocratique du Congo en 1970.
Types de virus
Le virus Monkeypox est classé en deux groupes distincts: le clade I et le clade II.
- Le clade I entraîne un taux de mortalité plus élevé et une incidence plus élevée de maladies graves. Certaines épidémies ont provoqué des taux de mortalité allant jusqu'à 10% chez les patients, mais des épidémies plus récentes ont montré des taux de décès réduits. Clade I a ses origines en Afrique centrale.
- La variante du clade II de la pandémie a émergé et a commencé à se propager en 2022. Les infections causées par le clade II MPOX sont moins dangereuses. Le taux de survie dépasse 99,9% pour la majorité des individus. Le clade II est originaire d'Afrique de l'Ouest.

Les deux types de virus propagé à travers:
- Engagement direct ou étroit avec une personne qui souffre d'un trouble de l'identité dissociative
- Contact physique avec des objets qui ont été entachés
Comment attraper MPOX?
Le virus infecte un individu par plusieurs moyens. La transmission de personne à personne se produit lorsqu'un individu entre en contact avec les plaies, les croûtes, les gouttelettes respiratoires d'une personne infectée. Cela se produit souvent via un contact intime tel que les baisers, les blouses ou la participation à l'activité sexuelle. Actuellement, il existe une incertitude quant à la transmission potentielle du virus via des sécrétions vaginales ou du sperme. Une étude en cours est en cours pour étudier cette question. La transmission animale à humaine se produit par contact direct entre un animal et une personne, comme lorsqu'un animal mord ou raye une personne, ou lorsqu'un humain entre en contact intime avec le sang, les fluides corporels ou les lésions de varicelle d'un animal infecté . De plus, MPOX est transmis par contact avec des articles récemment contaminés, y compris en tant que vêtements, literie et autres draps utilisés par des individus ou des animaux infectés.

Symptômes MPOX
Un commun symptôme de mpox est l'apparence d'une éruption cutanée sur diverses parties du corps telles que les mains, les pieds, la poitrine, le visage, la bouche ou autour de la zone génitale, y compris le pénis, les testicules, les lèvres, le vagin et l'anus. La période d'incubation varie de 3 à 17 jours. Au cours de cette période, un individu éprouve un état de bonne santé et ne montre aucun signe de maux. À la suite d'une série de phases, qui incluent la formation de croûtes, l'éruption cutanée finira par récupérer. L'éruption cutanée se présente d'abord sous forme de papules ou de vésicules, et elle est douloureuse ou prurit.
Combien de temps durent les symptômes MPOX?
Les symptômes des oreillons apparaissent généralement 21 jours après avoir été exposé au virus. Si l'on présente des symptômes pseudo-grippaux, il est tout à fait probable qu'une éruption cutanée apparaîtra dans un à quatre jours. Recherchez un médecin à un médecin si l'on présente des symptômes, comme une éruption cutanée.
Un individu infecté par MPOX transmet le virus à d'autres à partir de l'apparition des symptômes jusqu'à ce que l'éruption ait complètement guéri et qu'une nouvelle couche de peau se soit développée.
Une étude récente suggère que certaines personnes transmettent le virus MPOX à d'autres pendant une période pouvant aller jusqu'à quatre jours avant le début de tout symptôme. Le nombre exact d'individus touchés par cette pandémie mondiale continue, qui a commencé en 2022, est incertaine. Actuellement, il n'y a aucune preuve suggérant que les individus asymptomatiques ont transmis le virus à d'autres. Le CDC surveillera soigneusement les dernières mises à jour sur la propagation de MPOX.
Monkeypox Pictures: 5 étapes
Le virus MPOX appartient à la famille des orthopoxvirus. Bien que le virus de la variole conduit à la fois à des oreillons et à la variole, les oreillons sont souvent moins graves et entraînent rarement la mort. La variole et le MPOX ne sont pas associées à la varicelle, car la varicelle est causée par le virus varicelle-zona. Les maladies induites par le poxvirus se manifestent comme des éruptions cutanées, des nodules ou des lésions.

Au fur et à mesure que MPOX progresse chez un individu, les lésions ont le potentiel de subir des modifications ou de se développer davantage. Un individu connaîtra la progression des plaies via cinq phases distinctes.
Étape 1: Macoules
Les macules, qui sont des zones de peau plates et décolorées, servent la première indication d'une infection MPOX. Parfois, une éruption sur la muqueuse humide de la bouche connue sous le nom d'éanthemne ou d'éanthème se produit tôt. Une macule se produit tous les deux jours.
Étape 2: papules
Par la suite, les macules agrandiront et passeront progressivement en papules. Cette étape dure une durée de deux jours.
Étape 3: vésicules
Une fois que les lésions ont progressé au stade de la papule, elles seront remplies d'un liquide transparent. Cela suggère la présence de vésicules dans les lésions MPOX. À ce stade, ces lésions ressemblent à des cloques. Les lésions persistent au stade vésiculaire pendant un maximum de deux jours.
Étape 4: Pustules
Une fois que le liquide clair dans les vésicules devient nuageux, cela indique que les lésions ont progressé vers le stade pustuulaire. Les pustules ont une forme sphérique caractéristique et ont une texture rigide lorsqu'ils sont touchés. En temps voulu, ces pustules subiront une ombilication, un état dans lequel le centre en forme de dôme des lésions coule. La durée de cette phase varie de cinq à sept jours jusqu'à ce que les lésions commencent à former des croûtes.
Étape 5: croûtes
Les blessures deviendront finalement des croûtes. La présence de rayures dure une durée d'au moins 14 jours ou plus avant de disparaître complètement. Les manifestations possibles incluent la présence de petites dépressions ou un changement persistant de la couleur de la peau.
Une fois que la gale s'est complètement détachée, l'individu est jugé non infectieux.
MPOX (Monkeypox) vs boutons ou autres bosses
Le diagnostic avec précision du MPOX est problématique, car cela dépend du développement des plaies tout au long de la maladie. Les autres troubles ou maladies qui présentent des caractéristiques comparables comprennent:
- Les affections cutanées courantes comprennent des cloques ou des boutons, des allergies induites par les médicaments, des infections cutanées bactériennes, de la rougeole, de la variole, de la gale, de la syphilis et de l'herpès.
- Un médecin diagnostiqué à la personne atteinte de MPOX en utilisant des tests de réaction en chaîne en chaîne et polymérase (PCR).
Une recherche récente publiée dans la revue BMJ a révélé que plus de la moitié des 197 volontaires, qui ont tous été testés positifs pour MPOX, ont d'abord signalé des lésions de la peau ou de la muqueuse comme premier symptôme. Alternativement, d'autres patients ont développé des symptômes systémiques, tels que la fièvre, à un stade ultérieur. Les chercheurs ont souligné la «tendance» des lésions à se produire dans les régions anales et vaginales, ainsi que dans et autour des lèvres et du cou. De plus, plusieurs individus avaient des lésions isolées qui sont restées stationnaires.
Les chercheurs ont postulé que ces altérations sont attribuées à une éruption dermatologique, qui sert de première indication d'invasion virale dans l'organisme. La transmission de la maladie se produit via l'activité sexuelle. Une recherche récente a lié la majorité des infections pendant la pandémie à l'activité sexuelle entre les hommes.
Diagnostic
Le diagnostic de MPOX est difficile en raison de sa capacité à imiter d'autres maladies ou troubles. Il est crucial de différencier MPOX des autres maladies sexuellement transmissibles, gale, herpès, rougeole, infections cutanées bactériennes, varicelle et allergies liées aux médicaments. Une personne atteinte de MPOX a potentiellement une infection par l'herpès ou une autre maladie sexuellement transmissible (MST). D'un autre côté, un jeune qui montre des signes de varicelle est par la suite obtient MPOX. Les tests sont essentiels pour fournir un traitement rapide aux patients et pour arrêter la progression de la maladie.
Le test de laboratoire recommandé pour le Identification de l'ADN viral dans MPOX est le test de réaction en chaîne par polymérase (PCR). Des échantillons de diagnostic optimaux sont obtenus en appliquant une pression pour extraire le liquide, les croûtes ou la peau de l'éruption. S'il n'y a pas de lésions cutanées, des écouvillons de l'oropharynx, de la région anale ou de la zone rectale sont utilisés à des fins de test. Il n'est pas conseillé de faire des tests sanguins. Les techniques de détection d'anticorps ne sont pas efficaces pour différencier les divers orthopoxvirus.
Vérifier Kit de test Monkeypox de Welzo C'est un test d'écouvillon à domicile qui contribue à la détection du virus.
Traitement et vaccination
Le primaire Objectifs du traitement de MPOX doivent contrôler efficacement l'éruption cutanée, atténuer l'inconfort et atténuer le risque de séquelles. Un traitement en temps opportun et proactif est crucial afin de traiter efficacement les symptômes et de prévenir la progression de la condition.
La réception d'une vaccination pour MPOX empêche efficacement la maladie. L'administration de la vaccination devrait se produire dans un délai de 4 jours après l'exposition à un individu qui a été testé positif pour MPX (ou dans un maximum de 14 jours s'il n'y a pas de symptômes visibles).
Les individus ayant une sensibilité accrue envisagent de recevoir une vaccination pour réduire les chances de contracter MPOX, en particulier au milieu d'une épidémie.

Professionnels de la santé qui peuvent avoir une interaction directe
Les personnes qui se livrent à une activité sexuelle avec plusieurs partenaires, à savoir les hommes qui ont des relations sexuelles avec d'autres hommes, ainsi que les personnes qui travaillent dans l'industrie du sexe. Les personnes affligées de MPOX doivent obtenir des soins médicaux dans un environnement isolé, à l'exception des autres. Alors que Tecovirimat, conçu à l'origine pour lutter contre la variole, a été utilisé comme traitement antiviral pour MPOX, davantage de recherches sont en cours dans ce domaine. Des détails supplémentaires sur la vaccination MPOX et le traitement de cas sont accessibles.
Les gens demandent également
Monkeypox est-il fatal?
Oui, Monkeypox est mortel dans les cas rares et plus graves. Le taux de mortalité varie de 1 à 10% sur la base de la souche causale du virus Monkeypox et de l'état immunitaire de l'individu affecté. Les soins médicaux et le traitement en temps opportun réduisent considérablement la mortalité chez les individus infectés par le virus Monkeypox.
Est-il possible d'obtenir plus d'une fois Monkeypox?
Les cas de réinfection avec Monkeypox sont rares mais là. Il est possible et susceptible de contracter le virus plus d'une fois chez les personnes ayant un statut immunitaire médiocre ou une réponse plus faible du système immunitaire à l'infection initiale.
Comment puis-je éviter l'infection à Monkeypox?
Il est important de pratiquer une bonne hygiène pour éviter l'infection à Monkeypox. Lavage des mains régulière avec de l'eau propre et du savon sur la masse, évitez de prendre des animaux malades et de ne pas toucher leurs liquides corporels. De plus, vérifiez le statut immunitaire et se vaccdez contre le virus avant de se rendre dans des zones avec des cas de Monkeypox. Les individus sont recommandés pour se faire vérifier immédiatement par un professionnel de la santé si elle soupçonnait une infection de Monkeypox par ses symptômes.
Conclusion
En fin de compte, Monkeypox continue d'être une maladie zoonotique mortelle capable d'infecter les gens et de provoquer une maladie grave et peut-être mortelle. Bien que nous ayons progressé dans la compréhension des nombreuses souches du virus, la façon dont elle se propage et les symptômes qu'il provoque, le diagnostiquer et le contrôler présentent toujours des difficultés importantes. Pour minimiser l'impact des épidémies de Monkeypox, il est crucial de mettre en œuvre de vastes campagnes de santé publique, une surveillance rigoureuse et des recherches en cours. L'immunisation est une tactique cruciale pour arrêter la transmission des maladies, en particulier dans les groupes qui sont très sensibles à l'infection. Pour atténuer le risque de Monkeypox et protéger la santé publique mondiale, il est important d'être éduqué et vigilant.






 Évalué Excellent par 26,523+ avis
Évalué Excellent par 26,523+ avis