
 Instagram
Instagram
Related products
Asthma-Copd-Überlappung: Definitionen, Symptome, Ursachen, Diagnose und Behandlung

Related products
Asthma-COPD-Überlappungsübersicht
Seit vielen Jahren wurden Asthma und chronisch obstruktive Lungenerkrankungen (COPD) als unterschiedliche Störungen mit spezifischen Symptomen, Ursachen und Behandlungsstrategien wahrgenommen. Jüngste Studien fordern diese traditionelle Dichotomie jedoch durch die Entdeckung von Überschneidungen zwischen den beiden Bedingungen in Frage - einem Interesse an wissenschaftlichen Forschung, das zur Entstehung eines neuen Begriffs geführt hat: Asthma -Copd -Überlappung.
Asthma COPD Overlap (ACO), auch als ACOS- oder Asthma-Überlappungssyndrom bezeichnet, ist durch anhaltende Luftstrombeschränkung gekennzeichnet, wobei mehrere Merkmale, die normalerweise mit Asthma und COPD assoziiert sind, normalerweise assoziiert sind. Diejenigen, die diagnostiziert wurden, stehen häufig zu erheblicheren gesundheitlichen Komplikationen als diejenigen, die allein unter einer Erkrankung leiden, wodurch ihr Verständnis für eine effektive Patientenversorgung von entscheidender Bedeutung ist.
In diesem Artikel werden ACO -Definitionen und potenzielle Symptome untersucht, auf die Patienten möglicherweise auftreten. Wir werden uns mit wahrscheinlichen ursächlichen Faktoren befassen, die zu seinem Auftreten beitragen, bevor wir zu diagnostischen Praktiken, die Kliniker einsetzen überlappte Fälle. Anschließend werden wir vorhandene Behandlungsansätze bewerten, die auf diese speziellen medizinischen Situationen gerichtet sind, die sich an der Verbindung zwischen zwei historisch getrennten, aber häufig koexistierenden Atemwegserkrankungen entfalten.
Was ist Asthma-Copd-Überlappung?
TDer Begriff "Asthma-Copd-Überlappung" bezieht sich auf den klinischen Zustand, der Merkmale aus Asthma und chronisch obstruktiver Lungenerkrankung (COPD) darstellt. Es ist ein komplexes Syndrom, das eine anhaltende Luftstromobstruktion aufweist, die nicht vollständig reversibel ist.
Patienten mit ACO sind signifikant schlechtere Atemsymptome und gesundheitsbezogene Lebensqualität ausgesetzt als diejenigen, die nur mit COPD oder Asthma leben, wodurch die Notwendigkeit wirksamer therapeutischer Strategien betont, die auf diese spezifische Überlappung zugeschnitten sind.
Die ICD-10 der Weltgesundheitsorganisation charakterisiert beide unter der Kategorie der chronisch obstruktiven Lungenerkrankung, unterscheidet sie jedoch anhand signifikanter Unterschiede. Obwohl ihre primäre Differenzierung aufgrund der überlappenden gemeinsamen Merkmale medizinisch unklar bleibt, wie z. B. progressive Lungenerkrankungen, die Schwierigkeiten beim Atmen verursachen. Hier ist es wichtig, individuell zu verstehen, was Asthma und COPD ausmacht:
Asthma: ist eine entzündliche Erkrankung, die häufig in der Kindheit diagnostiziert wird und die Airways episodisch verengt. Mit anderen Worten, Individuen erleben Perioden relativer Normalität, die durch Atemnot unterbrochen werden, die durch entzündungsbedingte Kontraktion (Spasmus) in Bronchialmuskeln, die die Atemwegspassagen der Lunge umgeben, verursacht.
COPD: Im Gegensatz zu der episodischen Natur, die in Asthmatikern beobachtet wird, ertragen Patienten, die unter chronisch obstruktiver Lungenerkrankung leiden Übermäßiger Schleim bezeichnete als "chronische Bronchitis". Während zwei getrennte Einheiten unter dem Dachbegriff COPD, chronischer Bronchitis und Emphysem typischerweise koexistieren und eine fortschreitende Krankheit mit zunehmender Atemnot im Laufe der Zeit aufweisen.
Jetzt, da wir Definitionen für Asthma und COPD einzeln festgelegt haben, ist es einfacher zu verstehen, was ACO bedeutet. Es repräsentiert Patienten mit einer "Überlappung" der Symptome aus beiden Erkrankungen. Zum Beispiel könnten diese Personen in ihren Atemwegsobstruktions -Episoden (charakteristisch für Asthma) eine Variabilität aufweisen, aber auch konstante, verengte Lungen-/Intensitätsverschlechterung im Laufe der Zeit (metaphorisch für COPD). Es gibt stärkere Gesundheitsbeeinträchtigungen und Krankenhausaufenthalte im Vergleich zu Asthma oder COPD, die einzeln auftreten.
Es gibt Hinweise darauf, dass ungefähr 15-45% der COPD-Patienten asthmatische Merkmale aufweisen können, während 20-30% der Asthma-Patienten COPD-ähnliche Symptome aufweisen können. Dies führt zu einer erheblich großen Bevölkerung, die möglicherweise ein Risiko für ACO ausgesetzt ist, was häufig zu einer höheren Nutzung des Gesundheitswesens aufgrund schwererer Verschlechterungen führt.
Diese überlappende Natur führt die Kliniker häufig zu einzigartigen Herausforderungen für die korrekte Diagnose und Verwaltung solcher Fälle - vor allem, da Standard -Therapieansätze, die ursprünglich für die Behandlung von Asthma oder zur Bekämpfung von COPD entworfen wurden, nicht vollständig überlappende Merkmale behandeln, die von diesen Erkrankungen diagnostiziert wurden.
Während wir erhebliche Fortschritte gemacht haben, um zu verstehen Targeting entwickelt werden, speziell für die Überschneidung zwischen Asthma und COPD.
Wie überschneidet sich Asthma-Copd?
Während Asthma und COPD aufgrund ihrer besonderen Symptommanifestation und Krankheitsmechanismen traditionell als getrennte Zustände angesehen werden, gibt es in Wirklichkeit viele Fälle, in denen die Linien verschwommen werden und zu einer Koexistenzform führen.
Asthma wird in der Kindheit nach episodischen Symptomen wie Keuchen und Atemnot im Allgemeinen diagnostiziert, oft mit allergischen Reaktionen verbunden oder von bestimmten Reizstücken ausgelöst. Es reagiert gut auf Bronchodilatatoren und bedeutet ein weitgehend reversibler Atemwegsobstruktionsmuster, in dem die Perioden der Symptome vor dem Start der nächsten Episode zu nahezu normalen Atemintervallen nachlassen.
Andererseits betrifft COPD in hauptsächlich 40 Jahren Erwachsene und präsentiert vorwiegend eine Vorgeschichte längerer Raucherung. Fälle.
Wenn wir uns also auf eine Überlappung zwischen diesen beiden Bedingungen beziehen - ACO - implizieren wir einen kombinierten Merkmalssatz, der gleichzeitig innerhalb desselben Patienten beobachtet wird: chronische Luftstrombeschränkungen (ein Marker für COPD), wandelte sich eingestellte Episoden mit akutem Verschlechterungsrespirationsstatus auf, die am oberen Baseline -Dyspnea -Charakterisierung von Asthma charakterisieren, die Asthma charakterisieren. Fackeln.
Medical expert consensus has acknowledged this overlap syndrome primarily stems from chronic inflammation culminating in both bronchial hyperactivity, also called 'airway remodelling characteristic of asthma, along with progressive airway damage, which predominantly features consistent with persistent exposure to harmful agents like tobacco smoke leading towards COPD Pathway, der schließlich die gemeinsame Entzündungsreaktion darstellt, die durch das Priming des Immunsystems zugeschrieben wird und irreversible strukturelle Veränderungen verursacht, die sich entsprechend ein einheitliches, dennoch ein klinisches Bild zu einer zuliegenden Verwirrung der Diagnoseprozess, die zunächst solche Fälle umgibt, ein einheitliches entsprechendes klinisches Bild verursacht.
Studien haben Aufschluss über verschiedene genetische und ökologische Faktoren, die das Anfälligkeitsrisiko für die Entwicklung von ACO in der Bevölkerung prägen. Beispielsweise trägt die entscheidende Rolle Th2-Zell-vermittelte Zytokine Interleukin (IL) -4 IL-13 zu einer eosinophilen Entzündung bei asthmatischen Merkmalen bei. Gleichzeitig löste eine neutrophile Infiltration, die dem Emphysematous -Chelling -Hallmark über zelluläre Reaktionen ähnelt, den oxidativen Stressfaktor aus, der häufig mit der Unterstreichung des COPD -Fortschreitens zwischen Individuen verbunden ist. Es ist also plausibel, dass Asthma- und COPD -Marker unter bestimmten physiologischen Umständen doppelt ausgedrückt werden und überlappende Phänomene verursachen.
Wenn Sie jedoch genau verstehen, wie diese unterschiedlichen Wege innerhalb eines einzelnen Individuums konvergieren In Zukunft in Richtung Atemfreiheit Eventualität.
Bestehende Beweise für die "Überlappung" sind erst kürzlich eingetroffen, als Ärzte Patienten identifizierten, die nicht ordentlich in herkömmliche diagnostische Kategorien passen und entweder "reines" Asthma repräsentieren, oder typische Instanzen, die COPD zeigen. Die Beweise aus mehreren groß angelegten epidemiologischen Studien legen nahe, dass eine beträchtliche Anzahl von Patienten Merkmale beider Erkrankungen aufwies.
Eine überzeugende Studie mit dem Titel "Asthma und COPD -Überschneidung bei Frauen", die in der Zeitschrift Annals of Allergy veröffentlicht wurde, ergaben Asthma und Immunologie, dass fast 50% der Frauen mit anhaltendem Asthma Symptome entwickeln könnten, die auf chronisch obstruktive Krankheiten später in ihrem Leben hinweisen, wenn sie fortgesetzt werden, wenn sie fortgesetzt werden, wenn sie fortgesetzt werden, wenn sie fortgesetzt werden, wenn sie fortgesetzt werden Rauchen neben diesem bereits bestehenden asthmatischen Zustand.
Darüber hinaus wurden diese hybriden Präsentationen bei Erwachsenen mit langjährigem Asthma häufiger beobachtet als die jüngere Versionspopulation, bei der eine einseitige Erkrankung der „Reinheit“ häufig über gemischte Manifestationen herrscht. In dieser Verschiebung wurde das Interesse innerhalb der medizinischen Forschungsgemeinschaften bei der weiteren Untersuchung der tatsächlichen biologischen Mechanismen geweckt, die solche konvergierenden Trends vorantreiben. Zum Beispiel - könnte es auf ständige Expositionsreizstoffe zurückzuführen sein, die die progressive Transformation episodische reversible Blockierung in Richtung irreversibler Schadens -Lungengewebe führen, wie sie in typischen Fällen zu sehen sind, die COPD bezeichnen?
Die Unterstützung dieser Hypothese sind Ergebnisse einer weiteren bahnbrechenden Untersuchung-eine schwedische Kohortenstudie, in der Daten aufgeführt sind, die die Schlussfolgerung dafür enthüllten Hallmark -Elemente verschlechterten die Respirationsfunktionalität über überschneidende Szenarien zwischen traditionell getrennten Domänen, die historisch in Bezug auf Asthma und COPD vorgesehen sind. Diese Studie, die im Journal of Allergy & Clinical Immunology veröffentlicht wurde: In der Praxis folgte die Patienten im Laufe der Zeit, um zu zeigen, dass ihr Atemwegsumbau im Wesentlichen aufgrund einer zugrunde liegenden asthmatischen Entzündung ereignete, die sich mit wiederholten Exposition gegenüber schädlichen Partikeln oder Gasen verschlimmerte. Diese anhaltende Reizung könnte zu einer Verschiebung hin zu "härtenden" Lungengewebe -Nachahmungsmustern führen, die in herkömmlichen chronisch obstruktiven Lungenerkrankungen beobachtet werden.
Es ist erwähnenswert, dass ein weiteres Beweis aus der Platino -Studie erwähnt wurde, in der festgestellt wurde In erster Linie erfolgreiches fortgeschrittenes Alter neben den weit verbreiteten Rauchgewohnheiten, die allgemein gemeldete Fälle über die Herkunft dieser vorherrschenden Atemprobleme geteilt haben.
Auf molekularer Ebene wird zunehmend anerkannt, dass die Genetik auch eine Rolle bei der Definition der Veranlagung der Asthma-Copd-Überlappung spielen kann. Eine bahnbrechende Forschung, die auf dem jährlichen Kongress der Europäischen Respiratory Society (2016) vorgestellt wurde Überlappung, wodurch wahrscheinliche erbliche Verbindungen vorschlägt, die dazu beitragen.
Die Komplexität von ACO unterstreicht ein kritisches Bedürfnis nach kontinuierlicher Forschung - von bevölkerungsbasierten Studien bis hin zu intimeren Untersuchungen des genetischen Einflusses und des Zellverhaltens innerhalb der Lunge, die alle darauf gerichtet sind, dieses nuancierte Phänomen besser zu verstehen. Als Angehörige der medizinischen Fachkräfte ist das Erkennen seiner Existenz der erste Schritt in Richtung einer verbesserten Diagnose gleich Gewässer, die durch überlappende Symptome inmitten von zwei am häufigsten vorkommenden Atemwegserkrankungen gekennzeichnet sind.
Thus, confirmed presence, along with growing recognition of Asthma-COPD Overlap (ACO) at the intersection of the global respiratory landscape, signals a new era where responsibilities multiply, not merely compartmentalising these disorders' traditional standalone categories instead looking beyond such simplistic interpretations, Umfang fortgeschrittener wissenschaftlicher Erkenntnisse, die umfassende Aussichten zur Bekämpfung von herausfordernden Status-Quo-Basisbasisvorteilen mit gemischten Manifestationen zur Verfügung stellen, um die klaren diagnostischen Wege zu komplizieren.
Wie unterscheidet sich Asthma-COPD-Überlappung von anderen Arten von Asthma?
Die Differenzierung der Asthma-Copd-Überlappung von anderen Asthma-Arten ist für eine genaue Diagnose und die Entwicklung wirksamer Behandlungsstrategien von entscheidender Bedeutung.
Asthma präsentiert sich in verschiedenen Formen, wie allergischem Asthma, nichtallergischem Asthma, Asthma für Erwachsene oder durch Training induzierte Bronchokonstriktion, um nur einige zu nennen. Jede Variante trägt ihren einzigartigen Satz von Triggern, die das Symptom induzieren, neben unterschiedlichen Fortschrittsmustern, während sie die gemeinsame Grundlage für die Existenz von entzündungsorientiertem Atemwegsobstruktion teilen, das weitgehend reversibel bleibt.
Die Divergenz von ACO beginnt zu diesem Zeitpunkt, in dem typische asthmatische Fälle Zeugen von Atemschwierigkeiten erleben, die durch Erleichterungsperioden durchsetzt sind. Patienten, bei denen Asthma -COPD -Überlappung diagnostiziert wurde, ertragen die durch chronisch obstruktiven Lungenerkrankungsszenarien beobachteten Luftstrombeschränkungen anhaltend. Im Wesentlichen zeigt es gemischte Attribute, die kritische Aspekte beider separat klassifizierter Beschwerden zu einer gemeinsamen Plattform kombinieren, was zu schlechteren Gesundheitsbeeinträchtigungen führt als Personen, die bestimmte Arten von „reinem“ Asthma aufweisen.
Eine im Journal of Allergy & Clinical Immunology veröffentlichte groß angelegte Studie untersuchte Unterschiede zwischen diesen Untergruppen und gruppierte sie in erster Linie den Schweregrad der Basis des Age-Einsatzes zwischen den Teilnehmern. Die Forscher fanden heraus Dominant Feature COPD - wodurch genau diese Existenz von ACO ins Rampenlicht gerückt wird.
Ein weiterer faszinierender Aspekt der Differenzierung von Asthma-COPD-Überlappungen von anderen Asthma-Arten liegt im Antwortfaktor. Traditionelle Asthma-Fälle reagieren normalerweise positiv auf die anfängliche Behandlung mit Bronchodilatoren, die durch eine erhöhte Lungenfunktion nach der Verabreichung gezeigt werden. Gleichzeitig werden solche Reaktionen in Szenarien wie ACO abgestumpft, was auf eine verminderte Reversibilitätsluftstrombeschränkung hinweist, die näher auf die Hauptmerkmale chronisch obstruktiver Lungenerkrankungen zurückzuführen ist, insbesondere bei denen mit langfristiger Rauchergeschichte.
Untersuchungen des European Respiratory Journal zeigten, dass Patienten, die mit „Überlappung“ identifiziert wurden, verringerte Reaktionen auf klassische Steroidbehandlungen im Vergleich zu denen ausschließlich mit der typischen Art diagnostiziert wurden, was möglicherweise auf die pharmakologische Resistenz hinweist. Dieses professionelle Wissen berät Kliniker für individuelle Managementpläne, die potenziell inhalierte Kortikosteroiden zusammen mit langwirksamen Beta2-Adrenozeptor-Agonisten beinhalten, und erweitern sogar neuere Strategien wie die Verwendung von Phosphodiesterase-Typ 4-Inhibitoren, die spezifisch verbesserte Kontrollsymptome über bestimmte Bevölkerungsgruppen hinweisen.
Es ist auch erwähnenswert, dass Patienten, die Merkmale beider Störungen repräsentieren, neben höheren Krankenhausrate häufig vorhanden sind als ihre Gegenstücke, die nur mit beiden Bedingungen diagnostiziert wurden. Dies wurde durch eine japanische Studie bestätigt, die in Atemuntersuchungen veröffentlicht wurde und die ärmeren Gesundheitsergebnisse bezeichnet hat, einschließlich signifikanter Sterblichkeitsrisiken, die speziell zwischen Überlappungsinstanzen im Vergleich zu isolierten Vorkommen verbunden sind, konventionelle Begriffe, die Abgrenzungsleitungen visualisieren, die Grenzen in bisher bekannten Kategorien trennen.
Schließlich sind die klinischen Symptome und die Diversität der Behandlung, die für die Gesundheitsdienstleister Herausforderungen für die Lebensdauer der Lebensqualität (QoL) -Deximalierung darstellen, weit verbreitet bei Patienten, die gegen diese Überlappung kämpfen. Aufgrund der wiederkehrenden Exazerbationen, die signifikant zur erhöhten Morbidität beitragen, ist es nicht ungewöhnlich, auf schwerwiegende Rückgangs -QoL -Indizes bei diagnostizierten Gruppen zu stoßen, die die Lichtkomplexitätsdirektion mit dem Kombinationssyndrom im Gegensatz zu diskreten Krankheitsformen, die sich individuell entweder typische asthmatische Episoden oder mit klassischen COPD -Manifestationen befinden, werfen.
In der in der Atemmedizin gezeigten epidemiologischen Untersuchung zeigten sich erhebliche negative Auswirkungen auf die alltäglichen Lebensbedingungen, wobei solche Überschneidungen viel tiefgreifender im Vergleich zu Standard -Asthma -Fällen auswirken und unterschiedliche Schwierigkeiten unterstreichen, die mit der Behandlung von ACO verbunden sind. Diese Erkenntnisse unterstreichen die kritische Notwendigkeit, neuartige gezielte Ansätze zur Verbesserung der gesundheitsbezogenen Ergebnisse zu entwickeln, insbesondere die überschwemmten überlappenden Atemwegserkrankungen, und vergrößern den Umfang der verfügbaren Interventionsstrategien.
Zusammenfassend haben die verschiedenen Asthma -Typen ähnliche Merkmale mit einer reversiblen Atemwegsblockade hauptsächlich aufgrund von Entzündungen. Ein wesentlicher Unterschied tritt jedoch auf, wenn diese Eigenschaften weniger auf herkömmliche Behandlungen reagieren, die häufig bei chronisch obstruktiven Lungenerkrankungen (COPD) zu sehen sind. Dieses Phänomen wird heute als "Asthma-Copd-Überlappung" (ACO) anerkannt, wodurch sich von anderen Asthma-Typen unterscheidet, indem Aspekte von Asthma und COPD in seiner klinischen Darstellung in obstruktiven Lungenerkrankungen kombiniert werden.
Eingehender Verständnis und Wissen über diese Unterschiede ermöglichen es den Gesundheitsdienstleistern, diagnostische Prozesse und therapeutische Strategien besser in individuelle Pflegepläne anzupassen. Indem wir diesen Konvergenzraum zwischen Asthma und COPD, seinen einzigartigen Herausforderungen sowie entscheidenden Unterschieden im Vergleich zu traditionellen einzigartigen Präsentationen erkennen, können wir den Weg für effektivere patientenzentrierte Behandlungen ebnen und praktikable Optionen bieten, die den verschlechterten Gesundheitszustand, der häufig unter diesen assoziiert ist Schwierigkeiten haben, in der Diagnose zu navigieren, die in der Diagnose geboren wurden: Asthma-COPD-Überlappung (ACO).
Überlappt Asthma-Copd eine schwere Art von Asthma?
Nein, es ist wichtig zu verstehen, dass Asthma-COPD-Überlappung (ACO) technisch nicht als schwere Asthma-Art klassifiziert ist. Stattdessen stellt dieser Begriff eine einzigartige klinische Einheit dar, die aus unterschiedlichen Merkmalen besteht, die sowohl aus asthmatischen als auch aus COPD -Erkrankungen, die gleichzeitige Komponenten aufweisen, in seiner einheitlichen Weise charakteristische charakteristische Lungenstörungen aufweisen.
Asthma kann nach Schweregrad kategorisiert werden: intermittierender, leichter anhaltender, mittelschwerer persistierender und schwerer anhaltend. Hier beruhen die Klassifikationen hauptsächlich auf dem Ausmaß der Funktionalitätsbeschränkung des Frequenzsymptoms auftreten, bei denen intermittierend als am wenigsten schwerwiegend angesehen wird, während sie sich in Richtung der meisten Endspektrum bewegt, schließlich mit einem unverwechselbaren Managementprotokoll, das jede Teilung entsprechend ausgerichtet hat.
Im Gegensatz dazu kombiniert ACO physiologische Merkmale, die eine obstruktive Lungenerkrankung widerspiegeln, die durch kontinuierliche Exposition gegenüber schädlichen Teilchengasen verursacht wird Ein einzigartig verwickelte Web-Symptome, die Komplexität zu ihren Diagnosebehandlungsverfahren verursachen, anstatt lediglich eine Erkrankung des Krankheitszustands zu werden, das unter vorgefertigte konventionelle „leichte bis schwierige“ Kategorisierungen fällt, die allgemein allgemein eine allgemeine Asthma-Erkrankung beschreiben, die im Wesentlichen erforderlich ist, weshalb die Notwendigkeit von dieser Handlungsstrategien erforderlich sind, um diese Strategien zu erledigen, die diesen Umgang mit diesen diesen Umgang mit diesen Handeln benötigen Komplizierte Fälle, die überwiegend patientenspezifische Überlegungen anwenden.
In der ACO gibt es in der Tat das Vorhandensein schwerer Atemwegserzündungen, die einem schweren Asthma ähneln. Die beitragenden Umwelt- und Lebensstilkomponenten neigen jedoch häufig zu COPD-Einflüssen wie langfristigem Rauchen oder beruflichen Gefahren, die zu eventuellen Emphysema-chronischen Bronchitis-Typen führen, was darauf hindeutet Störung.
Untersuchungen verschiedener Kohorten deuten darauf hin, dass Patienten mit überlappenden Merkmalen die gesundheitlichen Ergebnisse erzielen als Patienten, die ausschließlich an COPD oder Asthma leiden. Personen, die für beide Erkrankungen typische Merkmale präsentieren, sind im Allgemeinen mit einer erhöhten Schwere der Symptome, häufigen Exazerbationen, Krankenhausaufenthalten, schlechter Lebensqualität und einem schnelleren Rückgang der Lungenfunktion verbunden - alle Markenzeichen, was auf erhöhte Schwere der Erkrankung im Vergleich zu ausschließlich asthmatischen Gegenstücken hinweist. Eine im International Journal of Respiratory Medicine veröffentlichte Studie ergab, dass ungefähr 27% der Patienten, bei denen koexistierter diagnostiziert wurde
Zusammenfassend lässt sich sagen, dass trotz erhöhter Komplikationen im Zusammenhang mit der Überlappung von Asthma und COPD die charakterisierende Charakterisierung als schwere Form von Asthma nicht allgemein akzeptiert wird. Diese Diskrepanz in der Meinungen beruht auf mehreren Elementen, einschließlich Variationen in klinischen Präsentationen, Forschungsmethoden für die Diagnose, mangelnde Standarddiagnosekriterien und individuelle Patientengeschichte, die sich stark zusammen mit vielen anderen Faktoren unterscheiden.
Was sind die häufigen Symptome einer Asthma-Copd-Überlappung?
Personen mit Asthma-COPD-Überlappung weisen häufig eine Kombination von Symptomen auf, die traditionell mit beiden Erkrankungen verbunden sind. Während diese Anzeichen von Patienten basierend auf Schweregrad und Häufigkeit variieren können, unterstreichen einige häufig gemeldete Symptome diesen Zustand:
- Kurzatmigkeit: Auch als Dyspnoe bezeichnet, bezieht es sich auf Schwierigkeiten oder Beschwerden beim Atmen. Es ist morgens oft schwerwiegender und tritt häufig während der körperlichen Aktivität auf
- Keuchen: Ein hohes Pfeifengeräusch beim Ausatmen-es wird durch verengte oder komprimierte Atemwege verursacht, was sowohl in Asthma als auch in COPD aus Entzündungen resultiert.
- Brust -Enge: Viele Menschen erleben Gefühle, die Druck oder Drücken in ihrer Brustregion vergleichbar sind - ein unangenehmes Gefühl, das typischerweise aus Krämpfen innerhalb von Bronchialrohre aufgrund gereizter umgebender Lungengewebe resultiert.
- Atemnot: Dies ist eine häufige Manifestation in ACO und bezieht sich auf Unbehagen, die entweder in Ruhe oder bei anstrengenden Aktivitäten erlebt werden. Es verschlechtert sich oft unter ungünstigen Wetterbedingungen wie in der kalten Jahreszeit.
- Sich geweckt fühlen: Ein Gefühl von Müdigkeit oder Erschöpfung macht es schwierig, den Atem zu holen, auch nach geringfügiger körperlicher Anstrengung.
- Übermäßige Schleimproduktion: Beide Bedingungen können die Überproduktion von Schleim in der Lunge stimulieren, was zu Staus und häufigen Drängen zum Löschen des Rachens führt, wodurch das Atmen mit verengten Atemwege schwieriger wird Auslösern unter beiden Krankheitsspektren.
- Wiederkehrendes Husten: Chronischer Husten, der bei der Herstellung von Phlegm -COPD -Patienten in asthmatischen Personen tendenziell trocken ist, wird häufig zu einer häufigen Symptomkombination, in der eine deutliche Verschiebung in Richtung produktiver Natur über die Mitte der Voraussetzung für eine überlappende Existenz in der Regel beständig dargestellt wird. Wenn Sie die täglichen Aktivitäten regelmäßig auf die Schwere der Schüler einstellen, kann möglicherweise eine sofortige medizinische Hilfe zur Erleichterung erfordern.
- Unzureichende körperliche Fähigkeit zur Bewegung: Inaktivität oder Bewegungsunverträglichkeit bei Routineaufgaben oder mäßigem Übungen wie Gehen aufgrund ständiger Atemnot, die normale Funktionen stören, die Lebensqualität einer Person nachteilig beeinflusst, wobei die soziale Isolation und psychische Belastung erheblich verursacht wird, wobei progressive Lungenschäden in System ermutigt wurden, die sich in das System ermutigten Umfassende Diagnose -Intervention in frühestens Bequemlichkeitsgründen, wodurch ein weiteres Gesundheitswidrigkeitspotentialität letztendlich vermieden wird.
Was verursacht Asthma-Copd-Überlappung?
Das Definieren der genauen Ursachen für Asthma-Copd-Überlappung (ACO) kann komplex sein, da ACO nicht nur eine einzige Krankheit ist, sondern vielmehr koexistierende Merkmale beider Erkrankungen bei einem Individuum darstellt. Es wurden jedoch mehrere häufige Auslöser und Risikofaktoren durch Forschungsergebnisse identifiziert, die zur Entwicklung beitragen.
Der wichtigste Faktor ist das Rauchen von Tabak, der seit langem als Hauptursache für COPD anerkannt und gleichzeitig die asthmatischen Symptome signifikant verschlechtert - wodurch die Wahrscheinlichkeit von Überlappungen erhöht wird. Es wird geschätzt, dass 40% oder mehr Menschen, bei denen ACO diagnostiziert wurde, in der Vergangenheit schwerer Rauchen in der Vergangenheit hatten. Dieser Anteil steigt erheblich, wenn ältere Bevölkerungsgruppen in Betracht gezogen werden, in denen die kumulativen Expositionsraten tendenziell höher sind.
Exposition gegenüber Innen- und Außenluftschadstoffen wie Staubmilben, Fahrzeugemissionen entlang des Tierarztes usw. verschlimmern bestehende Atemprobleme und schließen potenziell kombiniert aus. Interessanterweise verbindet die Forschung zunehmend die Umweltverschmutzung, insbesondere die PM2, die sich allein entwickelt.
Darüber hinaus länger die berufliche Exposition gegenüber bestimmten Chemikalien, Reizstoffe, Kohlegasdeuten und landwirtschaftliche Sprays das Risiko erhöht. Diese Toxine induzieren beim Einatmen chronische Entzündungsreaktionen in der Lunge, was zu einem vollwertigen Schaden von Bronchialepithel am Schneeball führt. Schließlich spielt die genetische Veranlagung eine bestimmte Rolle. Zwillingsstudien zeigen, dass selbst identische Zwillinge, die in verschiedenen Umgebungen aufgewachsen sind, teilen. Vorschläge der vererbbaren Komponente
Atemwegsinfektionen in der frühen Kindheit erhöhen auch die Wahrscheinlichkeit, ACO zu entwickeln, signifikant signifikant. Dieser Link wurde hauptsächlich auf Lungenschäden in einem Entwicklungsstadium zurückgeführt, was zu langfristigen Beeinträchtigungen oder einer erhöhten Anfälligkeit gegenüber Atemwegserkrankungen später im Leben führte.
Weitere Forschungen werden darüber durchgeführt, wie sich das Altern auf diese Überlappung auswirkt, da ältere Erwachsene häufiger gemischte Merkmale als jüngere Gegenstücke manifestieren. Dies deutet darauf hin, dass der natürliche Altersverlust der Lungenfunktion (seniles Emphysem) ein nicht berücksichtigter Mitwirkender sein könnte. Diese "Alters-Lung" -Hypothese postuliert, dass ebenso wie andere Organe unsere Lungen eine vorbestimmte Funktionsspanne aufweisen, über die sie allmählich die Effizienz verlieren und Symptome aufweisen, die mit COPD-ASTHMA unabhängig von externen Faktoren ähneln.
Komorbidität mit bestimmten Bedingungen wie der Bronchiektasie könnte auch Personen vorhersagen, um sowohl Asthma als auch COPD gleichzeitig zu entwickeln, da diese Störungen mehrere physiologische Funktionsstörungen aufweisen, einschließlich erhöhter Anfälligkeit der Atemwege und wiederkehrenden Atemwegsinfektionen.
Obwohl wir wissen, dass viele Risikoauslöser zum Ausdruck beitragen, bleibt die wissenschaftliche Gemeinschaft, die genaue Mechanismen identifiziert, die zu den beteiligten Koexistenzwege führen, weitgehend schwer fassbar. Daher fokussiert das kontinuierliche Fokus auf das Verständnis einer besseren Verwaltung und Verhinderung seiner Folgen
Trotz der Kenntnis von wichtigen Mitwirkenden, die unzählige komplexe Zusammenspielvariablen verursachen, muss Einzelpersonen anfällig gemacht werden, sondern erfordert eher eine personalisierte Ansatz-Diagnosebehandlung als eine einheitliche Strategie.
Es ist auch wichtig darauf hinzuweisen, dass die Ursachen von ACO nicht unbedingt voneinander unabhängig sind - sie interagieren auf eine Weise, die möglicherweise die Anfälligkeit eines Individuums für die Entwicklung überlappender Symptome verstärken könnte. Beispielsweise kann ein Raucher, der in Berufen mit hoher Ausnahme oder in verschmutzten Regionen arbeitet oder in verschmutzten Regionen lebt, mit Verbundungseffekten auftreten und die Verschlechterung der Lungengesundheit beschleunigt.
In solchen Fällen wird eine umfassende Profilierung, die eine gründliche medizinische Vorgeschichte beinhaltet, gekoppelt mit kontinuierlicher Überwachung der Umweltbelastungen für die Früherkennung und vorbeugende Maßnahmen gegen das Fortschreiten zum Überlappungssyndrom entscheidend. Spezifische Veränderungen des Lebensstils wie das Rauchen, das Aufrechterhalten eines gesunden Körpergewichts und die regelmäßige Ausübung haben sich als wirksam erwiesen, um Risiken zu mildern, die mit beiden Krankheiten unabhängig voneinander verbunden sind, was potenzielle Menschen zugute kommt, die asthmatische Merkmale zeigen.
Darüber hinaus öffnet das Verständnis des genetischen Make -ups eines Patienten die Tür zu Präzisionsmedizin -Therapien, die auf einzigartige Erkrankungen zugeschnitten sind. Dies macht den Fall für die Sequenzierung des gesamten Genoms, die identifizierte Genvarianten untersuchen, die stark an der Inception von Asthma-COPD beteiligt sind.
Wie zu sehen ist, gibt es keinen einzigen Faktor, der für das Auslösen verantwortlich ist. Stattdessen tragen mehrere miteinander verbundene Faktoren zur Entwicklung eines komplexen Bildes bei. Wir enthüllen weiterhin bessere Ausrüstung, um die Belastung zu verwalten und zu verringern, die unter diesem schwächenden Zustand weltweit leiden. Daher halten die laufenden biomedizinischen Forschungsfelder in der Epidemiologie, Pulmonologie und Genetik wichtige Entspannungsmysterien, die eine Kollusionsumlaufeingriffe im Zusammenhang mit der Pathogenese -Management -Interventionen zugrunde liegen, die ungewöhnlich herausfordernde Atemwegsstörungen wie Überlappung zugrunde liegen.
Was sind die Risikofaktoren für Asthma-Copd-Überlappungen?
Bestimmte Risikofaktoren erhöhen die Anfälligkeit für die Entwicklung von Asthma-COPD-Überlappungen. Hier ist ein Blick auf wichtige Mitwirkende, die die Skala eines Individuums in Richtung dieses einzigartigen Syndroms vorantreiben:
- Tabakrauch: Sowohl aktiv als auch passives Rauchen sind signifikante Risikofaktoren. Die schädlichen Substanzen im Tabakrauch können asthmatische Reaktionen auslösen, während langfristige Exposition die Luftsäcke schädigt, was zu einem Emphysem-einem COPD-Zustand führt.
- Luftverschmutzung: Eine chronische Exposition gegenüber Schadstoffen im Innen- und Außenbereich kann Asthma- und COPD -Symptome durch Irritation des Atmungssystems induzieren und eine Entzündungsreaktion verursachen, wodurch die Grundlage für die potenzielle ACO -Evolution gelegt wird.
- Exposition durch Beruf: Bestimmte Arbeitsplätze setzen Arbeiter Dämpfen, Staub oder Chemikalien aus, die schädliche Veränderungen auslösen, wodurch sie anfälliger für anhaltende Luftstrombeschränkungen unter diesen Störungen charakteristisch sind, was auf die wahrscheinliche Entwicklung in einen überlappenden Zustand hinweist, wenn es bereits vorhanden ist.
- Vorgeschichte von Atemwegsinfektionen: Wiederkehrende Infektionen, insbesondere die frühe Kindheit, könnten dauerhafte Auswirkungen auf die Entwicklung von Lungen haben und die Bühne für chronische Atemwege -Krankheitsbetrieben später in der Lage sein, die Konvergenzphase möglicherweise unverzüglich in der gesamten Verlaufszeit zu deaktivieren. All-wo jeder Atemzug auf jeden Fall zählt!
- Alter und Geschlecht: Der Beginn von ACO wird bei Erwachsenen über 40 oft bemerkt und ist bei Frauen etwas häufiger als Männer. Altern verursacht Veränderungen der Lungenstrukturen, während hormonelle Verschiebungen bei Frauen die Immunantworten beeinflussen könnten, was zu Mixfaktoren beiträgt, die eine Ansammlung von Anfälligkeitsrisiken durchführen.
- Unkontrolliertes Asthma: Wenn Asthma seit seiner Kindheit nicht gut verwaltet wird, kann es nach allmählich eine irreversible Luftstromobstruktion entwickeln, was dem Fortschritt von lediglich asthmatischen Eigenschaften markiert wird, die auch der COPD-Natur ähneln, wodurch sich überlappende Tendenz spätere Stadien des Erwachsenenalters, insbesondere aus dem Auslösen von Bedürfnissen, aufmerksam gemacht haben, insbesondere die Notwendigkeit ausgerichtet Umfassende Pflege, um die optimalen Erkenntnisse der Krankheitsergebnisse weiter zu gewährleisten, die weiterhin die Verfolgung von Eventualitäten in der Leitung von Lungen-Lebensverläufen verfolgen.
- Komorbiditäten: Bestimmte zugrunde liegende Krankheiten wie Allergie, Fettleibigkeit und chronische Rhinosinusitis sind mit der ACO-Indikation verbunden, wodurch eine genauere Untersuchung dieser Bedingungen Hinweise darauf geben kann
Diese Faktoren spielen eine zentrale Rolle bei der Entwicklung von Asthma-Copd-Überlappung. Wenn Sie diese spezifischen Risiken feststellen, können Kliniker vorbeugende Maßnahmen besser strategieren und gleichzeitig den Managementplan einer Person leiten und die Gesundheitsergebnisse während des gesamten Lebens verbessert haben, selbst wenn sie mit chronischen Erkrankungen wie ACO konfrontiert sind.
Wie wird Asthma-Copd-Überlappung diagnostiziert?
Die Diagnose von Asthma-COPD-Überlappung (ACO) kann aufgrund des Zusammenlebens von Merkmalen, die für beide Krankheiten bei einem einzelnen Patienten typisch sind, besonders schwierig sein. Es gibt jedoch mehrere klinische Präsentationen und Teststrategien, auf die sich Ärzte zur Identifizierung von ACOs verlassen.
Erstens ist es wichtig zu verstehen Atemwegs-Hyperresponsivität und gleichzeitig eine anhaltende nicht fehlerhaft reversible Obstruktion weisen überlappend auf.
Die Spirometrie ist ein wesentliches Werkzeug, das bei solchen Diagnose von Atemwegsbedingungen verwendet wird. Dieser Test misst, wie viel Luft Sie ausatmen können (erzwungene Expirationsvolumen 1 Sekunde, FEV1) und dies schnell tun (erzwungene Vitalkapazität FVC). Verdächtige Patienten haben in der Regel ein Verhältnis von post-bronchodilatoren von weniger als %angezeigt, was auf COPD und eine ungewöhnlich hohe Reversibilität nach der Verabreichung hinweist-Zeiger, was auf eine asthmatische Teilnahme hinweist.
Andere relevante Tests umfassen Serum -Eosinophil -Zahlen zur Messung von Fraktions -Stickoxid -Feno -Spiegeln, die Marker für Entzündungen und häufig erhöhte Menschen sind. Darüber hinaus helfen Röntgenstrahlen und Computertomographie-Scans bei der Identifizierung von strukturellen Anomalien innerhalb der Lunge, wie beispielsweise Emphysem oder Bronchiektasie, die bei COPD häufiger auftreten, während andere potenzielle Ursachen für Patientensymptome ausgeschlossen werden.
Darüber hinaus könnte eine detaillierte Untersuchung auch Allergie -Hauttests beinhalten. Dies geschieht, um allergische Reaktionen auf bestimmte Auslöser wie Staubmilben, Pollen usw. zu erkennen, was weitere Beweise liefert, die auf asthmatische Tendenzen hinweisen, da sie kaum jemals in den eigenständigen COPD -Fällen zu sehen sind.
Eine Herausforderung bei der Diagnose bei der Diagnose liegt jedoch in Ermangelung international anerkannter Kriterien zur Klassifizierung von Bedingungen, was zu Variationen der Interpretationen verschiedener Gesundheitsdienstleister führt. Infolgedessen beinhaltet der Ansatz in erster Linie ein klinisches Urteilsvermögen, das auf verschiedenen diagnostischen Informationen und nicht auf einem einzigen definitiven Testwerkzeug basiert.
Trotz dieser Schwierigkeiten lieferten die globale Initiative für chronisch obstruktive Lungenerkrankungen (Gold) Asthma -Managementstrategie (GINA), zwei führende globale Koalitionen der Atemmedizin, Richtlinien, um wichtige Merkmale zu identifizieren, einschließlich Altersbeginn, Vorgeschichte der Variabilität der Raucher, Lungenfunktionstests, und unter anderem. Diese beruhen stark auf die Krankengeschichte des Patienten, und Präsentationen können die Diagnose bestätigen.
Dennoch entwickelt die Forschung ein gründliches, umfassendes Verständnis der überlappenden Merkmale und hofft, die Ärzte besser bei der genauen Diagnose und Verwaltung von Bedingungen zu leiten. Darüber hinaus befürwortet das Feld der Arbeitnehmer die Entwicklung von einheitlichen, offiziellen, allgemein anerkannten allgemein anerkannten Klassifizierungsbehandlungsstrategien in Zukunft.
Zusammenfassend wird ACO durch Patienteninterviews, körperliche Untersuchungen und mehrere wichtige instrumentelle Erkenntnisse sorgfältig diagnostiziert. Eine genaue standardisierte Definition muss jedoch noch entdeckt werden, und aktuelle Methoden bieten eher eine Näherung als eine konkrete Sicherheit, wodurch die zeitnahe Genauigkeit entscheidend von der Erfahrung eines Arztes und dem klinischen Scharfsinn abhängt. Daher ist eine kontinuierliche Forschung von wesentlicher Bedeutung, um die Lücke zwischen vorhandenen diagnostischen Methoden und einer allgemein anerkannten Richtlinie für ACO für die Früherkennung, eine wirksame Behandlungsplanung und insgesamt bessere Patientenprognose zu schließen.
In der Zwischenzeit wird die Aufklärung von Patienten über ihre Ähnlichkeiten und Unterschiede beim Fortschreiten der Selbstüberwachung helfen und die Einhaltung vorgeschriebener Interventionen fördern. Wenn wir weiterhin Komplexitäten aufdecken, die mit dem Diagnose von Überlappungssyndrom verbunden sind, bleibt es unerlässlich, strenge und dennoch zugängliche Ansätze zur Analyse der reduzierenden Verwirrung der anhaltenden Unsicherheit im Zusammenhang mit dieser einzigartigen Zusammenfluenz von Krankheiten zu analysieren, um ein angemessenes Versorgungsmanagement für diejenigen zu gewährleisten, die von Asthma-Copd-Überlappungen betroffen sind.
Welche Tests werden zur Diagnose von Asthma-Copd-Überlappungen verwendet?
Die folgenden Tests werden zur Diagnose von Asthma-Copd-Überlappungen verwendet:
- Spirometrie: Dieser Test misst die Menge (Volumen) und die Geschwindigkeit (Fluss) der Luft, die inhaliert und ausgeatmet werden kann, und prüft hauptsächlich nach Anzeichen einer Luftstrombeschränkung oder nach Obstruktion, die üblicherweise bei Asthma und COPD beobachtet werden. In einem ACO-Kontext weisen die Spirometrieergebnisse typischerweise ein FEV1/FVC-Verhältnis von post-bronchodilatoren von weniger als 70%auf, was auf COPD und eine signifikante Reaktion auf Bronchodilatatoren hinweist, die auf astmatische Merkmale hinweist.
- Brustbildgebung: Bruströntgenrahlen oder CT-Scans helfen Ärzten, indem sie detaillierte Bilder der Lungenstruktur bereitstellen und ihnen helfen
- Fraktional ausgeatmter Stickoxidtest (Feno): Erhöhte Ausatmen des Stickoxids weisen auf Entzündungen der Atemwege hin, die für diejenigen typisch sind, die an allergischem Asthma leiden, und dienen somit hilfreiche diagnostische Zeiger bei der Identifizierung von Überlappungsmustern
- Allergie -Hauttests- häufig eingesetzt, um Empfindlichkeiten gegenüber gemeinsamen Allergenen wie Staubmilben, Pollen usw. zu erkennen, wenn sie positiv sind, deuten auf Neigung hin. Praktiker könnten Ergebnisse in unterstützenden Beweisen erzielen, die auf gleichzeitige Manifestationen hinweisen
- Blut Eosinophil zählt: Eine hohe Blut -Eosinophil -Anzahl (eine Art weißer Blutkörperchen) ist mit Asthma oder schwerer COPD verbunden, weshalb seine Nützlichkeit bei der Nachweis von Überlappung. Eine Erhöhung könnte auf eine Immunantwort hinweisen, die auf asthmatische Tendenzen hinweist, während diese Zellen in Sputum ein Bild wie das bei COPD -Exazerbationen ähnliche Bild darstellen können.
- Reaktionsfähigkeitstest von Bronchodilatator - Dies beinhaltet die Verabreichung eines Bronchodilatator -Arzneimittels und der Anschließung der Spirometrie, um die Reaktionsfähigkeit des Patienten zu bewerten. Eine Erhöhung von 12% und mindestens 200 ml in FEV1 (erzwungenes expiratorisches Volumen - es ist ein Maß dafür mit asthmatischen Bedingungen verbunden.
In Fällen, die eine stabile COPD aufweisen, zeigen Patienten nach der Bronchodilatation häufig eine weniger signifikante Verbesserung. Bei der Berechnung eines festen Verhältnisses, wobei der Fev1/FVC -Wert <= 70% das Vorhandensein einer anhaltenden Obstruktion anzeigt
- Methacholin-Challenge-Test- In diesem Verfahren atmen Patienten zuvor zunehmende Mengen an Methacholin -Aerosol -Nebel ein, was auf eine Hyperreaktivität in der Atemwege hinweist, die bei Asthmatikern üblich ist. Wenn sie auf niedrige Konzentration reagieren und "bronchiale Herausforderungen" haben, hilft dies dabei
- Vollständige Blutzahl (CBC): Obwohl es nicht direkt zur Identifizierung von Überlappungen beiträgt, wird häufig eine allgemeine Gesundheitsprüfung empfohlen, da andere Erkrankungen wie Anämie, Lungenembolie usw. die Symptome nachahmen und daher ausgeschlossen werden müssen.
- Pulsoximetrie -Test: Ärzte können den Sauerstoffgehalt Ihres Blutes messen. Dies diagnostiziert jedoch nicht direkt ACO, bietet jedoch wertvolle Informationen darüber, wie gut Lungen funktionieren, und kann dazu beitragen, die Schwere der Erkrankung oder die Reaktion auf die Behandlung im Laufe der Zeit zu überwachen.
Diese Tests sind ein wesentlicher Bestandteil der Diagnose von Asthma-COPD-Überlappungen und bieten den Ärzten aufschlussreiche Daten zur Lungenfunktion der Patienten, strukturelle Anomalien, wenn überhaupt, und ihre Bronchialreaktionsfähigkeit unter anderem. Trotz der Fülle der verfügbaren diagnostischen Instrumente bleiben sie in erster Linie klinisch, basierend auf der umfassenden Analyse der Analyse der Analyse, Symptomatologie, bestätigte Befunde aus verschiedenen Untersuchungen. Denken Sie daran, dass die frühe Erkennung zu einem effektiven, zeitnahen Management führt. Daher kann die Bedeutung dieser nicht überbewertet.
Werden Blutuntersuchungen durchgeführt, um Asthma-Copd-Überlappung zu diagnostizieren?
Die kurze Antwort ist nein. Ein Bluttest allein kann die Überlappung von Asthma und chronisch obstruktiver Lungenerkrankung (COPD) nicht definitiv diagnostizieren. Die Diagnose dieser Erkrankungen basiert in erster Linie auf der vollständigen Anamnese, den Symptomen und den Ergebnissen einer Person und den Ergebnissen bestimmter diagnostischer Tests wie Spirometrie.
Asthma und COPD weisen Unterschiede in den zugrunde liegenden Ursachen auf; Daher unterscheidet sich die asthmatische Entzündung signifikant von der COPD -Entzündung. Infolgedessen kann durch Blutuntersuchungen ausschließlich für die Diagnose von ACO (Asthma-COPD-Überlappung) kein spezifischer Marker nachgewiesen werden.
Obwohl Blutuntersuchungen möglicherweise nicht die absolute diagnostische Methode für die Überschneidung von Asthma-Copd sind, ist es wichtig, ihre Bedeutung bei der Kontrolle dieser Bedingungen anzuerkennen. Zum Beispiel können sie kritische Informationen über die allgemeine Gesundheit eines Patienten liefern und bei der Beseitigung anderer potenzieller Symptome bei der Beseitigung von Symptomen beitragen.
Erhöhte Zahlen von Eosinophilen - weiße Blutkörperchen, die an allergischen Reaktionen und Entzündungen beteiligt sind - könnten auf die Existenz von Asthma oder COPD hinweisen. Studien haben gezeigt, dass Patienten mit hohen Werten typischerweise eine verbesserte Reaktion auf bestimmte Behandlungen wie Kortikosteroide aufweisen. Dies hilft bei der Minimierung der Atemwegsentzündung, was zu einer verbesserten Lungenfunktionalität im Laufe der Zeit führt.
Die Blutuntersuchungen spielen auch eine wesentliche Rolle bei der Berücksichtigung von gleichzeitig unter Asthma oder COPD littenen Krankheiten, einschließlich kardiovaskulärer Erkrankungen und Diabetes. Dieser Allrounder-Dienstprogramm, das von einfachen peripheren venösen Blutstücken angeboten wird, belastet seine Verwendung in gezielten diagnostischen Aufbauplänen trotz seines begrenzten Umfangs zur Bestätigung von ACO.
Im Rahmen der regelmäßigen Nachsorgeversorgung von Asthma und COPD allein führen Ärzte üblicherweise Blutuntersuchungen durch, um die Wirksamkeit von Therapien zu überwachen. Angenommen, ein Patient reagiert nicht gut genug, obwohl sie die verschriebenen Medikamentenroutinen ernsthaft ernsthaft haben. In diesem Fall randet es Anzeichen auf, die auf Krankheitsüberlappungsmerkmale hinweisen, die nicht zuvor erkannt wurden, was auf die ACO -Existenz spezifisch hinweist, wenn sie mit anhaltenden Symptomen verbunden sind, die mit beiden im Laufe der Zeit gehaltenen individuellen Krankheiten verbunden sind.
Obwohl routinemäßige Blutuntersuchungen vorteilhafte Einblicke in Organleistung Aspekte wie Leber- und Nierenfunktionen, Lipidprofilwerte, Vitaminmängel usw. liefern können, fügen sie alle die während der Formulierungsphase erforderlichen wesentlichen Datenpunkte hinzu, in denen personalisierte Aktionspläne entwickelt werden, die entwickelt werden, basierend auf der Basis von personalisierten Aktionsplänen, die entwickelt werden. auf jedes einzigartige klinische Präsentationsszenario.
Bei Summieren, obwohl es keine engagierte "Bluttest" gibt, die eine umfassende Diagnose von Asthma-Copd-Überlappungen aufgrund seiner facettenreichen Natur, die kombinierte pathologische Muster zeigt, die über jeden bestimmten Fall wahr bleiben, sollte die immense Bedeutung nicht untergraben, die diese Tests insgesamt in einem Inneren tragen. Eine breitere Perspektive in Bezug auf diagnostisches Management und vorgeschlagene Behandlungsstrategien, die sich um komplexe kardiopulmonale Störungen einschließlich ACO drehen.
Wie genau sind die Tests für Asthma-Copd-Überlappung?
Asthma und chronisch obstruktive Lungenerkrankung (COPD) überlappen oder ACO ist eine komplexe Erkrankung, die aufgrund genauer überlappender Symptome schwer zu diagnostizieren kann. Die bei der Diagnose dieser Erkrankung verwendeten Tests müssen Präzisionsfunktionen besitzen.
Lungenfunktionstests wie Spirometrie spielen eine wesentliche Rolle. Sie können jedoch nicht zwischen den beiden Bedingungen unabhängig voneinander unterscheiden. Einer der typischen Ansätze umfasst die Erkennung von eosinophilen Entzündungen, die häufig bei Asthma -Patienten vorhanden sind, in reinen COPD -Fällen während der Blut- oder Sputumuntersuchung im Allgemeinen nicht vorhanden sind.
Die Identifizierung von Personen mit ACO stützt sich hauptsächlich auf eine bestätigte, anhaltende Luftstrombeschränkung zusammen mit einer signifikanten Asthma -Vorgeschichte vor 40 Jahren, wie Dr. Magnussen aus dem Pulmonary Research Institute am Lung Clinic Grosshansdorf angegeben (Magnussen et al., 2014). Die Aussage impliziert, dass die Diagnose nicht nur auf die Genauigkeit der Testmethoden, sondern auf umfassende Krankengeschichte des Patienten beruht.
Neuere Studien haben sich mit der Verwendung von Strategien zur Entdeckung von Biomarkern zur besseren Genauigkeit befasst. Es kann immer noch Variationen geben, die es schwieriger machen, ACO mit einzelnen Tests oder Biomarkern genau zu diagnostizieren, wie von Dr. Sator L Lehtimäki vom Universitätsklinikum Tampere erklärt. (Lehtimäki et al., 2019).
Unter Verwendung mehrerer diagnostischer Parameter wie hoher Blutblut -Eosinophil -Zahlen und einer Geschichte von Asthma hilft es, Personen mit COPD zu unterscheiden, die überlappende Merkmale haben, die von Prof. Don D. Sin von der University of British Columbia betont werden (Sin et al., 2017). Dies verstärkt die Notwendigkeit detaillierter Krankengeschichte in Verbindung mit den Laborergebnissen weiter. Darüber hinaus schlug Dr. Klaus F Rabe aus der Lungenklinik Grosshansdorf eine umfassende Prüfung vor, die eine CT-Scan-Bildgebung umfasste, und erwähnte, dass "hochauflösende Computertomographie dazu beitragen kann, Patienten zu identifizieren, die Anzeichen beider Entzündungen zeigen".
Zusammenfassend lässt sich sagen, dass aktuelle diagnostische Instrumente wie Spirometrie und Entzündungsmarker aufschlussreiche Daten für eine genaue Diagnose liefern, und die Kombination dieser Ergebnisse mit klinischen Untersuchungen bleibt entscheidend. Die Kombination bietet einen ganzheitlicheren Ansatz, um das Asthma-COPD-Überlappungssyndrom genau zu identifizieren.
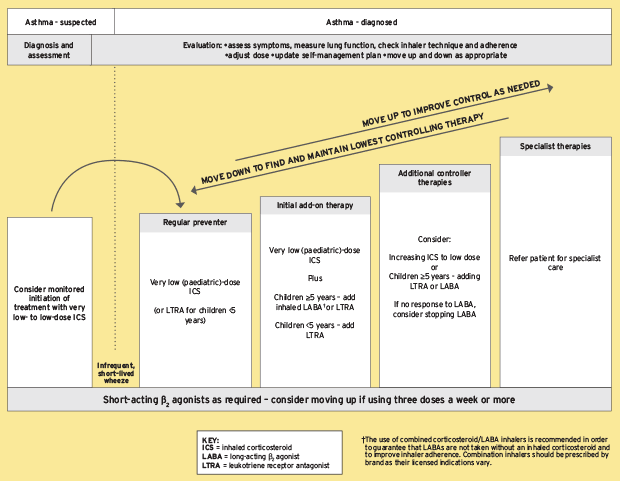
Was sind die Behandlungen für Asthma-Copd-Überlappungen??
Die Behandlung von Asthma-COPD-Überlappung (ACO), die aufgrund seiner doppelten Natur kompliziert sind. Ziel ist es, Symptome zu behandeln, die mit beiden Krankheiten verbunden sind, gleichzeitig Flare-ups zu verhindern und den Fortschritt nach Möglichkeit zu verlangsamen.
- Pharmakologische Therapie: Dies bildet den Eckpfeiler der Verwaltung von ACO. Im Allgemeinen sind Inhalatoren Erstline-Behandlungsoptionen, einschließlich langwirksamer Bronchodilatatoren, die die Obstruktion wie Tiotropium-Formoterol oder Salmeterol verringern. Inhalations -Corticosteroide (ICs) wie Fluticason Mometason werden auch üblich
- Kombinationstherapie: Oft wird eine Kombination von Medikamenten mit ICs und einer oder mehreren Bronchodilatatoren empfohlen, um die Patienten optimal zu behandeln. Im Wesentlichen haben Patienten eine „Triple-Strategie“ anwesend
- Lungenrehabilitation: Enthält Patientenerziehung, psychosoziale Unterstützung, Training für Bewegung und Ernährungsberatung, um die körperliche Ausdauer zu verbessern, Atemnot zu verringern und die Gesamtlebensqualität zu verbessern.
- Impfungen: Regelmäßige Impfungen gegen Lungenentzündung und jährliche Grippeimpfungen werden empfohlen, schutzbedürftige Lungen vor wiederkehrenden Infektionen zu schützen, die häufig akute Episoden bei anfälligen Personen auslösen
- Biologische Therapien: Für Personen mit häufigen Exazerbationen trotz regelmäßiger Verwendung empfohlener Behandlungen können monoklonale Antikörper auf spezifische Immunantworten berücksichtigt werden. Dazu gehören Omalizumab (für Patienten mit schwerem allergischem Asthma), Mepolizumab und Benralizumab (beide für den eosinophilen Phänotyp).
- Lebensstilveränderungen: Raucherentwöhnung, Aufrechterhaltung eines gesunden Körpergewichts und Gewährleistung einer ausreichenden körperlichen Aktivität. Diese spielen wesentliche Rollen nicht nur bei der Kontrolle der Symptome, sondern auch bei der Verlangsamung des Fortschreitens der Krankheit, wodurch die Qualität der Lebenserwartung verbessert wird
- Selbstmanagementpläne: Bereitstellung eines schriftlichen Plans, in dem dargelegt wird
- Operation der Lungenvolumenreduktion: Schwere nicht reagierende Fälle auf andere traditionelle Interventionen erfordern möglicherweise drastischere Maßnahmen. Pulmonologen greifen auf chirurgische Eingriffe wie eine Lungenvolumenreduktion (LVRs), die endoskopische Klappenplatzierung und sogar die Transplantation in extremen Fällen zurück. Dies sind jedoch in der Regel die letzten Resorts, die untersucht wurden, wenn alles andere fehlschlägt.
- Zuletzt ist das sich entwickelnde Bereich der Präzisionsmedizin vielversprechend und bietet gezielte, individuelle, einzigartige genetische, molekulare Profilbiomarker an. Dieser Ansatz befindet sich noch in der Forschungsphase und wird potenziell revolutionieren, wie wir diese komplexen Krankheiten in Zukunft behandeln.
Die oben genannten Behandlungen können erheblich helfen, Symptome zu behandeln und die Lebensqualität für die meisten Patienten zu verbessern. Die patientenzentrierte Versorgung ist unerlässlich - Einzelpersonen müssen eng mit ihrem Gesundheitsdienstleister zusammenarbeiten, um zu entscheiden, welche therapeutische Strategie oder Kombination am besten zu ihrem spezifischen Zustand passt.
Es ist auch wichtig zu beachten, dass das Ansprechen auf die Behandlung bei verschiedenen Personen signifikant variiert. Daher wird die regelmäßige Überwachung des Fortschreitens der Krankheit entsprechend entscheidend für die Anpassung der Behandlungspläne. Forscher untersuchen ongo neuere Wege, einschließlich entzündungshemmender Arzneimittel, die auf bestimmte Wege abzielen, die an beiden Krankheiten getrennt und gemeinsam darauf abzielen, eine bessere Kontrolle über Exazerbationen sowie die Verbesserung der Lungenfunktionen zu verbessern, wodurch der Gesamtverfall der Gesamtrate verlangsamt wird.
Mit Fortschritten in der medizinischen Wissenschaft und einem wachsenden Verständnis der zugrunde liegenden pathophysiologischen Prozesse möchten wir wirksame Strategien darstellen, um Ärzte weltweit ordnungsgemäß auszuräumen, um diese Hybriderkrankung ordnungsgemäß zu bekämpfen, letztendlich die Gesundheitsergebnisse zu verbessern und die Belastung der von Asthma-Copd-Überlappungen betroffenen Personen zu verringern.
Kann Asthma-Copd-Überlappung geheilt werden?
Nein, derzeit gibt es keine Heilung für Asthma-Copd-Überlappungen. Dies mag zwar entmutigend klingen, aber es ist wichtig zu beachten, dass das ordnungsgemäße Management die Lebensqualität und das Fortschreiten der Krankheiten erheblich verbessern kann.
Das Hauptziel bei der Behandlung von ACO besteht darin, die Symptome zu kontrollieren, Verschlechterungen zu verhindern und die Gesamtlungenfunktion zu verbessern. Dies beinhaltet den regelmäßigen Einsatz verschriebener Medikamente wie Bronchodilatatoren oder Kortikosteroide, die zur Behandlung von Atemwegsentzündungen helfen, wodurch die symptomatische Belastung bei Patienten gemildert wird.
Der Schwerpunkt auf Änderungen des Lebensstils wie der Vermeidung der Exposition gegenüber Reizstoffe wie Tabakrauch, der Behandlung des Körpergewichts und der Aufrechterhaltung körperlicher Aktivität neben einer ausgewogenen Ernährung verbessert die Ergebnisse der Patienten und erleichtert so ein gesünderes Leben auch unter chronischen Bedingungen wie dem „Überlappungs -Syndrom“. Eine regelmäßige Impfung gegen Grippe -Pneumokokken verringert auch das Risiko schwerer infektiöser Komplikationen, was möglicherweise bestehende Lungenpathologien verschlimmert.
Lungenrehabilitationsprogramme, in denen die Bildungssitzungen im Abziel von Selbstverwaltungsfähigkeiten, Trainingstherapie und psychosozialer Unterstützung betont werden, sind trotz des unheilbaren Charakters dieser Krankheiten maßgeblich an der Bereitstellung umfassender Versorgung.
Zusammenfassend lässt sich sagen, dass die derzeitige medizinische Landschaft keine Heilung für Asthma-Copd-Überlappungen bietet, aber nicht bedeutet, dass Personen, bei denen ACO diagnostiziert wurde, keine Erfüllung von Leben führen kann. Der zentrale Fokus liegt auf der effektiven Behandlung von Symptomen, der Verhinderung von Verschlechterungen und der Einhaltung des Fortschreitens der Krankheiten so weit wie möglich durch Medikamente, Lebensstilveränderungen und regelmäßige Gesundheitsuntersuchungen.
Die potenziellen Kunden sehen vielversprechend aus, da die Forschungsergebnisse auf neue Behandlungsdurchbrüche abzielen, die uns möglicherweise näher an die Suche nach endgültigen Lösungen für Erkrankungen wie das „Überlappungssyndrom“ bringen. Bis dahin setzen wir unseren Schritt in Richtung optimaler Symptomkontrolle fort und gewährleisten eine verbesserte Langlebigkeit und Lebensqualität für diejenigen, die unter dem kombinierten Einfluss der asthmatischen und COPD -Pathologie leiden.













 Bewertet mit 26,523+ Bewertungen ausgezeichnet
Bewertet mit 26,523+ Bewertungen ausgezeichnet