Psoriasis de uñas vs hongo: causas, tratamiento y diferencias

Mantener la salud de las uñas no se trata solo de la estética, es un marcador significativo de bienestar físico general. Las uñas sirven roles cruciales, como salvaguardar las puntas tiernas de nuestros dedos y dedos de los pies y mejorar la sensibilidad del tacto fino. Sin embargo, varias personas enfrentan problemas relacionados con varios trastornos de las uñas que afectan su bienestar junto con la confianza en sí mismo.
La psoriasis de uñas y las infecciones fúngicas son dos irregularidades prevalentes que afectan un número bastante grande a nivel mundial que causa ambas interrupciones visuales junto con la angustia corporal. La psoriasis se erige como un trastorno autoinmune recurrente y que afecta crónicamente alrededor del 2-3% de población en todo el mundo.
Aunque la psoriasis afecta principalmente las afecciones de la piel, las anormalidades de las uñas siguen siendo una preocupación crítica asociada con esta dolencia también.
Investigación Lo más destacado entre el 15% y el 79% de las personas diagnosticadas que tienen sintomología psoriásica muestran signos vinculados específicamente hacia la psoriasis de las uñas en algún momento. Además, las proyecciones de por vida para estos síntomas que aparecen varían desde altas probabilidades que alcanzan hasta el 80-90%.
Diferenciar entre estas dos condiciones es crucial para los protocolos de tratamiento apropiados porque a pesar de presentar síntomas similares, como la decoloración o el engrosamiento de las uñas, provienen de causas completamente divergentes: la respuesta autoinmune incita la psoriasis de las uñas, mientras que la invasión de hongos resulta en onicomicosis.
Dr. John Davis III, El reumatólogo de Mayo Clinic señala que "el diagnóstico erróneo a menudo ocurre debido a similitudes de síntomas; sin embargo, los tratamientos varían ampliamente". Por lo tanto, los profesionales médicos deben emplear métodos específicos como exámenes KOH o biopsias que ayuden a lograr un diagnóstico preciso.

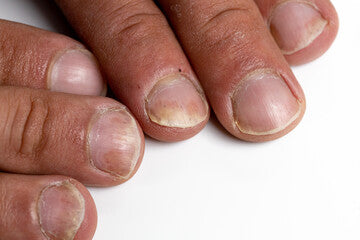
La psoriasis de uñas es un tipo específico de enfermedad psoriásica que influye en la salud de las uñas. Manifestando como un trastorno autoinmune, la respuesta inmune del cuerpo ataca erróneamente las células de la piel sanas, lo que lleva a cambios en la apariencia y la textura de las uñas.
La literatura médica actual clasifica la psoriasis de las uñas bajo enfermedades crónicas, continúa para duraciones prolongadas o se repite con frecuencia con el tiempo. Implica principalmente irregularidades como picaduras (pequeñas abolladuras o depresiones en la superficie), coloraciones anormales (decoloración amarilla -roja a menudo comparada con las gotas de aceite, o la separación de la uña afectada del lecho subyacente comúnmente llamado Onicólisis con posibles desarrollos en condiciones más severas como el 'estiramiento de uñas' si no se trata.
Característicamente inherente a los diagnosticados con otras formas de psoriasis, casi 50% De las personas que se ocupan de la sintomología basada en la piel, exhiben aún más signos de psoriasis de uñas y pueden manifestarse como picaduras de uñas (sangría en las uñas), onicólisis (separación de la placa de uñas del lecho de uñas), manchas de aceite (decoloración del lecho de uñas), distrofia e hiperqueratosis subungueal.

La causa exacta de la psoriasis de uñas permanece indefinida en la literatura médica; Sin embargo, una respuesta inmune hiperactiva parece jugar un papel fundamental. Las células inmunes se dirigen incorrectamente a las células de piel y uñas sanas que conducen a una rotación de células aceleradas que produce aún más la apariencia característica de picada o engrosada observada con esta condición.
Varios factores de riesgo se han implicado en el inicio y la progresión de la psoriasis de las uñas:
Ciertos desencadenantes exacerban la gravedad de los síntomas, como el estrés, las lesiones en las uñas debido a los factores ambientales (en clima frío) y duchas/baños excesivamente calientes que debilitan la barrera de humedad natural, invitando así a las infecciones fúngicas que imitan y agravan los problemas existentes relacionados con la psoriasis de uñas, etcétera.
La psoriasis de las uñas se manifiesta a través de varios cambios observables en las uñas. Estas alteraciones abarcan tanto la apariencia como la estructura, lo que afecta no solo la estética sino también la salud general de las uñas.

La onicomicosis, comúnmente conocida como hongo de uñas, es una condición prevalente caracterizada por la invasión de organismos microscópicos, fungi, en las uñas. Estos hongos prosperan en entornos cálidos y húmedos que hacen objetivos principales de los pies humanos debido a su vivienda habitual dentro de los zapatos, un caldo de cría ideal que garantiza la propagación de hongos continuos.
La infección comienza como una mancha blanca o amarilla debajo de la punta de la uña o la uña del pie que se profundiza gradualmente, lo que provoca un daño de uñas considerable si no se trata durante períodos prolongados.
Los informes de NHS UK indican aproximadamente 2.7% La población se ve afectada anualmente con los casos de onicomicosis que superan en número a las incidentes de psoriasis de uñas que mantienen significativamente su estado entre las condiciones comunes de alto rango que afectan la calidad general de la salud global de manera consistente
Afectando fundamentalmente la integridad estructural junto con la degradación visual: decoloración, espesamiento, etc. forman síntomas parciales observados principalmente durante las etapas iniciales que luego progresan hacia manifestaciones físicas dolorosas como la incomodidad mientras camina debido a la hinchazón extrema alrededor de las áreas infectadas además de los riesgos potenciales de propagación asociados con la progresión de la enfermedad no controlada.

La onicomicosis ocurre debido a la invasión de hongos en uñas; Estos organismos generalmente incluyen dermatofitos, levaduras o moldes no dermatofíes. La exposición ambiental a menudo marca el punto de contacto inicial con dichos elementos que se mueven gradualmente debajo de los lechos de uñas que inician su ciclo destructivo orientado a una degradación constante.
Varios factores de riesgo aumentan significativamente las posibilidades de desarrollo de la onicomicosis:
La onicomicosis o el hongo de las uñas se presenta con varios cambios observables:
La psoriasis de las uñas y el hongo de uñas, aunque compartiendo algunas manifestaciones similares, son condiciones fundamentalmente diferentes, cada una de las cuentas de características únicas que ayudan a su clara diferenciación:
En comparación de apariencia y síntomas: ambos trastornos pueden mostrar la decoloración o el engrosamiento de las uñas; Sin embargo, la psoriasis de uñas a menudo incluye decoloraciones de 'caída de aceite', mientras que la onicomicosis se inclina hacia los tonos blancos a marrón amarillo inicialmente que aumentan los tonos gradualmente más profundos con el tiempo. Además, en contraste con los bordes desmoronados comúnmente vistos por la onicomicosis, las picaduras (depresiones pequeñas) con frecuencia significan la presencia de psoriasis en las uñas.
El hongo de las uñas supera con creces los números en relación con los afectados por la psoriasis de uñas. Se estima que 3 millones de personas sufren de onicomicosis anualmente dentro del Reino Unido en comparación con aproximadamente 12000 –24000 casos registrados para la última condición según las tendencias de datos del NHS.
Poseer una predisposición genética junto con la sintomología existente basada en la piel influye ampliamente en la probabilidad de aspectos relacionados con el desarrollo involucrados con la psoriasis en las uñas. En la edad avanzada de contraste, y los sistemas inmunes comprometidos que resultan en enfermedades de salud preexistentes como la diabetes además de la exposición al medio ambiente forman factores de riesgo primarios atribuidos a la progresión de inicio asociada con infecciones fúngicas.
Un diagnóstico preciso es crucial para determinar si un individuo tiene psoriasis de uñas o onicomicosis ya que los tratamientos difieren significativamente.
Examen clínico: el primer paso para diagnosticar cualquiera de estas afecciones implica una inspección visual exhaustiva por parte de profesionales de la salud experimentados para identificar signos característicos como la decoloración, las picaduras o el engrosamiento.
Pruebas de laboratorio: una identificación adicional a menudo requiere exámenes de laboratorio donde la microscopía directa que utiliza soportes de hidróxido de potasio ayuda a visualizar los elementos fúngicos atribuidos a casos de onicomicosis principalmente.
Recortes de uñas y raspados de piel: las muestras obtenidas de las áreas sospechosas se cultivan en entornos de laboratorio para identificar hongos responsables de causar infecciones. Según La Asociación Británica de Dermatólogos, lleva aproximadamente 3 semanas antes de confirmar los resultados negativos de la conducta de la prueba posinicial.
Biopsia: en casos complejos, los médicos recurren a biopsias de uñas que implican la eliminación de pequeñas secciones de uñas afectadas que los estudian microscópicamente la confirmación de sospechosos diagnósticos de manera concluyente.

El tratamiento para la psoriasis de uñas emplea un enfoque multifacético que varía según la gravedad de los síntomas y el perfil de salud general de los pacientes.

Abordar la onicomicosis implica un enfoque integral que integra las intervenciones medicinales junto con los cambios de estilo de vida vitales dirigidos a fomentar un entorno inhóspito contra el crecimiento de los hongos:
Mantener un ojo vigilante de los cambios en la salud de las uñas forma un aspecto importante del bienestar general. Si se observa alguna alteración: decoloración, engrosamiento o separación del lecho subyacente, buscar asesoramiento profesional sigue siendo el curso de acción más prudente.
Particularmente para personas con afecciones de salud preexistentes como diabetes o enfermedades autoinmunes que debilitan las capacidades de respuesta inmune, aumentando así la probabilidad de susceptibilidad contra tales trastornos, los chequeos regulares siguen siendo un enfoque muy recomendable que garantice un diagnóstico temprano y la consiguiente aplicación de tratamiento.
Las señales que señalan la incomodidad física, incluido el dolor mientras caminan debido al aumento de la hinchazón alrededor de las áreas infectadas, indican intervención médica urgente sin demoras. Además, los síntomas persistentes que no responden a las medidas de autocuidado implementadas en el hogar requieren una rápida consulta con los profesionales de la salud, ya que podría indicar escenarios complejos que requieren participaciones terapéuticas más agresivas.
La mitigación de los riesgos asociados con la psoriasis de las uñas y la onicomicosis en gran medida circulan medidas preventivas específicas diseñadas para mantener la salud óptima de las uñas.
Para evitar brotes relacionados con la psoriasis de uñas:
Por lo tanto, inculcar estas prácticas recomendadas dentro de los estilos de vida de rutina ayuda a crear un entorno menos propicio para que tales condiciones prosperen, por lo tanto, promueven resultados más saludables sobre las perspectivas a largo plazo.
La psoriasis de las uñas y la onicomicosis son trastornos prevalentes de las uñas con diferentes raíces: el primero es un trastorno autoinmune, mientras que el segundo se relaciona con la invasión fúngica. A pesar de sus síntomas similares, el diagnóstico preciso a través de inspecciones clínicas o pruebas de laboratorio es vital ya que los tratamientos difieren ampliamente. El tratamiento implica aplicaciones tópicas y medicamentos orales combinados con prácticas de higiene diligentes destinadas a prevenir una mayor progresión y garantizar la recuperación. Los hábitos de humectación regulares, el uso de desgaste protector y el mantenimiento de buenas rutinas de higiene forman parte de las estrategias de prevención en ambas condiciones.
Diferenciar entre la psoriasis de uñas y una infección por hongos implica observar las características únicas de cada condición. La psoriasis de uñas a menudo incluye decoloraciones y picaduras de 'caída de aceite', mientras que la onicomicosis se inclina hacia los tonos blancos a marrón amarillo con bordes desmoronados.
El tratamiento del hongo de las uñas generalmente emplea cremas antimicóticas o medicamentos como el ciclopirox y el efinaconazol, mientras que las drogas orales terbinafina e itraconazol son opciones comunes en casos obstinados. Para el manejo de la psoriasis de uñas, principalmente tratamientos tópicos que contienen corticosteroides o retinoides junto con los análogos de vitamina D forman parte de los protocolos terapéuticos que los médicos recomendan con frecuencia.
Detectar si es psoriasis o hongo requiere una consulta profesional de salud porque los síntomas comparten similitudes, pero las causas subyacentes difieren significativamente. Las inspecciones clínicas junto con los exámenes de laboratorio ayudan a distinguir uno de otro de manera efectiva.
El mejor tratamiento para la psoriasis de uñas varía según la gravedad de los síntomas; Sin embargo, los enfoques combinados que incluyen ungüentos medicados, la terapia de luz UV además de los productos biológicos inyectables han mostrado resultados prometedores, y la mayoría de las personas se ven afectadas ampliamente.
Las causas detrás del inicio de la psoriasis en las uñas siguen siendo en gran medida desconocidas, pero la investigación indica una respuesta inmune hiperactiva como un factor contribuyente primario. Predisposición genética Los niveles de estrés rebelde incluso las uñas de trauma físico parecen mejorar considerablemente las posibilidades de susceptibilidad.








Plus get the inside scoop on our latest content and updates in our monthly newsletter.