
 Instagram
Instagram
Top 10 chronische aandoeningen en ziekten

Related products


Chronische aandoeningen en ziekten
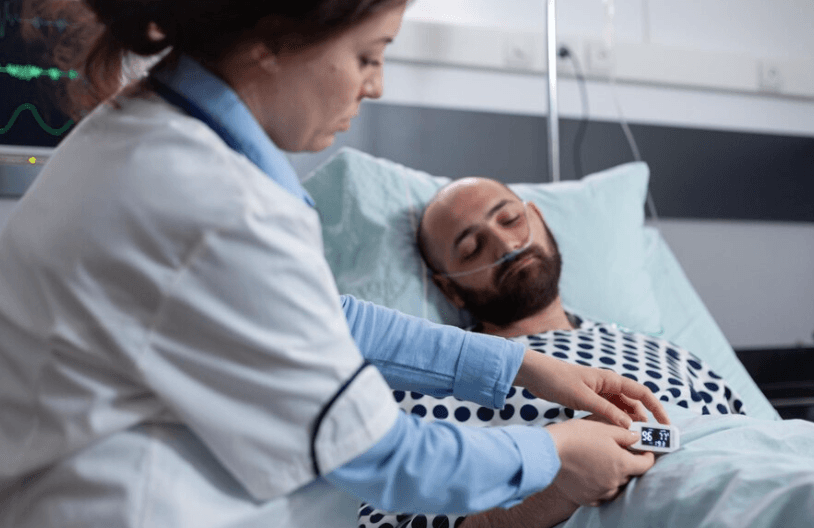
Chronische gezondheidsproblemen vertegenwoordigen langdurige medische problemen, die geen duidelijke oplossing hebben en door iemands leven of ten minste een paar maanden duren. Deze aandoeningen zijn langdurig, waardoor regelmatig medisch toezicht nodig is en mogelijk dagelijkse taken belemmert. Hun symptomen variëren, variërend van stabiliteit tot incidentele intensivering of geleidelijke verslechtering. Veel personen met dergelijke kwalen worstelen met voortdurend ongemak, de ingewikkeldheden van gezondheidszorgprocedures, potentiële maatschappelijke misvattingen, financiële lasten van behandeling of verminderde inkomsten en de emotionele tol van het doorstaan van een blijvende ziekte. Een voedzaam dieet omarmen, deelnemen aan geschikte oefeningen en het behouden van sociale banden die iemands algemene gezondheid verhogen.
1. Alcoholmisbruik
Alcoholmisbruik, vaak alcoholisme of alcoholgerelateerde stoornis (ARD), duidt op een persistent gezondheidsprobleem dat wordt gekenmerkt door een onvermogen om alcoholinname te reguleren of te stoppen, wat leidt tot negatieve maatschappelijke, werkgerelateerde of gezondheidseffecten. Deze complexe aandoening omvat zowel lichamelijke als mentale elementen.
Oorsprong: De wortels van alcoholmisbruik zijn divers, voortkomend uit genetische, externe, mentale en maatschappelijke invloeden. Stressvolle omgeving, trauma's uit het verleden, maatschappelijke gevolgen en ongecompliceerde alcohol toegankelijkheid bevorderen het begin en de bestendiging van alcoholmisbruik. Sommigen consumeren alcohol om met stress, verdriet of andere psychologische gezondheidsproblemen om te gaan.
Prevalentie: Wereldwijd is alcoholmisbruik wijdverbreid en treft talloze personen. De Wereldgezondheidsorganisatie stelt dat alcohol elk jaar meer dan 3 miljoen doden resulteert. Het is een van de belangrijkste redenen voor vermijdbare ziekte en dood in verschillende landen.
Genetische factoren: Gegevens impliceren een erfelijke neiging tot alcoholisme. Onderzoek naar tweelingen en verwantengroepen toont aan dat mensen met alcoholische familieleden met meer alcoholisme risico's lopen. Genen zijn echter slechts een deel van de vergelijking; Externe voorwaarden en individuele beslissingen zijn van vitaal belang.
Gevolgen: De resultaten van alcoholmisbruik zijn lichamelijk, mentaal of maatschappelijk. Continue alcoholinname veroorzaakt leverproblemen zoals cirrose, hart- en maagproblemen en verminderde immuniteit. Mentaal wordt men geconfronteerd met stemmingsstoornissen, zorgen, cognitieve problemen en verhoogd zelfmoordrisico's. Societaal veroorzaakt het relatiebepalingen, werkloosheid, monetaire moeilijkheden en juridische problemen.
Pijnvereniging: Overmatig alcoholgebruik leidt tot fysiek ongemak. Aandoeningen zoals leverschade, gastritis en pancreatitis, vaak gerelateerd aan overconsumptie, zijn pijnlijk. Ook veroorzaakt het terugtrekken uit alcohol ernstige pijnsymptomen zoals migraine, spier ongemak en verhoogde gevoeligheid.
Pijnverwijdering: Het verlichten van alcoholgerelateerde pijn hangt grotendeels af van zijn oorsprong. Intrekking-geïnduceerde pijn wordt behandeld met bepaalde medicijnen onder begeleiding van een arts. Algemene pijnstillers moeten voorzichtig worden toegediend, omdat ze leveraandoeningen bij alcoholmisbruikers verslechteren.
Therapie: Behandeling van alcoholmisbruiken gaat meestal voor medische en gedragsmethoden. Ontgifting, bij voorkeur onder medische observatie, is de eerste stap. Latere stappen omvatten gedragstherapie, medicijnen, psychologische gezondheidshulp en gemeenschappelijke groepen. Een allesomvattende methode die zowel fysieke als mentale aspecten aanpakt, is van vitaal belang voor genezing.
Preventie: Maatregelen om te voorkomen dat alcohol misbruik omvat, omvatten het vergroten van het bewustzijn over de gevaren van overmatig drinken, het beperken van de alcohol toegankelijkheid van jongeren en vroege steun voor gevoelige personen. Het creëren van ondersteunende omgeving en het geven van coping -vaardigheden zijn van groot belang bij het dwarsbomen van alcoholmisbruik.
2. De ziekte van Alzheimer en aanverwante dementie
De ziekte van Alzheimer (AD) en andere cognitieve tekorten geassocieerd met veroudering zijn chronische neurologische aandoeningen die de levens van getroffen individuen aanzienlijk beïnvloeden. Personen die deze aandoening ervaren, onderscheiden zich door een progressieve verslechtering van cognitieve vaardigheden, waaronder geheugenstoornissen en een onvermogen om routinematige activiteiten uit te voeren. Bijgevolg worden ze volledig afhankelijk van anderen en ervaren ze een verminderde levensstandaard.
De ziekte van Alzheimer is het heersende soort dementie, inclusief ongeveer 60-80% van de totale gevallen van dementie. De aandoening wordt onderscheiden door de afzetting van amyloïde plaques en tau -klitten in de hersenen, wat uiteindelijk resulteert in neuronale ondergang. Niettemin is dementie een meer uitgebreide classificatie van neurologische ziekten die een reeks geheugen-, cognitie- en gedragsstoornissen omvatten, waarvan de ziekte van Alzheimer slechts één specifieke subgroep vertegenwoordigt.
De etiologie van de ziekte van Alzheimer en bijbehorende cognitieve problemen blijft raadselachtig. Men denkt dat de etiologie van dit fenomeen een veelzijdige interactie inhoudt tussen genetische aanleg, omgevingsinvloeden en individuele levensstijlkeuzes. Risicofactoren omvatten verschillende variabelen, zoals toenemende leeftijd, een familiale aanleg voor de aandoening en specifieke genetische variaties. Bovendien kunnen sommige medische aandoeningen zoals hartaandoeningen, diabetes, hypertensie en variabelen zoals hoofdletsel de kwetsbaarheid voor neurodegeneratieve ziekten vergroten.
Dementie vormt een aanzienlijke uitdaging voor de volksgezondheid in het Verenigd Koninkrijk. Van ongeveer 850.000 personen wordt verwacht dat ze met dementie verblijven, waarbij de ziekte van Alzheimer het heersende subtype is. De bovengenoemde numerieke waarde zal naar verwachting tegen 2025 een miljoen overtreffen vanwege een groeiende oudere demografie en een opwaartse trend in de levensverwachting.
De functie van genetica is van aanzienlijk belang bij de ontwikkeling en progressie van de ziekte van Alzheimer. Bepaalde genetische anomalieën, waaronder mutaties in het APOE ε4 -allel, zijn geïdentificeerd als risicofactoren. Desalniettemin biedt de aanwezigheid van een familiale afkomst geassocieerd met de ziekte van Alzheimer, hoewel het de gevoeligheid vergroot, geen absolute zekerheid van de manifestatie van de aandoening. De ziekte van Alzheimer wordt vaak toegeschreven aan erfelijke, omgevings- en gedragsfactoren, met name in gevallen die zich in latere levensstadia manifesteren.
De ziekte van Alzheimer en andere cognitieve ziekten beïnvloeden de cognitieve capaciteit en het vermogen om dagelijkse activiteiten uit te voeren aanzienlijk. De vroege tekenen omvatten vaak geheugenstoornissen, de neiging om items verkeerd te plaatsen en uitdagingen die dagelijkse activiteiten uitvoeren. Naarmate de ziekte vordert, ondergaan individuen cognitieve stoornissen, emotionele instabiliteit, uitdagingen in interpersoonlijke communicatie en een verslechtering van hun vermogen tot zelfzorg. Uiteindelijk wordt het absoluut noodzakelijk om 24 uur per dag toezicht en zorg te bieden.
Het bewijs geeft aan dat het aannemen van een gezonde levensstijl wordt geassocieerd met een verminderde kans op het ontwikkelen van Alzheimer. Deze maatregelen omvatten de naleving van een goed uitgebalanceerd voedingsregime, consistente deelname aan lichaamsbeweging, het handhaven van een optimale body mass index en het vermijden van zowel roken als overmatige alcoholinname. Bovendien bevorderen hersenstimulerende activiteiten, zoals lezen, het oplossen van puzzels en deelname aan sociale interacties, het cognitief welzijn aanzienlijk bevorderen en beschermen tegen cognitieve verslechtering.
De ziekte van Alzheimer en bijbehorende cognitieve tekorten zijn ingewikkeld en formidabele neurologische aandoeningen die een significante invloed hebben op een wereldwijde schaal, die miljoenen individuen beïnvloeden. Hoewel de ontdekking van een definitieve behandeling voor deze aandoeningen ongrijpbaar blijft, voortdurend onderzoeksinspanningen en de goedkeuring van een uitgebreide strategie om zorg te verzorgen, die pijnmanagement omvat en een gezonde levensstijl bevordert, bieden ze een sprankje hoop voor personen die worden getroffen door deze kwalen. Door voortdurende inspanningen willen we het algehele welzijn van personen getroffen door Alzheimer en andere cognitieve ziekten verbeteren.
3. Artritis (artrose en reumatoïde)
Artritis, een categorie gewrichtsgerelateerde aandoeningen, omvat een gevarieerd scala aan voorwaarden van meer dan 100. De uitdrukking in kwestie wordt vaak gebruikt om zaken over de onderlinge verbindingen van gewrichten en de resulterende sensaties van ongemak te verduidelijken. De enorme invloed van dit fenomeen op individuen is duidelijk. Er zijn twee algemeen waargenomen manifestaties van deze aandoening, artrose (OA) en reumatoïde artritis (RA), die worden gecategoriseerd als soorten artritis, maar hebben verschillende kenmerken en oorzaken.
Osteoartritis (OA), soms degeneratieve artritis, wordt gekenmerkt door de progressieve verslechtering van articulair kraakbeen, die voornamelijk gevallen beïnvloeden zoals de knieën, heupen, handen en wervelkolom. Aan de andere kant wordt reumatoïde artritis (RA) geclassificeerd als een auto -immuunvoorwaarde waarin het immuunsysteem ten onrechte zijn aanval op de synoviale voeringen van de gewrichten leidt, wat leidt tot ontsteking en de mogelijkheid van daaropvolgende gewrichtsstoornissen.
Artritis levert een prominente bijdrage aan pijn en handicap binnen het Verenigd Koninkrijk, zoals de National Health Service (NHS) stelt. Reumatoïde artritis (RA) heeft invloed op een populatie van meer dan 400.000 personen, terwijl artrose (OA) ongeveer 8,75 miljoen personen ertoe aanzet om medische interventie na te streven.
Artritis heeft aanzienlijk invloed op de kwaliteit van leven van een individu als gevolg van de aanwezigheid van pijn, verminderde bewegingsbereik, ontstekingen en gewrichtsstijfheid. Naarmate de progressie van deze symptomen toeneemt, leidt dit tot permanente gewrichtsschade en misvormingen. De slopende pijn geassocieerd met deze ziekten vormt vaak aanzienlijke uitdagingen voor het dagelijkse functioneren van individuen en een substantieel risico voor hun mentale welzijn. Het behandelen van artritische pijn omvat vaak het gebruik van farmacologische interventies, betrokkenheid van fysiotherapie en aanpassingen van de levensstijl.
Niet-steroïde ontstekingsremmende geneesmiddelen (NSAID's), analgetica en ziektemodificerende anti-reumatische geneesmiddelen (DMARD's) worden vaak voorgeschreven therapeutische interventies voor artritis, specifiek voor personen met de diagnose reumatoïde artritis (RA). Gezamenlijke vervangingsoperatie kan nodig zijn in gevallen van een ernstige aandoening. De term "preventieve maatregelen" omvat een divers scala aan strategieën, waaronder het handhaven van een gezond lichaamsgewicht, regelmatige betrokkenheid bij lichamelijke oefeningen, het implementeren van letselpreventietechnieken en het onmiddellijk identificeren en oplossen van problemen. Het is noodzakelijk om te begrijpen dat reumatoïde artritis (RA) en artrose (OA) een definitief remedie missen ondanks therapeutische interventies voor symptoombeheer.
"Artritis" omvat een breed spectrum van gewrichtsstoornissen die de getroffen personen aanzienlijk beïnvloeden. Het verbeteren van de kwaliteit van leven en het verminderen van pijn en beperkingen voor personen die door deze aandoeningen worden getroffen, blijven van het grootste belang naarmate de vooruitgang in onderzoek en medische therapieën vooruitgang boeken. Zelfs met het continue streven naar verbeterde therapieën en een potentiële remedie, blijft de overheersende benadering van het beheer van artritis afhangen van een holistische strategie die medische interventie, fysiotherapie en wijzigingen in iemands levensstijl omvat.
4. Astma
Astma, een blijvende ademhalingsstoornis gekenmerkt door luchtwegontsteking en vernauwing, presenteert terugkerende afleveringen, presentatie van manifestaties zoals piepende ademhaling, oppervlakkige ademhaling, vernauwing van de borst en hoest. De precieze oorsprong van astma blijft een enigma, maar het wordt op grote schaal gehouden om voort te komen uit een veelzijdig samenspel van genetische en milieu -elementen. Typische katalysatoren voor astma omvatten allergene middelen zoals pollen en stofmijten, luchtweginfecties, blootstelling aan koude lucht, fysieke inspanning, rook en bepaalde medicijnen. Het bestaan van een genetische aanleg voor astma is niet te schaden, waarbij individuen een familiale geschiedenis van astma of andere allergische aandoeningen bezitten met een verhoogde gevoeligheid.
Astma beïnvloedt aanzienlijk een aanzienlijk segment van de bevolking van het Verenigd Koninkrijk. Astma UK -schattingen stellen voor dat ongeveer 5,4 miljoen personen momenteel worden behandeld voor deze kwaal. Dit vertaalt zich naar ongeveer 1 op de 11 jongeren en 1 op de 12 volwassenen die worstelen met de uitdagingen van astma. De gevolgen van deze kwaal op het bestaan van een individu zijn diepgaand, omdat de ernst van astma -exacerbaties varieert, met specifieke afleveringen die ziekenhuisopname vereisen.
Hoewel astma zelf niet direct aanleiding geeft tot ongemak, leidt de frequente aanvallen van hoesten en borstvernauwing die het vergezelt tot sensaties van ongemak of tederheid in de borst en bovenrug. Om dit ongemak te verlichten en de symptomatische uitdrukkingen te beheren, worden inhaleerbare bronchodilatoren zoals salbutamol vaak toegediend om snelle ontspanning en verwijding van de luchtwegen te induceren. Bovendien worden geïnhaleerde corticosteroïden, belichaamd door beclometason, gebruikt als een profylactische maatregel door ontstekingen te beperken en astma -afleveringen te voorkomen.
Het identificeren en omzeilen van individuele triggers hebben een van het grootste belang bij het beheren en pre-emption astma. Routinematige monitoring van longfunctie en rigoureuze therapietrouw aan voorgeschreven medicijnen zijn imperatieven bij het reguleren van deze aandoening. Hoewel astma een definitieve remedie mist, leiden individuen levens die worden gekenmerkt door normaliteit en vitaliteit met voorzichtig management. Verspreiding van kennis en bewustzijn, geharmoniseerd met een op maat gemaakte astma -actie blauwdruk, vormt cruciale elementen bij het afschrikken van ernstige exacerbaties en het verbeteren van de uitgebreide kwaliteit van leven voor die worstelen met deze aandoening.
Astma, een chronische ademhalingsaanval, introduceert complexiteiten voor getroffen individuen en artsen in de gezondheidszorg. Hoewel de precieze Genesis ongrijpbaar blijft, wordt het gepostuleerd om voort te komen uit genetische en omgevingsfactoren. Het beheer van astma vereist de identificatie van triggers, het gebruik van medicijnen om symptomatische uitdrukkingen te reguleren en de bestendiging van systematische monitoring om verergering te voorkomen. Met een goed afgeronde aanpak, worden individuen met astma-levens van boordevol vervulling genieten, waardoor het belang van verlichting en onderwijs bij het nastreven van dit doel wordt onderstreept.
5. Atriale fibrillatie
Atriale fibrillatie (AFIB) is een blijvende hartritmestoornis die wordt onderscheiden door een onregelmatige en vaak snelle hartslag. Het ontstaat uit afwijkende elektrische impulsen in de atria, de bovenste kamers van het hart, wat een tumultueus ritme oplevert. Deze aandoening escaleert de kans op beroerte, hartfalen en andere cardiovasculaire hachelijkheid.
Ontstaan
De ontstaan van Afib komt voort uit verschillende bronnen, die omvat:
- Verhoogde bloeddruk
- Kransslagader kwalen
- Valvulaire hartomstandigheden
- Hyperthyreoïdie
- Exorbitant alcoholgebruik
- Longaandoeningen
- Vroeger hartchirurgische procedures
Personen die AFIB -sporen van hun families erven, lopen een groter risico op het ontwikkelen van de aandoening dan degenen die geen familiegeschiedenis van de aandoening hebben. De atriale fibrillatie -onregelmatigheid (AFIB) is het meest voorkomende type abnormale hartritme, dat meer dan een miljoen mensen in het Verenigd Koninkrijk treft. Naarmate de algemene bevolking de komende halve eeuw ouder wordt, wordt dit aantal naar verwachting met een factor twee toenemen.
De symptomen van atriumfibrillatie zijn hartkloppingen, lichthoofdigheid, ondiepe ademhaling en vermoeidheid. Het vindt af en toe plaats bij afwezigheid van symptomen, daarom zijn periodieke medische onderzoeken vereist. Omdat AFIB atriumbloedstasis veroorzaakt, neemt de kans op stolselvorming toe, wat kan leiden tot een beroerte als ze onbehandeld blijven.
Pijn en verlichting: AFIB verwekt zelden ongemak, hoewel sommigen onrust of pijn tegenkomen als gevolg van bloedsomloopbeperkingen. Onmiddellijke medische aandacht blijkt onmisbaar als de pijn op de borst op de borst manifesteert. Niet-recept pijnmitigators bepaling voorbijgaande respijt, maar deskundige raadsman is absoluut noodzakelijk.
Therapeutica, uitsluiting en remedie: AFIB -therapeutica streven ernaar om het gewone hartritme te herstellen, een beroerte risico te beperken en de symptomen te beperken. Dit omvat:
- Farmaceutische middelen zoals bètablokkers of calciumkanaalblokkers
- Anticoagulantiemedicijnen voor afschrikking van stolsels
- Katheterablatie, een interventie om abnormaal impuls-verzinnen weefsel te ablateren of uit te wissen
- Lifestyle -veranderingen, inclusief bloeddrukregulering, gewichtsbeheer en inname van alcoholinname
Preventieve methoden omvatten risicofactorbeheer zoals hypertensie, het handhaven van een heilzame levensstijl en regelmatige medische evaluaties. Terwijl interventies AFIB beheren en de gevolgen ervan temperen, blijft een definitief wondermiddel ongrijpbaar. APT -toediening en tijdige interventies zijn van het grootste belang bij het versterken van het levenskaliber en het verzwakken van bijbehorende gevaren.
6. Autisme spectrumstoornis (ASS)
Autisme spectrumstoornis (ASS) vertegenwoordigt een veelzijdige neurologische kwaal die de ontluikende wetenschappelijke controle en maatschappelijke discussie heeft aangetrokken. De definitieve grenzen omvatten een reeks symptomen die voornamelijk sociale interactie- en communicatiecompetenties ondermijnen, vaak vergezeld van repetitief gedrag of gespecialiseerde belangen. Het opmerkelijke aspect van ASS ligt in zijn diversiteit, ingekapseld in de term 'spectrum'. Dit aspect erkent de genuanceerde variabiliteit in de ernst van de symptomen en de functionele capaciteiten van de getroffen personen.
De etiologische grondslagen van ASS blijven ongrijpbaar voor een volledig wetenschappelijk begrip, hoewel de heersende consensus een veelzijdige oorsprong suggereert. In plaats van een enkelvoudige genetische aanstichter te zoeken, presenteert de realiteit een veel ingewikkelder scenario. Geen enkel individueel gen staat definitief als de bron van ASS. In plaats daarvan koppelen talloze genetische mutaties en variaties naar de kwaal, wat een polygene risicoparadigma suggereert. Omgevingsfactoren verergeren deze genetische aanleg vaak. Een reeks risico -elementen, waaronder ouderlijke leeftijd bij conceptie, geboortecomplicaties en prenatale blootstelling aan bepaalde medicijnen of infecties, versterkt de kwetsbaarheid van een individu verder voor ASS.
In de context van het Verenigd Koninkrijk presenteert de prevalentie van ASS zowel boeiende als alarmerende statistieken. Statistische benaderingen stellen voor dat ongeveer 1 op de 100 personen in het VK zich in het autismespectrum wonen. Dit komt overeen met een verbazingwekkende bevolking van meer dan 700.000 personen, die ASD verheft van een eenvoudige medische nieuwsgierigheid naar een aanzienlijk dilemma in de volksgezondheid die gecoördineerde toewijding aan onderzoek, beleidsformulering en zorg voor zorg voor gezondheidszorg vereist.
Het fenomenologische voorkomen van ASS vertoont niet-uniformiteit, die individuen op veel manieren beïnvloedt. Sommige ASS -individuen confronteren substantiële communicatiehindernissen, waardoor mogelijk nooit functionele gesproken taal wordt verwerven. Omgekeerd vertonen anderen verbale vaardigheid en het vermogen om matig onafhankelijke levens te leiden. Gemeenschappelijke eigenschappen bij de meeste ASS -individuen omvatten uitdagingen bij het ontcijferen van sociale signalen en emotionele uitdrukkingen, verhoogde gevoeligheid voor sensorische stimuli en een voorkeur voor voorspelbaarheid, routine en georganiseerde omgeving.
Hoewel ASS meestal geen fysieke pijn toebrengt, manifesteert het zich in verhoogde sensorische gevoeligheden die leiden tot ongemak of angst. Specifieke ASD -individuen beschouwen bijvoorbeeld felle lichten of luide geluiden als desoriënterend of pijnlijk. Bijgevolg is het vaststellen van bepaalde sensorische triggers en het bedenken van een meegaand milieu van vitaal belang bij het verbeteren van de kwaliteit van leven voor de getroffen mensen.
Op dit moment bestaat er geen curatieve interventie voor ASS. Desalniettemin vergroten verschillende behandelingsparadigma's mogelijk functionele resultaten en algehele welzijn. Deze interventies omvatten gedragstherapieën, zoals toegepaste gedragsanalyse en spraak- en ergotherapie om de communicatie- en levenscompetenties te verbeteren. Educatieve ondersteuning is cruciaal in het uitrusten van ASD -personen met de tools die nodig zijn voor academische triomf. Farmacologische interventies, voornamelijk gericht op comorbide aandoeningen zoals angst- of aandachtstekortkwesties, vinden typische toepassingen.
Het voorkomen van ASS vormt een complexe uitdaging, voornamelijk vanwege de ingewikkelde samenspel tussen genetische en omgevingsfactoren. Hoewel de totale preventie ongrijpbaar blijft, beïnvloeden vroege identificatie en interventie de levenstrajecten van ASS -individuen diepgaand. Vroege interventies tonen consistent hun werkzaamheid aan bij het verbeteren van cognitieve en sociale resultaten, waardoor ASD -individuen worden geholpen bij het navigeren van de complexiteit van het leven met meer autonomie en vervulling.
Autisme spectrumstoornis is een neurologische toestand van belangrijke wetenschappelijke, sociale en volksgezondheidsinstelling. De veelzijdige oorsprong, gevarieerde presentaties en ingewikkelde therapeutische modaliteiten maken het een onderwerp van voortdurende onderzoekscomplexiteit. Ondanks de afwezigheid van een definitieve remedie, hebben bestaande therapieën en interventies het potentieel om het leven van die getroffen te verrijken, het belang van vroege identificatie en op maat gemaakte interventies onderstrepen. De voortdurende verkenning van zijn onderliggende mechanismen, prevalentie en managementstrategieën blijft dus onmisbaar voor het verbeteren van levens die door ASS worden aangeraakt.
7. Kanker (borst, colorectaal, long en prostaat)
Kanker, een overkoepelende term die een constellatie omvat van kwalen die worden geschat door ongeremde afwijkende celproliferatie en verspreiding, blijft bestaan als een Paramount Global Health Challenge. Temidden van de gevarieerde kankercategorieën vallen borst-, colorectale, long- en prostaatkankers op als aanzienlijk veel voorkomend.
Borstkanker ontstaat in onregelmatigheden van borstcellen, colorectale kanker komt op in de dikke darm of rectale districten, longkanker schiet wortels in het longapparaat en prostaatkanker woont in de mannelijke prostaatklier. Het ontstaan van deze kankers is veelzijdige en omvat genetische mutaties, levensstijlvoorkeuren zoals roken (voornamelijk betrokken bij longkanker), blootstelling aan het milieu en hormonale perturbaties. Hoewel niet alle kankertypen een directe genetische samenhang vertonen, ondervinden mensen met familiale antecedenten vaak geëscaleerde gevoeligheid, vooral bij borst- en colorectale kankers.
Binnen het Verenigd Koninkrijk hanteren deze kankers aanzienlijke prevalentie. Cancer Research UK rapporteert borstkanker als de meest gediagnosticeerde, met ongeveer 55.000 nieuwe instanties per jaar. Longkanker is goed voor ongeveer 47.000 nieuwe diagnoses, colorectale kanker voor ongeveer 42.000 en prostaatkanker voor ongeveer 49.000. Gezamenlijk vormen ze een substantieel segment van de aandoening van kanker.
De gevolgen van deze kankers op een individu zijn diepgaand en werpen schaduwen over zowel fysiek welzijn als emotioneel evenwicht. Symptomen manifesteren zich op divers afhankelijk van het kankersubtype en het ontwikkelingsstadium ervan, mogelijk met afwijkingen zoals knobbels, niet -verantwoordelijke gewichtsverlies, chronische hoest en darmuitwisselingsaanpassingen. Ongemak vaak oppervlakken, met name in geavanceerde fasen of als metastase naar botten of andere organen materialiseert. Palliatieve maatregelen omvatten farmaceutische middelen, radiotherapie of zenuwblokkerende interventies.
Therapeutische wegen lopen uiteen, afhankelijk van het type kanker en stadium, die chirurgische procedures, chemotherapie, radiotherapie, hormooninterventies en gerichte farmacologische regimes omvatten. Preventieve benaderingen bevatten levensstijlaanpassingen zoals stoppen met roken, een uitgebalanceerd voedingsregime, regelmatige lichamelijke activiteit en het beperken van blootstelling aan gevestigde kankerverwekkende stoffen. Hoewel inhoudelijke stappen zijn gemaakt bij het beheer van kanker, blijft een sluitend punt van alle fasen en variaties ongrijpbaar. Snelle interventies veroorzaken echter remissie bij tal van patiënten om verrijkende levens te leiden.
8. Chronische nierziekte (CKD)
Chronische nierziekte (CKD) vertegenwoordigt een langdurige aandoening waarbij de nieren geleidelijk hun efficiëntie verliezen bij het filteren van afval en overtollige vloeistoffen uit de bloedbaan, wat leidt tot de accumulatie van deze stoffen in het lichaam.
Aetiologie
- Diabetes: Een prominente CKD -voorloper, omdat verhoogde bloedsuikerspiegel geleidelijke nierschade toebrengen.
- Hoge bloeddruk: Oefent spanning uit op de minuscule bloedvaten van de nieren.
- Glomerulonefritis: INVOEREN ONTWERP IN DE FILTRATIE -EENHEID VAN DE NIERNEY.
- Polycystische nierziekte: Een erfelijke aandoening die cyste vorming binnen de nieren veroorzaakt.
- Langdurig gebruik van bepaalde medicijnen, bijvoorbeeld niet-steroïde ontstekingsremmende geneesmiddelen (NSAID's).
- Terugkerende nierinfecties.
Bepaalde CKD -vormen, zoals polycystische nierziekte, vertonen genetische koppeling. Bovendien confronteren individuen met familiale CKD -geschiedenissen de vatbaarheid voor de vatbaarheid. Binnen het Verenigd Koninkrijk wordt geprojecteerd dat 1 op de 10 mensen CKD herbergen, met tal van resterende zich niet bewust van hun toestand. Dit vertaalt zich in miljoenen, met mensen van 75 jaar en ouder met een verhoogd risico.
Impact op het individu: CKD's beginfasen manifesteren zich asymptomatisch. Desalniettemin, naarmate de kwaal vordert, omvatten indicaties vermoeidheid, oedemateuze enkels, hematurie en kortademigheid. Ongecontroleerde CKD culmineert in nierfalen, waardoor dialyse of niertransplantatie nodig is.
Pijnverlichting en therapeutica
- Pertinten medicijnen beheren CKD-gerelateerde pijn, hoewel NSAID's moeten worden vermeden.
- Het beheer van onderliggende aandoeningen zoals diabetes en hypertensie blijkt cruciaal.
- In geavanceerde fasen wordt dialyse of niertransplantatie noodzakelijk.
Preventie en remedie: Effectief chronisch management, een gezonde levensstijl, periodieke controles en vermijding van nierbeschadigende medicijnen zijn kardinale profylactische facetten. Hoewel CKD -management bestaat, vooral voor gevorderde fasen, blijft een duidelijke remedie afwezig. Tijdige detectie en interventie zijn van het grootste belang om de progressie te vertragen en de kwaliteit van het leven te handhaven.
9. Chronische obstructieve longziekte (COPD)
Chronische obstructieve longziekte (COPD) is een overkoepelende aanduiding die een cluster van longaandoeningen omvat, waaronder emfyseem en chronische bronchitis, die de ademhalingsstimulatie neerslaan. Het hangt af van chronische ontsteking en longweefselstoornissen, met als hoogtepunt in vernauwde luchtpassages.
Ontstaan
- Roken: De belangrijkste COPD -risicofactor.
- Langdurige blootstelling aan schadelijke verontreinigingen, die stof, chemicaliën en dampen omvatten.
- Genetische facetten: Incidentele genetische tekortkomingen verhogen de kwetsbaarheid, bijvoorbeeld alfa-1-antitrypsine-deficiëntie.
- Geschiedenis van terugkerende longinfecties tijdens de kindertijd.
Hoewel milieu -elementen aanzienlijke invloed hebben, is een genetische aanleg waarneembaar, waarbij bepaalde families een verhoogde COPD -prevalentie ervaren. In het Verenigd Koninkrijk komt COPD naar voren als een gedenkwaardige moeilijkheid van de volksgezondheid. Ongeveer 1,2 miljoen personen hebben COPD -diagnoses verzameld, waardoor het de op een na meest voorkomende Long Malady van de natie is, uitsluitend door astma verduisterd volgens de British Lung Foundation.
COPD verslechtert onverbiddelijk en induceert indicaties zoals persistent hoesten met slijm, adem kortheid, piepende ademhaling en vernauwing van de borst. Met de progressie van de kwaal worden zelfs rudimentaire taken zoals ambulatie of dressing zwaar vanwege ademloosheid. Terwijl de kernsymptomen draaien om ademhalingskast, selecteren personen die ongemak in de borst of onbehagen tegenkomen, met name tijdens ernstige exacerbaties.
Pijnbeperking en therapeutica
- Bronchusverwijders: Pharmaceuticals faciliteren luchtwegdilatatie.
- Steroïden: Gebruikt om ontstekingen te verminderen.
- Pulmonale revalidatie: Oefeningsregimes en informatieve sessies samensmelten om het welzijn te verbeteren.
- Zuurstoftherapie: Voor ernstige COPD -gevallen, om ademhaling te vergroten.
Preventieve maatregelen draaien voornamelijk om stoppen met roken of onthouding. Consistente vermijding van blootstelling aan long irriterende blootstelling en tijdige detectiebolsterbeheer. Terwijl behandelingen symptomen bemoeien en de levenskwaliteit vergroten, is een COPD -genezing momenteel afwezig. De focus blijft op symptoombeheer, exacerbatiepreventie en de vertraging van kwaalprogressie.
10. Depressie
Depressie, klinisch aangeduid als Major Depressive Disorder (MDD), materialiseert als een aanhoudende aandoening van de geestelijke gezondheidszorg die wordt gekenmerkt door een duurzaam en alomtegenwoordig gevoel van hopeloosheid, verminderde interesse in activiteiten en een reeks fysieke en cognitieve indicaties die het dagelijkse functioneren van een individu verstoren. Het ontstaan van depressie is ingewikkeld, voortkomend uit een mozaïek van factoren die biologische elementen omvatten, zoals neurotransmitter-onevenwichtigheden, psychologische stressoren zoals traumatische levensgebeurtenissen of chronische stress, en sociaal-omgevingsaspecten zoals isolatie of langdurige ziekte. Een genetische neiging tot depressie is duidelijk, met degenen die familiale depressiegeschiedenis herbergen waarmee geëscaleerde kwetsbaarheid wordt geconfronteerd.
Binnen het Verenigd Koninkrijk vormt depressie een consequent gezondheidsdilemma. Ongeveer 1 op de 4 personen zal jaarlijks een geestelijke gezondheidsstoornis tegenkomen, met depressie die prominent een van de meest voorkomende aandoeningen bevat volgens de geest, de liefdadigheidsinstelling voor geestelijke gezondheid.
De impact van depressie op een individu is verreikend. Naast emotionele manifestaties worstelen getroffen individuen van vermoeidheid, eetlustschommelingen, slaapverstoringen, concentratieproblemen en zelfs lichamelijk ongemak. De gevestigde associatie tussen depressie en lichamelijke pijn, vooral aanhoudende pijnaandoeningen, is inderdaad goed gedocumenteerd. Deze pijn manifesteert zich in hoofdpijn, gezamenlijk ongemak of backaches.
Mitigatie van depressiegerelateerde angst en andere symptomen is haalbaar via meerdere wegen:
- Antidepressiva, die neurotransmitters moduleren.
- Psychotherapie, geïllustreerd door cognitieve gedrag of interpersoonlijke therapie, biedt strategieën om onderliggende oorzaken te beheren en aan te pakken.
- Levensstijlaanpassingen, waaronder regelmatige lichamelijke activiteit, een uitgebalanceerd voedingsregime en voldoende slaap, allemaal om stemmingsverbeteringspotentieel te hanteren.
Preventieve stratagems omvatten vroege interventie, stressbehandeling, het voeden van sociale banden en het vermijden van alcohol- of middelenmisbruik. Het is noodzakelijk om te onderstrepen dat, hoewel behandelingen voor velen depressieve afleveringen effectief beheren en oplossen, depressie terugkerend is. Voortdurende surveillance, naleving van behandelingsregimes en bereidheid om hulp te zoeken, indien nodig, vormen onmisbare facetten voor het doorkruisen en beheren van deze ingewikkelde toestand.
11. Diabetes
Diabetes vormt een blijvende medische ziekte die wordt getypeerd door verhoogde bloedglucosewaarden als gevolg van de onbekwaamheid van het lichaam om insuline te produceren of te gebruiken, een cruciaal hormoon voor glucose regulatie. De twee hoofddiabetescategorieën zijn als volgt:
- Type 1 diabetes: Een auto-immuunaandoening waarbij het lichaam ten onrechte richt en insuline-producerende cellen in de pancreas richt en vernietigt.
- Type 2 diabetes: Is afkomstig van insulineresistentie in het lichaam in combinatie met een gelijktijdige relatieve insuline -insufficiëntie.
Type 1 diabetes -oorzaak blijft ongrijpbaar, hoewel genetische elementen en milieutriggers zoals virussen betrokken zijn. Type 2 diabetes is daarentegen gecorreleerd met genetica, het bevorderen van leeftijd, obesitas, sedentaire levensstijl en specifieke voedingsgewoonten. Binnen het Verenigd Koninkrijk is diabetesprevalentie reden tot bezorgdheid. Diabetes UK meldt dat meer dan 4,9 miljoen personen strijden met diabetes, met type 2 voor ongeveer 90% van de gevallen. Voorspellingen duiden op een escalerende trend, met naar schatting 13,6% van de Britse volwassen bevolking die diabetes worstelt (gediagnosticeerd of niet gediagnosticeerd) tegen 2030.
Er bestaat een duidelijke genetische verbinding, met name met diabetes type 2. Degenen die een familiale diabetesgeschiedenis bezitten, worden geconfronteerd met een verhoogd risico, waarbij de ingewikkelde samenspel tussen genetische aanleg en omgevingsdeterminanten benadrukt.
Onbeheerde diabetes heeft ernstige gevolgen. Aanhoudende hyperglykemie versoepelt complicaties zoals nierstoornissen, oculaire kwalen, neuropathische aandoeningen en cardiovasculaire aandoeningen. Hoewel diabetes de pijn niet expliciet neerslaat, leiden complicaties zoals diabetische neuropathie in schrijnende manifestaties in.
Om pijn te verzachten en de kwaal zelf aan te pakken:
- Vigilant bloedglucose -toezicht en regulatie zijn cruciaal.
- Farmaceutische producten, die insuline en orale antidiabetische middelen omvatten, worden voorgeschreven.
- Levensstijlaanpassingen, die een evenwichtig voedingsregime en routinematige lichamelijke activiteit omvatten, dienen als fundamentele elementen voor management en preventie.
Hoewel behandelingen diabetes vaardig beheren en complicaties voorkomen, ontstaan de meeste vormen nog steeds een duidelijke remedie. Type 1 diabetes blijft verstoken van een bekende remedie, terwijl diabetes type 2 af en toe verouderd of zelfs worden omgekeerd met inhoudelijke levensstijltransformaties, met name tijdens de eerste fasen. Vroege detectie, patiëntenverlichting en proactief beheer zijn cruciaal in het navigeren door deze doordringende ziekte.
12. Drugsmisbruik/ middelenmisbruik
Substantie of drugsmisbruik manifesteert zich als een aanhoudende aandoening gekenmerkt door de overmatige en schadelijke consumptie van drugs of stoffen, met als hoogtepunt verslaving, fysieke schade of compromis met iemands mentale welzijn. Drugsmisbruik omvat een scala aan stoffen, waaronder:
- Wettelijke stoffen: Zoals alcohol- of voorgeschreven medicijnen die meer worden verbruikt dan voorgeschreven limieten.
- Illegale drugs: Zoals cocaïne, heroïne en synthetische verdovende middelen.
- Vrij verkrijgbare medicijnen: Misbruikt voor hun psychoactieve effecten.
De oorsprong van middelenmisbruik is ingewikkeld, over de genetische aanleg, groepsdruk, emotionele onrust, angst, depressie en omgevingsfacetten, die sociaal-economische aandoeningen omvatten. Met name genetica oefenen een invloed uit; Degenen met familiale middelenmisbruik Antecedenten confronteren verhoogde gevoeligheid. Drugsmisbruik blijft bestaan als een substantiële volksgezondheidsfilmin in het Verenigd Koninkrijk. Uit gegevens van het National Drug Treatment Monitoring System (NDTMS) blijkt dat ongeveer 268.251 volwassenen in contact waren met drugs- en alcoholzuiveringsdiensten van 2019 tot 2020. Alcohol blijft de meest misbruikte stof, met ongeveer 586.780 volwassenen in Engeland worstelen met alcoholafhankelijkheid.
Drugsmisbruik heeft grote gevolgen voor individuen. Afgezien van de vertakkingen van de lichamelijke gezondheid, het omspannen van alcoholgerelateerde leverziekte of door roken geïnduceerde ademhalingsproblemen, bracht middelenmisbruik het mentale welzijn in gevaar, gespannen relaties, fiscale ellende en juridische verwikkelingen.
Verbetering van pijn en aanvullende symptomen geassocieerd met middelenmisbruik houdt in:
- Ontgifting: Begeleide medische terugtrekking uit de stof.
- Gedragstherapie: Gericht op de psychologische facetten van verslaving.
- Medicatie: Nuttig voor verslaving aan opioïden, tabak of alcohol.
- Geestelijke gezondheidsdiensten: Afgestemd op gelijktijdige optredende psychische stoornissen.
Preventieve methoden omvatten vroege onderwijs met betrekking tot de gevaren, verbetering van de geestelijke gezondheidszorg en gemeenschapsgerichte initiatieven. De behandeling streeft ernaar om stoppen met middelen en re -integratie in de productieve vouw van de samenleving te vergemakkelijken. Desalniettemin is het noodzakelijk om te begrijpen dat herstel van middelenmisbruik een continu proces vormt, waardoor vaak meerdere interventies en periodieke monitoring nodig zijn.
13. Hartfalen
Hartfalen duidt op een aanhoudende, progressieve toestand waarbij de hartspier zijn vermogen verliest om bloed voort te stuwen om de vereisten van het lichaam efficiënt te bevredigen. Dit tekort komt voort uit structurele of functionele hartstoornissen, wat resulteert in drukke of verminderde bloedstroom naar vitale organen en weefsels. Hartfalen betekent geen stopzetting van de hartfunctie, maar duidt eerder op verzwakte pompvermogen aan.
Vooral prevaleren twee manifestaties voor hartfalen:
- Systolisch hartfalen (hartfalen met verminderde uitwerpfractie): Hier wankelt de linkerventrikel van het hart typisch in contract. Bijgevolg kan het hart niet voldoende kracht verzamelen om een voldoende bloedvolume naar circulatie te stuwen.
- Diastolisch hartfalen (hartfalen met bewaarde ejectiefractie): In deze variant verliest de linkerventrikel zijn capaciteit om effectief te ontspannen, waardoor de bloedvulling tijdens de rustfase van de binnenbladen belemmert.
De oorsprong van hartfalen is talloze, omvattend:
- Kransslagaderziekte
- Hypertensie
- Defecte hartkleppen
- Cardiomyopathie (hartspier kwalen)
- Myocarditis (hartspierontsteking)
- Aangeboren hartafwijkingen
- Aanhoudende kwalen zoals diabetes, HIV of schildklieraandoeningen
- Alcoholmisbruik of middelenmisbruik
In het Verenigd Koninkrijk veronderstelt hartfalen het mom van een substantieel dilinaire gezondheidszorg. Statistieken van de British Heart Foundation onthullen ongeveer 920.000 personen die worstelen met hartfalen in het VK. Bepaalde hartaandoeningen vormen die culmineren in hartfalen een genetische aanleg vormen. Er is met name erfelijke cardiomyopathieën de hartspier beïnvloed. De gevolgen van hartfalen over individuen zijn aanzienlijk. Symptomen omvatten vermoeidheid, ademloosheid, versnelde hartslag en aanhoudende hoest of piepende piepend tot ernstigere indicaties zoals oedeem in de onderste ledematen.
Paliatie van de pijn en aanvullende symptomen die verband houden met hartfalen omvat:
- Diuretica voor vloeistofvolumevermindering
- ACE -remmers om de bloedstroom te vergroten
- Bètablokkers voor symptoomverlichting en verbetering van de hartfunctie
- Aldosteronantagonisten om bloeddruk-eleverende hormonen te moduleren
- Digoxine om hartspiercontracties te versterken
Strategieën voor het beheer van hartfalen en preventie rond de rectificatie van de oorzaak, die bloeddrukregulatie, cholesterolbeperking en diabetescontrole omvat. Levensstijlaanpassingen, met een hartelijk dieet, regelmatige lichamelijke activiteit, tabaksonthouding en stressmanagement, nemen cruciale rollen aan. Hoewel behandelingen effectief de symptomen beheren en progressie van hartfalen vertragen, is volledige remissie vaak ongrijpbaar. Chirurgische interventies zoals vervanging van hartklep of harttransplantatie worden echter overwogen in geselecteerde instanties. Consistente gezondheidsbeoordelingen, verbetering van de patiënt en het naleven van farmaceutische regimes zijn onmisbaar voor patiënten met hartfalen bij het optimaliseren van hun kwaliteit van leven.
13. Hepatitis B en C
Hepatitis B en C vertegenwoordigen chronische leveraandoeningen die voortvloeien uit het Hepatitis B -virus (HBV) en Hepatitis C -virus (HCV). Beide kwalen veroorzaken de leverontsteking en belemmerden de optimale functionaliteit. Onbehandeld, culmineren ze in ernstige leverschade, omvattende cirrose, leverfalen of hepatocellulair carcinoom.
Hepatitis B: Deze stam manifesteert zich als acuut of chronisch. Terwijl sommige individuen de infectie spontaan wissen, worstelen anderen met een aanhoudende aandoening. Voornamelijk ontstaat transmissie door blootstelling aan infectieus bloed, sperma of andere lichaamsvloeistoffen, meestal in scenario's zoals:
- Maternale-kind transmissie tijdens de bevalling
- Onbeschermde geslachtsgemeenschap met een besmette persoon
- Gedeeld gebruik van naalden of spuiten
- Ontvangst van niet -gescreende bloedtransfusies
Hepatitis C: Deze stam is vooral bloed, met de meeste infecties die een chronische cursus aannemen. Het is voornamelijk verspreid door:
- Gedeelde naalden of parafernalia voor intraveneus drugsgebruik
- Gezondheidszorgprocedures gekenmerkt door suboptimale infectiecontrole
- Niet -gescreende bloedtransfusies of orgaantransplantaties
- Onbeschermde seksuele activiteit, hoewel deze modus een als laag risico draagt
In het Verenigd Koninkrijk is de prevalentie van deze aandoeningen inhoudelijk. Public Health England stelt dat ongeveer 180.000 personen chronische hepatitis B -infectie dragen, terwijl ongeveer 143.000 strijden met chronische hepatitis C. Noch hepatitis B noch C vertoont een genetische etiologie, hoewel specifieke genetische attributen vatbaar zijn voor gevoeligheid of invloed op de progressie van de ziekte.
De impact van deze kwalen op een individu fluctueert. In de eerste fasen gaan symptomen uit van een niet-specifieke tenor, getypeerd door vermoeidheid, misselijkheid of mild buik ongemak. Naarmate de ziekte vordert, vormen meer opvallende indicaties zoals geelzucht (icterus), verduisterde urine en aanhoudend buikpijn. Chronische hepatitis veroorzaakt pijn die toe te schrijven is aan leverschade of ontsteking.
Wegen voor pijnverlichting en management van de ziekte van Malady omvatten:
- Antivirale medicijnen gericht op het tegengaan van het virus en het vertragen van lever achteruitgang
- Aanhoudende monitoring om de leverfunctie en de progressie van de kwaal te meten
- Zich onthouden van alcohol en bepaalde medicijnen met hepatotoxisch potentieel
Profylactische inspanningen voor hepatitis B omvatten vaccinatie, die effectieve profylaxe biedt. Voor hepatitis C is er geen vaccin beschikbaar, met preventieve strategieën die draaien naar oordeelkundige praktijken zoals het gebruik van gesteriliseerde apparatuur en het onthouden van naald delen. Snelle detectie en therapeutische interventie zijn cruciaal. Hoewel antivirale geneesmiddelen hepatitis C -genezing beïnvloeden en hepatitis B -infectie moduleren, voorkomen ze niet altijd langdurige aandoeningen. Bijgevolg blijken aanhoudende toezicht en levensstijlaanpassingen onmisbaar voor personen die worstelen met beide toestand.
15. HIV/AIDS
Human Immunodeficiency Virus (HIV) is een virus dat zich richt op het immuunsysteem van het lichaam, met name de CD4 -cellen die cruciaal zijn voor het bestrijden van infecties. HIV links, HIV leidt tot het verworven immunodeficiëntiesyndroom (AIDS), waardoor het immuunsysteem ernstig in gevaar wordt gebracht. In tegenstelling tot virussen kan het lichaam HIV niet op natuurlijke wijze elimineren, waardoor het een levenslange infectie is.
HIV is onderverdeeld in twee hoofdtypen:
- HIV-1: Het meest voorkomende type dat verantwoordelijk is voor de meeste wereldwijde HIV -infecties.
- HIV-2: Minder gebruikelijk en voornamelijk gevonden in West -Afrika.
Oorzaken en verzending
- Onbeschermd seksueel contact met een besmette persoon.
- Naalden of spuiten delen met een hiv-positieve persoon.
- Ontvangst van vervuilde bloedproducten of orgaantransplantaties.
- Transmissie van een hiv-positieve moeder naar haar kind tijdens de bevalling of borstvoeding.
In het VK woonden ongeveer 105.200 mensen met HIV, met ongeveer 6600 niet op de hoogte van hun infectie, volgens gegevens van Public Health England in 2019. Er is geen genetische aanleg voor het contracteren van HIV, maar bepaalde genetische factoren beïnvloeden de snelheid van ziekteprogressie in geïnfecteerde individuen. HIV/AIDS heeft een grote invloed op de gezondheid van een persoon. In de vroege stadia presenteert het als griepachtige symptomen. Naarmate het immuunsysteem verzwakt, neemt de gevoeligheid voor opportunistische infecties en bepaalde kankers toe. Deze complicaties leiden tot symptomen zoals gewichtsverlies, nachtelijk zweten, chronische diarree en aanhoudende hoest. Pijn wordt geassocieerd met deze complicaties, met name in gevorderde fasen.
Pijnverlichting en management
- Antiretrovirale therapie (ART): De primaire behandeling voor HIV, het helpt de virale belasting te verminderen, een gezond immuunsysteem te behouden en het risico op transmissie te verminderen.
- Vrij verkrijgbare pijnstillers en specifieke voorgeschreven medicijnen beheren complicaties-gerelateerde pijn.
- Regelmatige medische controles om CD4-tellingen en virale belasting te controleren.
Preventie
- Regelmatig gebruik van pre-blootstelling profylaxe (prep) voor personen met een hoog risico.
- Consistent en correct condoomgebruik.
- Het delen van naalden of spuiten vermijden.
- Regelmatige hiv -testen voor vroege detectie.
Hoewel er geen remedie is voor HIV, controleert de juiste medische zorg deze. Kunst helpt de virale belasting te verlagen, een gezond immuunsysteem te behouden en de levensduur te verlengen van mensen met HIV tot bijna normaal. Vroege detectie en behandeling van behandeling zijn cruciaal voor het beheren van de aandoening en het voorkomen van progressie naar AIDS.
16. Hyperlipidemie (hoog cholesterol)
Verhoogde hoeveelheden lipiden in de bloedbaan, zoals cholesterol en triglyceriden, karakteriseren hyperlipidemie. De bovenstaande aandoening vormt opmerkelijke gezondheidsrisico's, voornamelijk toe te schrijven aan de correlatie ervan met atherosclerose, de accumulatie van lipidenafzettingen in de wanden van slagaders die myocardinfarcts en cerebrovasculaire ongevallen neerslaan.
De pathofysiologie van hyperlipidemie brengt een verstoring in het evenwicht tussen hepatische lipidesynthese en de verwijdering van lipiden uit de bloedbaan. Chylomicrons en lipoproteïnen met zeer lage dichtheid (VLDL) dienen als dragers voor het transport van triglyceriden en cholesterol van de lever naar verschillende weefsels in het hele lichaam. Omgekeerd vergemakkelijken lipoproteïnen met hoge dichtheid (HDL) het cholesteroltransport in de tegenovergestelde richting, waardoor het van de weefsels naar de lever wordt geretourneerd. Hyperlipidemie treedt op wanneer er een onbalans is in de transportsystemen, hetzij vanwege overmatige productie of onvoldoende klaring.
Verschillende factoren dragen bij aan de ontwikkeling van hyperlipidemie:
Dieetgewoonten: Voedsel consumeren rijk aan verzadigde vetten en cholesterol.Een factor die bijdraagt aan de ontwikkeling van ongunstige cholesterolspiegels is een gebrek aan fysieke activiteit, wat leidt tot sedentaire levensstijl. Dit sedentaire gedrag is gevonden om niveaus van lipoproteïne met lage dichtheid (LDL) te verhogen, meestal aangeduid als "slecht cholesterol", terwijl tegelijkertijd niveaus van lipoproteïne met hoge dichtheid (HDL) (HDL) (HDL) worden verminderd, bekend als "goed cholesterol".
- Genetica: familiale hypercholesterolemie is een erfelijke genetische toestand met abnormaal verhoogde cholesterolspiegels.
- Aanvullende medische aandoeningen, waaronder diabetes, nierziekte en hypothyreoïdie, dragen factoren bij.
Bepaalde medicijnen, zoals corticosteroïden en bepaalde soorten anticonceptiepillen, is gevonden dat ze de lipideniveaus verhogen.
Hyperlipidemia is een kwestie van grote zorg in het Verenigd Koninkrijk, gekenmerkt door een opmerkelijke prevalentie van verhoogde cholesterolgehalte bij de volwassen bevolking. De aanwezigheid van een waarneembaar erfelijk element is vooral duidelijk in familiale hypercholesterolemie; Desalniettemin dragen voor de meeste individuen levensstijl en omgevingsfactoren aanzienlijk bij aan de aandoening.
De primaire gevolgen van hyperlipidemie manifesteren zich voornamelijk gedurende een langdurige duur. Van verhoogde lipideniveaus is gevonden dat ze bijdragen aan de ontwikkeling van arteriële plaques, die de bloedcirculatie kunnen belemmeren en mogelijk kunnen leiden tot het begin van kransslagaderaandoeningen, beroertes en perifere slagaderziekte. Hoewel hyperlipidemie meestal niet wordt geassocieerd met pijn, kunnen de gevolgen ervan leiden tot ongemak, zoals pijn op de borst veroorzaakt door kransslagaderaandoeningen.
De preventie en behandeling van hyperlipidemie omvat verschillende preventieve strategieën, zoals voedingsaanpassingen met hogere omega-3-vetzuren oplosbare vezels en het aannemen van een consistent trainingsregime. Regelmatige screenings op het lipidenniveau zijn cruciaal voor de tijdige identificatie van potentiële afwijkingen. Het beheer en verlaging van verhoogde lipideniveaus door medicijnen zijn gunstig; Desalniettemin is het over het algemeen noodzakelijk om deze behandelingen voor een langere periode te behouden, vooral wanneer de onderliggende oorzaak genetisch is. In hyperlipidemie geproduceerd door levensstijlfactoren is waargenomen dat aanzienlijke aanpassingen de ziekte mogelijk omkeren.
16. Hyperlipidemie (hoog cholesterol)
Hypertensie, of hoge bloeddruk, is een aanhoudende medische aandoening die wordt gekenmerkt door verhoogde arteriële bloeddruk, wat resulteert in verhoogde kracht die door het bloed op de arteriële wanden wordt uitgeoefend. Een van de belangrijkste bijdragende factoren aan de ontwikkeling van hart- en vaatziekten, zoals myocardinfarcten, cerebrovasculaire ongevallen en congestief hartfalen, wordt beschouwd als een primaire risicofactor.
Hypertensie is een complexe toestand die voortkomt uit verschillende factoren, voornamelijk een verhoging van het bloedvolume voortgestuwd door het hart (cardiale output) of een verhoogde weerstand in het arteriële systeem, vaak toe te schrijven aan arteriële vernauwing of stijfheid. Na verloop van tijd ondergaat het hart een verhoogde werklast, wat kan leiden tot cardiale hypertrofie en verminderde contractiele functie.
Hypertensie wordt beïnvloed door verschillende oorzaken, die levensstijlelementen omvatten, zoals overmatig zoutverbruik, onvoldoende betrokkenheid bij lichamelijke lichaamsbeweging en obesitas. Genetica is belangrijk in het ontwikkelen van hypertensie, omdat mensen met een familiegeschiedenis een verhoogd risico lopen. Leeftijd is een extra opmerkelijke bepalende factor, omdat de elasticiteit van slagaders de neiging heeft om te verminderen met de vooruitgang. Chronische nierziekte en hormonale ziekten zoals het syndroom van Cushing bleken bij te dragen aan de verhoging van de bloeddruk.
In het VK is hypertensie een gangbaar gezondheidsprobleem, met bijna een derde van de volwassenen met een hoge bloeddruk, vaak zonder symptomen. Genetische aanleg is een factor in hypertensie en individuen met een familiegeschiedenis lopen een hoger risico. Specifieke genetische mutaties en erfelijke aandoeningen dragen bij aan hypertensie.
Hoewel veel mensen met hypertensie geen symptomen ervaren, hebben sommigen hoofdpijn, kortademigheid of neusbloedingen. Deze symptomen verschijnen echter meestal wanneer de bloeddruk ernstige niveaus bereikt. Hypertensie veroorzaakt niet direct pijn, maar de complicaties ervan, zoals hartaanvallen, zijn pijnlijk.
Het beheren en behandelen van hypertensie omvat verschillende benaderingen:
- Lifestyle -aanpassingen: Deze omvatten het verminderen van zoutinname, regelmatige lichaamsbeweging, het handhaven van een gezond gewicht en het matigen van alcoholgebruik.
- Medicijnen: Verschillende medicijnen, waaronder diuretica, bètablokkers en ACE-remmers, worden voorgeschreven.
- Monitoring: Regelmatige controles om ervoor te zorgen dat de bloeddruk binnen doelbereiken blijft.
Diagnostische tests voor hypertensie omvatten voornamelijk bloeddrukmetingen met behulp van een hygmomanometer. Aanvullende bloedtesten, urinetests, elektrocardiogrammen (ECG) en echocardiogrammen beoordelen orgelschade of stellen de oorzaak vast.
Preventiestrategieën omvatten het in een vroeg stadium van een hart-gezonde levensstijl, regelmatige bloeddrukvertoningen en tijdige interventies als de metingen zijn verhoogd. Hoewel behandelingen de hypertensie effectief beheersen, is een volledige remedie vaak ongrijpbaar, vooral als een onderliggende oorzaak nierziekte is. De focus blijft op het beheersen van de bloeddruk om complicaties te voorkomen en het leven te verlengen.
18. ischemische hartziekte (IHD)
Ischemische hartziekte (IHD), vaak aangeduid als kransslagaderziekte (CAD) of coronaire hartziekten (CHD), is een aandoening waarbij de bloedtoevoer naar de hartspier wordt verminderd of belemmerd, meestal vanwege de opbouw van atherosclerotische plaques in De kransslagaders. Deze verminderde bloedstroom beschadigt de hartspier en schaadt zijn functie.
Er zijn verschillende soorten ischemische hartaandoeningen op basis van de ernst en snelheid van symptomen:
- Stabiele angina: Gekenmerkt door pijn op de borst of ongemak veroorzaakt door inspanning of stress.
- Onstabiele angina: Een plotselinge en ernstige pijn op de borst die een naderende hartaanval aangeeft.
- Myocardinfarct (hartaanval): Wanneer de bloedstroom naar een deel van het hart wordt geblokkeerd, vaak door een bloedstolsel.
- Hartfalen: Een toestand waarbij het hart bloed niet effectief kan pompen.
In het VK blijft ischemische hartziekten een aanzienlijk gezondheidsproblemen, volgens de British Heart Foundation met meer dan 65.000 doden jaarlijks. Hoewel levensstijl en omgevingsfactoren een belangrijke rol spelen bij de ontwikkeling van IHD, is er een genetische component. Personen met een familiegeschiedenis van hartaandoeningen lopen een hoger risico, wat een erfelijke aanleg suggereert.
De symptomen van IHD variëren. Hoewel sommige mensen asymptomatisch blijven, ervaren anderen pijn op de borst (angina), kortademigheid, vermoeidheid of hartkloppingen. Pijn die voortvloeit uit IHD, vooral angina, wordt beschreven als druk, strakheid of een brandend gevoel in de borst.
Het beheren en verlichten van pijn en andere symptomen van IHD zijn onder meer:
- Medicijnen: Nitraten (zoals nitro-glycerine) om pijn op de borst, bètablokkers en calciumkanaalblokkers te verlichten om symptomen te beheren.
- Coronaire angioplastiek: Een procedure om geblokkeerde of beperkte kransslagaders te openen.
- Coronaire slagader bypass -enten (CABG): Een type operatie die de bloedstroom naar het hart verbetert.
Diagnostische tests voor IHD omvatten:
- Elektrocardiogram (ECG)
- Stresstests
- Echocardiografie
- Coronaire angiografie
Preventieve maatregelen voor IHD draaien om het verzachten van risicofactoren: het aannemen van een hart-gezond dieet, regelmatige lichaamsbeweging, het handhaven van een optimaal gewicht, afzien van roken en beheer van aandoeningen zoals diabetes en hypertensie. Hoewel behandelingen de symptomen effectief beheren en zelfs worden verlicht, blijft een volledige remedie voor IHD een uitdaging, gezien de chronische aard ervan. Met vroege detectie, passende interventies en levensstijlaanpassingen wordt de progressie van de ziekte echter aanzienlijk vertraagd, wat leidt tot een verbeterde kwaliteit en levensduur van het leven.
19. osteoporose
Osteoporose is een chronische aandoening die wordt gekenmerkt door verminderde botdichtheid en kwaliteit, wat leidt tot een verhoogd risico op fracturen. De botten worden poreus, kwetsbaar en vatbaarder voor pauzes, zelfs met minimaal trauma.
Er zijn twee primaire soorten osteoporose:
- Primaire osteoporose: Vaak geassocieerd met veroudering en postmenopauzale hormonale veranderingen bij vrouwen.
- Secundaire osteoporose: Veroorzaakt door specifieke medische aandoeningen of medicijnen, zoals glucocorticoïden, bepaalde anticonvulsiva en sommige kankerbehandelingen.
De primaire oorzaken en risicofactoren voor osteoporose zijn onder meer:
- Veroudering: Naarmate de leeftijd vordert, overtreft botresorptie botvorming.
- Menopauze: Daling van de oestrogeenspiegels na de menopauze versnelt botverlies.
- Bepaalde medische aandoeningen: Inclusief reumatoïde artritis, chronische leverziekte en hyperthyreoïdie.
- Medicijn: Zoals corticosteroïden en sommige antiseizure -medicijnen.
- Lifestyle -factoren: Roken, overmatig alcoholgebruik en een zittende levensstijl.
In het VK is osteoporose een gangbare aandoening. Volgens de National Osteoporosis Society hebben ongeveer 3 miljoen mensen in het VK osteoporose. Leidend tot meer dan 500.000 fragiliteitsfracturen elk jaar, wat elke minuut overeenkomt met één. Er is een duidelijke genetische link met osteoporose. Personen met een familiegeschiedenis van de aandoening, vooral als een ouder een heupfractuur heeft meegemaakt, lopen een verhoogd risico.
Osteoporose blijft vaak stil totdat er een breuk optreedt. Deze fracturen, vooral die in de wervelkolom of heup, zijn ernstig pijnlijk en slopend. Naast pijn van fracturen leidt osteoporose tot hoogteverlies, een gebogen houding en chronische rugpijn als gevolg van wervelcompressiefracturen.
Pijnverlichting en managementstrategieën omvatten:
- Pijnstillers: Zowel vrij verkrijgbare als voorgeschreven pijnstillers.
- Fysiotherapie: Om de mobiliteit te verbeteren en botten te versterken.
- Bracing: Voor wervelfracturen om ondersteuning te bieden.
Diagnostische tests voor osteoporose omvatten:
- Bone Mineral Density (BMD) -test: Gebruik van dual-energy röntgenabsorptiometrie (DEXA) om botdichtheid te meten, voornamelijk in de heup en wervelkolom.
Behandelingen voor osteoporose zijn onder meer:
- Bisfosfonaten: Medicijnen die de snelheid van botresorptie vertragen.
- Hormoonvervangingstherapie (HST): Voornamelijk voor postmenopauzale vrouwen.
- Selectieve oestrogeenreceptormodulatoren (SERM's) werken op de oestrogeenroute om de botdichtheid te behouden.
- Calcium- en vitamine D -supplementen: Om voldoende botvoeding te garanderen.
Preventieve maatregelen omvatten het handhaven van een dieet dat rijk is aan calcium en vitamine D, regelmatige gewichtdragende oefeningen, het vermijden van tabak en overmatige alcohol en tijdige screening voor risicovolle mensen. Hoewel behandelingen osteoporose effectief beheren en het risico op fracturen verminderen, is er geen volledige remedie beschikbaar. De nadruk ligt in vroege detectie, proactief management en levensstijlaanpassingen om gedurende het hele leven een optimale botgezondheid te garanderen.
20. Schizofrenie en andere psychotische stoornissen
Schizofrenie is een ernstige en chronische psychische stoornis die wordt gekenmerkt door vervormingen in denken, perceptie, emoties, taal, zelfgevoel en gedrag. Het is een van de verschillende psychotische aandoeningen, die mentale aandoeningen zijn die ervoor zorgen dat individuen het contact met de realiteit verliezen, wat leidt tot een reeks symptomen, van hallucinaties tot geagiteerde lichaamsbewegingen.
Soorten schizofrenie en psychotische stoornissen:
- Paranoïde schizofrenie: Gedomineerd door wanen of auditieve hallucinaties, cognitieve functies en affect blijven relatief intact.
- Ongeorganiseerde schizofrenie: Gekenmerkt door ongeorganiseerde spraak en afgestompte of ongepaste emoties.
- Catatonische schizofrenie: Gekenmerkt door een reeks motorische symptomen, van een bijna-immobiele toestand tot geagiteerde bewegingen.
- Resterende schizofrenie: Waar positieve symptomen (bijv. Hallucinaties) in intensiteit zijn verminderd.
- Schizoaffective Disorder: Beschikt over symptomen van schizofrenie en een stemmingsstoornis, zoals depressie of bipolaire stoornis.
De exacte oorzaken van schizofrenie en andere psychotische stoornissen blijven onbekend, maar een combinatie van genetische, hersenchemie, omgevings- en psychosociale factoren wordt verondersteld bij te dragen.
In het VK treft schizofrenie op een bepaald moment ongeveer 1 op de 100 mensen. Het wordt meestal gediagnosticeerd tussen 15 en 35 volgens de National Health Service (NHS).
Er is een duidelijke genetische component voor schizofrenie. Personen met een familiegeschiedenis hebben meer kans om de aandoening te ontwikkelen. Tweelingstudies suggereren een schatting van de erfelijkheid van ongeveer 80%.
Schizofrenie beïnvloedt individuen diepgaand, verstoort vaak hun vermogen om te denken, emoties te beheren, beslissingen te nemen en zich te verhouden tot anderen. Hallucinaties vergezellen het, meestal horende stemmen en wanen. Hoewel schizofrenie niet direct pijn veroorzaakt, is het nood van ernstige symptomen emotioneel pijnlijk.
Management en verlichting voor pijnlijke symptomen zijn onder meer:
- Antipsychotische medicijnen: dit zijn de hoeksteen van de behandeling.
- Psychologische therapieën: zoals cognitieve blogtherapie (CBT) op maat gemaakt voor psychose.
- Sociale ondersteuning: revalidatie, ondersteunde werkgelegenheid en gezinsinterventies helpen bij sociale integratie.
Diagnostische tests voor schizofrenie omvatten vaak klinische interviews en beoordelingen. Er is geen enkele definitieve test; Diagnose is gebaseerd op waargenomen gedrag en gerapporteerde ervaringen.
Preventie van schizofrenie is een uitdaging vanwege de multifactoriële oorzaken. Vroege detectie en interventie verbeteren echter de resultaten aanzienlijk. Hoewel behandelingen de symptomen effectief beheren en mensen helpen om het leven te leiden, blijft een volledige remedie voor schizofrenie ongrijpbaar. Patiënten moeten zich houden aan behandelingsplannen, omdat stopzetting tot een terugval leidt. Voortgezet onderzoek in het veld is bedoeld om de onderbouwing van de aandoening beter te begrijpen en therapeutische benaderingen te verfijnen.
21. slag
Een beroerte, meestal aangeduid als een cerebrovasculair ongeval (CVA), is een medisch noodgeval waarbij de bloedtoevoer naar een deel van de hersenen wordt verminderd of onderbroken, waardoor hersenweefsel van zuurstof en essentiële voedingsstoffen wordt beroofd. Indien niet onmiddellijk behandeld, sterven hersencellen, wat leidt tot langdurige schade of dood.
Oorzaken van een beroerte:
- Hartziekte
- Diabetes
- Hoog cholesterol
- Roken en tabaksgebruik
- Overmatig alcoholgebruik
Beroerte is een aanzienlijk gezondheidsprobleem in het Verenigd Koninkrijk. Gebaseerd op gegevens van de beroertevereniging, is de jaarlijkse incidentie van beroertes in het Verenigd Koninkrijk meer dan 100.000, wat resulteert in een frequentie van één slag bijna om de vijf minuten. Bovendien is het vermeldenswaard dat beroertes de vierde meest voorkomende oorzaak van sterfelijkheid in het Verenigd Koninkrijk rangschikt.
Er bestaat een genetische aanleg voor beroerte, waarbij specifieke genetische afwijkingen zoals Cadasil de kans op het ervaren van een beroerte kunnen verhogen. Bovendien zijn personen met een familiale aanleg voor een beroerte gevoeliger.
Beranningen kunnen een divers scala aan effecten hebben die afhankelijk zijn van het specifieke aangetaste hersengebied en het niveau van schade. Typische gevolgen omvatten verlamming, spraakstoornissen, geheugen- en cognitietekorten en emotionele welzijnsveranderingen. Hoewel bepaalde gevallen van beroertes kunnen leiden tot abrupte en intense hoofdpijn, zijn veel beroertes verstoken van ongemak. Desalniettemin geven de gevolgen na de beroerte, zoals spierstijfheid of neuropathische aandoeningen, aanleiding tot ongemak.
Effectieve behandeling hangt af van het type beroerte. Ischemische slagen worden behandeld met stolselafstormende geneesmiddelen, terwijl hemorragische lijnen vaak een operatie vereisen om het bloeden te beheersen. Revalidatie, inclusief spraak en fysiotherapie, is cruciaal na de beroerte.
Preventiestrategieën draaien om het beheer van risicofactoren zoals het beheersen van de bloeddruk, het handhaven van een gezond gewicht, regelmatige lichaamsbeweging, het afzien van roken, het matigen van alcoholgebruik en beheer van aandoeningen zoals diabetes en atriumfibrilleren. Hoewel behandelingen en revalidatie helpen herstellen en latere beroertes voorkomen, is de schade door een ernstige beroerte permanent. De nadruk ligt in vroege detectie, tijdige medische interventie en uitgebreide zorg na de slag.

Wat betekent chronische aandoening?
Chronische aandoening verwijst naar de medische aandoeningen met een langdurige duur van het ziekteverloop. Deze voorwaarden blijven voor een langere periode en kunnen duren tijdens het hele leven van een persoon. De meeste medische aandoeningen die de tijdslimiet van 3 maanden overschrijden, worden onderverdeeld onder chronische gezondheidsproblemen die duurzaam medisch management vereisen. Chronische aandoeningen verslechteren geleidelijk de algehele gezondheid door geleidelijk de andere orgaansystemen te betrekken en ze secundair te beïnvloeden. Enkele voorbeelden van chronische aandoeningen zijn diabetes, astma, artritis, hartaandoeningen en hypertensie.
Chronische omstandigheden blijven lange tijd bestaan, wat betekent dat ze de kwaliteit van leven de hele tijd verminderen. Deze aandoeningen beïnvloeden het fysieke, emotionele en mentale welzijn van individuen en veroorzaken belemmeringen in hun dagelijkse sociale interacties. Zere symptomen zoals pijn, gemakkelijke vermoeidheid, depressie en handicap zijn gebruikelijk om samen met de meeste chronische gezondheidsproblemen die het welzijn verder verlagen.
Chronische omstandigheden kunnen soms ook verslechteren en progressief zijn. Voorbeelden van dergelijke aandoeningen zijn de ziekte van Parkinson die zelfs wordt uitgeschakeld naarmate de ziekte vordert. Sommige medicijnen werken niet voor langere periodes en moeten worden vervangen door andere medicijnen of behandelingsopties. Met levenslange chronische aandoeningen zijn de behandelingsopties snel uitgeput en moet de persoon mogelijk leven met een verslechterende ziekteconditie met ongecontroleerde symptomen. Deze discussie benadrukt verder het belang van vroege detectie en medische interventie in geval van verontrustende symptomen.
Niet -overdraagbare ziekten vormen nu 7 van 's werelds top 10 doodsoorzaken, volgens wie de wereldwijde gezondheidsschattingen van 2019. "Deze nieuwe schattingen zijn een andere herinnering dat we snel de preventie, diagnose en behandeling van niet-overdraagbare ziekten moeten opvoeren", benadrukt Dr. Tedros Adhanom Ghebreyesus, directeur-generaal van WHO.
Wat zijn de kenmerken van chronische aandoeningen?
Chronische aandoeningen zijn langdurige medische ziekten die een uitgebreide medische behandeling en management vereisen. Deze aandoeningen kunnen leiden tot misvorming en handicap indien niet tijdig en gepast behandeld. In het onderstaande artikel stellen we de belangrijkste kenmerken van chronische aandoeningen in voor een beter begrip.
Aanhoudende duur: Chronische aandoeningen blijven gedurende een langere periode, meestal drie maanden tot enkele jaren of een leven lang. Chronische aandoeningen blijven in de loop van de tijd bestaan, waardoor de algehele gezondheid geleidelijk verslechtert.
Oscillerende zwaartekracht: Chronische aandoeningen hebben een verschillende ernst van milde tot matige symptomen. Een chronische aandoening voor één persoon kan een mild ongemak zijn met minimale beperkingen, terwijl andere personen kunnen lijden aan ernstige slopende symptomen van een zeer vergelijkbare chronische aandoening.
Niet-overdraagbaar: Niet-overdraagbare ziekten (NCD's) zijn een groep ziekten die niet worden veroorzaakt door een besmettelijke agent en dus niet van de ene naar de andere persoon worden overgedragen. De meeste chronische aandoeningen zijn niet-overdraagbare ziekten zoals bepaalde kankers, diabetes en hypertensie.
Multifactorale oorsprong: Deze omstandigheden zijn het gevolg van complexe multifactoriële interacties zoals genetische aanleg en invloed van omgevingsinvloed. Deze ingewikkeldheid daagt medisch management uit en breidt het behandelplan uit.
Verraderlijk begin: De meeste chronische aandoeningen hebben langzaam symptomen ontwikkeld. Deze geleidelijke aanvang en progressie maken vroege diagnose moeilijk maar essentieel voor effectief medisch beheer.
Fluctuerende symptomen: De symptomen van chronische aandoeningen blijven fluctueren in ernst tijdens zijn loop. Deze symptomen worden soms gecontroleerd, maar worden af en toe gevolgd door flare-ups. Dergelijke flare-ups en tijdelijke verslechtering van de symptomen vereisen geïntensiveerd medisch beheer en zorg.
Complicaties: Vanwege het verloop van de langere ziekte is er altijd enig risico op gezondheidscomplicaties in verband met chronische aandoeningen. Deze complicaties treden op als gevolg van de geleidelijke uitputting van de niet -aangetaste organen, verzwakken en waardoor het systeem ten prooi valt aan de voortdurende chronische toestand. Een voorbeeld van chronische aandoeningen met ernstige complicaties is diabetes mellitus die ernstige schade aan de nieren, het netvlies (neuronale laag voor zicht in het oog), perifere zenuwbeschadiging en diabetische voet veroorzaakt.
Progressief van aard: Sommige chronische aandoeningen hebben de neiging om in de loop van de tijd te verergeren, wat duidt op een progressieve aard. Voorbeelden van progressieve chronische aandoeningen zijn onder meer chronische nierziekte, leukemie en multiple sclerose die de neiging hebben om te verergeren terwijl ze bijbehorende complicaties vertonen naarmate ze vooruitgaan.
De bovenstaande discussie betekent het uithoudingsvermogen van chronische aandoeningen gedurende een langere tijdsduur. Tijdens de ziekteprogressie valt het meerdere systemen binnen en veroorzaakt het secundaire gezondheidsstoornissen. Chronische aandoeningen hebben ook een aanzienlijk risico op gezondheidscomplicaties die verzwakking, misvorming en handicap veroorzaken. De symptomen als gevolg van chronische aandoeningen blijven variëren tijdens het ziekteproces waardoor de betrokkenheid van zorgverleners van meerdere gezondheidsafdelingen wordt betrokken. Dergelijke aandoeningen vereisen ook langdurige en uitgebreide medische therapie die fysiek, emotioneel en psychologisch welzijn uitput.
Kunnen chronische aandoeningen worden voorkomen?
Chronische aandoeningen zijn gezondheidsproblemen op de lange termijn die het algehele welzijn en de kwaliteit van leven ernstig verminderen. Deze aandoeningen ontwikkelen zich langzaam met de tijd met weinig tot geen onderliggende symptomen in hun vroege stadia. Chronische aandoeningen omvatten ziekten zoals diabetes, bepaalde kankers, astma en hypertensie die ook aanzienlijk bijdragen aan de toenemende last op het gezondheidszorgsysteem en de economie van de staat.
Chronische aandoeningen treden op vanwege modificeerbare en niet-modificeerbare risicofactoren die leeftijd, genetica, allergieën, genetische gevoeligheid en milieueffecten omvatten. Erfelijk, een niet-modificeerbare risicofactor, is buiten de controle van de geneeskunde en de gezondheid, vandaar dat de chronische aandoeningen die in gezinnen lopen moeilijk of onmogelijk te genezen zijn. Het behandelen van de aanpasbare risicofactoren zoals levensstijlvoorkeuren, gewichtsbeheer en dieet zijn voldoende om chronische aandoeningen te voorkomen. In het onderstaande artikel bespreken we de veelbelovende schema's en potentiële tactieken voor het voorkomen van chronische aandoeningen als gevolg van aanpasbare risicofactoren.
Lifestyle -aanpassingen: Levensstijlveranderingen zijn meestal de eerste stap in medische behandelingen die veranderingen in het dagelijks leven omvatten, zoals eetgewoonten en regelmatige lichaamsbeweging. Hieronder bespreken we de strategieën voor preventie door middel van levensstijlaanpassingen.
Dieetvoorkeuren: Het menselijk lichaam is als een levend vat dat een gezonde consumptie vereist om rechtop te blijven en effectief te functioneren. Een gezond dieet is de basis om chronische gezondheidsproblemen te voorkomen. In de wereld van vandaag geven mensen de voorkeur aan overtollige dranken, gezoete producten, hoge koolhydraatmaaltijden en verzadigde vetten die zeker niet gunstig zijn voor de gezondheid. Een uitgebalanceerd dieet dat rijk is aan voedingsstoffen van seizoensgebonden groenten en groenten, magere eiwitten, volle granen en maaltijden bestaande uit lage koolhydraat en onverzadigde vetten moeten een voorkeur geven om op gezonde middelen te leven. Een gezond dieet verlaagt het risico op metabole stoornissen en cardiovasculaire gezondheidsproblemen zoals respectievelijk diabetes en kransslagaderaandoeningen.
Regelmatige oefening: Een zittende levensstijl is een van de belangrijkste wijzigbare risicofactoren voor meerdere chronische aandoeningen. Individuen hebben de neiging om meer calorieën te consumeren, vooral als ze zittend zijn. Regelmatige lichaamsbeweging, zelfs te midden van een druk werkschema, moet een levenslange verbintenis worden aangegaan, omdat het helpt bij het beheren van het algehele lichaamsgewicht, de cardiovasculaire gezondheid en bloedsomloop verbetert, de longcompliantie verhoogt, het musculoskeletale kader versterkt, de cognitie verbetert en het welzijn verbetert. Een matig niveau van lichaamsbeweging en lichamelijke activiteit veroorzaakt aanzienlijke preventie tegen chronische gezondheidsproblemen.
Stoppen met roken: Roken is de belangrijkste oorzaak van te voorkomen sterfgevallen over de hele wereld. Het roken van sigaretten veroorzaakt inademing van verschillende giftige chemicaliën die in de longen worden afgezet of worden opgenomen door de circulatie en in verschillende organen daarin worden afgezet. Deze toxische inhalaties veroorzaken lokale irritatie en activeert het immuunsysteem om regelmatig op vergelijkbare plekken aan te vallen. Uiteindelijk veroorzaken deze afzettingen de groei van abnormale cellen in de respectieve bestemming en kanker gaat in. Roken beïnvloedt ook de cardiovasculaire gezondheid door de bloedvaten te vernieuwen en de perfusie van alle orgaansystemen te verminderen. Het is belangrijk om hulp te zoeken en ondersteuningsprogramma's aan te sluiten om te stoppen met rookgewoonten voordat onomkeerbare en ernstige resultaten beginnen te verschijnen.
Vaccinatie en screening: Het is belangrijk om voldoende bescherming te krijgen tegen schadelijke ziekteverwekkers met behulp van vaccinatie. Vaccinatie helpt de immuniteit tegen infecties te stimuleren, wat leidt tot chronische gezondheidsproblemen zoals hepatitis B -virus veroorzaken leverkanker en menselijk papillomavirus veroorzaakt baarmoederhalskanker bij vrouwen. Bovendien is een screeningstest voor borstkanker, prostaatkanker en darmkanker een moderne komst van gezondheidszorg die tot doel heeft het ziekteproces zo snel mogelijk te detecteren en onmiddellijke medische interventie te bieden om het kwaad in de kiem te smoren.
Chronische aandoeningen blijven gezondheidsproblemen vormen en de economie over de hele wereld belasten. Een eenvoudige oplossing voor deze problemen is om vanaf het begin van het leven op gezonde middelen te leven, zoals gezond eten en regelmatige lichaamsbeweging. Dit is gemakkelijk haalbaar in gezinnen waar gezonde voorkeuren worden gemaakt en door collectief worden geleefd. Personen die al zijn gediagnosticeerd met chronische aandoeningen moeten zich houden aan hun behandelplan om verdere achteruitgang en gezondheidscomplicaties te voorkomen.
Wat zijn de gemeenschappelijke spanningen van chronische aandoeningen?
Geconfronteerd met de uitdagingen van chronische omstandigheden is een harde reis die vaak met een groot aantal stress gepaard gaat. Chronische aandoeningen hebben kwellende effecten op het dagelijkse leven van de patiënten. Deze stress beïnvloeden ernstig elk aspect van gezondheid en leven. Het is belangrijk om de stress te begrijpen die gepaard gaan met chronische aandoeningen voor de patiënten en hun families om veel betere zorg en emotionele ondersteuning te krijgen. In het onderstaande artikel bespreken we enkele van de meest voorkomende stress die mensen met chronische aandoeningen vaak ervaren.
Scepticisme van chronische aandoeningen: Chronische aandoeningen lopen een lange tijdlijn die gebonden is aan veranderingen in het verloop van zijn ziekteprogressie. Deze gezondheidsproblemen zijn vaak onvoorspelbaar met verslechterende tekenen en symptomen. Deze onzekerheid van de uitkomst van ziekten is voor de meeste patiënten een stressvolle en schrijnende gedachte. Bovendien veroorzaken bepaalde medicijnen en medische therapieën bijwerkingen die moeten worden aangetast om het grotere geheel te bereiken, wat een betere gezondheid is. Deze bijwerkingen voelen aan als een hele andere chronische gezondheidstoestand die een pijnlijke ervaring is voor alle patiënten.
Financiële belasting: Behandelingsrekeningen starten omhoog naarmate de ziekte vordert en nieuwe vormen aannemen, samen met het beschadigen van de andere orgaansystemen. Medicijnen voor recept, medische benodigdheden, screening en radiologische onderzoeken, routinematige bloedtesten en vereiste medische therapieën zijn een enorme last voor iemands financiën, vooral als de patiënt niet in staat is om te werken en te consumeren door haar levenslange besparingen. Met de onzekerheid van ziekteprogressie in gedachten, voelt het betalen voor de medische rekeningen als een totaal verlies en labelt de patiënt zelf als een last voor het gezin.
Isolatie: Mensen met chronische aandoeningen zijn zich bewust en uiterst voorzichtig met de factoren die hun dodelijke symptomen verergeren. Deze kennis dwingt hen om een routine te maken die moet worden gevolgd als een alledaagse lus. Hun gewoonten en aanpassingen omvatten isolatie en zelf voor zichzelf zorgen, leren voor zichzelf te zorgen om onafhankelijk te blijven van medelijden, het vermijden van sociale bijeenkomsten vanwege een constant overweldigend gevoel een misfit te zijn, plannen te annuleren om het ongemak van reizen en verboden voedsel te vermijden en het beperken van hun buitenactiviteiten. Deze aanpassingen beïnvloeden de psychologische gezondheid en veranderen op de lange termijn in depressie.
Emotionele onrust: Het ervaren en leven met chronische omstandigheden is een harde ervaring om elke dag te verdragen. Aan het begin van de diagnose krijgen veel patiënten maximale steun van hun geliefden en blijven ze hoopvol voor de strijd tegen de ziekte. Later, naarmate de ziekte vordert zonder doorbraken, verliezen de meeste patiënten hoop en ervaren ze ernstige frustratie, angst, angst en diep verdriet. Het zware hartzeer wordt vervolgens ook geconfronteerd met relatiespanningen met hun familie, vrienden en geliefden ook. De omliggende geliefden doen hun best, maar begrijpen de gevechten niet en voelen zich vaak overweldigd door de constante zorg die nooit genoeg is.
Sociale stigmatisering: Bepaalde chronische gezondheidsproblemen dragen een sociaal stigma op basis van valse en conventionele concepten. Patiënten die de gezondheidsproblemen van deze groep ervaren, voelen zich beoordeeld door anderen en geven er de voorkeur aan om geen hulp van anderen te zoeken. Dit leidt tot een laag zelfbeeld en de patiënt wordt overbelast met zowel de chronische aandoening als de maatschappelijke last.
Uitputting van de reis: Patiënten die chronische aandoeningen ervaren, worden vaak overweldigd door hun medicijnen bij te houden, regelmatige bezoeken aan de arts voor follow-up en dringende zware gevolgen van een enkele misstap onderweg. Flare-ups zijn een term die wordt gebruikt om de acute exacerbatie van symptomen van chronische gezondheidsproblemen te beschrijven. Deze episodische en onvoorspelbare flare-ups zijn extreem pijnlijk en zenuwslopend. Dit handhaaft het gevoel van verloren controle over iemands eigen leven, waardoor een hulpeloze hulpleloze staat in hun gezondheidsproblemen.
Bijbehorende angsten: Chronische aandoeningen kunnen individuen dwingen om een hele andere identiteit en levensstijl aan te nemen. Dit potentieel wordt vooral aangedreven door de angst voor de ernst en duur van de ziekte. Individuen kiezen uit beperkte opties in loopbaankeuzes en hobby's, waardoor bepaalde doeleinden worden weggelaten en anderen alleen omwille van een beetje welzijn aannemen. Bovendien worden deze patiënten constant vertroebeld door de angst om achter te blijven bij hun leeftijdsmellows in carrières en relaties, zich zorgen te maken over ziekteprogressie en de handicaps die het snel moet veroorzaken.
Uit het bovenstaande artikel blijkt dat chronische gezondheidstoestand niet alleen de getroffen delen testen, maar ook de rest van het lichaam verbruikt, samen met zijn emotionele en sociale welzijn. Moderne vooruitgang op het gebied van geneeskunde is genezen of op zijn minst ontwikkeld medische therapieën voor de symptomatische behandeling van bijna alle chronische gezondheidsproblemen, maar de bijbehorende stress binden de patiënt en verliezen alle hoop. Inzicht in de chronische stress voor zowel de patiënt als hun geliefde is van het grootste belang om de gezondheidstoestand te bestrijden en als een krijger uit te komen.
Wat zijn de manieren om mee om te gaan Chronische aandoeningen?
Chronische gezondheidsproblemen zijn als een leven lang intense pijn. Deze gezondheidsproblemen zijn fysiek en emotioneel aftappen. Met de juiste behandelingsplannen en adequate ondersteuning is het echter mogelijk om een bevredigend leven te leiden en tegelijkertijd de symptomen van chronische aandoeningen te beheren. In het onderstaande artikel bespreken we de manieren om met chronische aandoeningen om te gaan, samen met optimale richtlijnen voor diegenen die geconfronteerd worden met deze moeilijke situaties.
Medisch management: Effectief medisch management is de solide basisstrategie voor het omgaan met chronische aandoeningen. Het volgen van de zorgverlener door regelmatig te bezoeken voor gezondheidscontroles en het nemen van de voorgeschreven medicijnen zijn essentiële manieren om de ziekte te bestrijden. Het is essentieel om in nauw contact te blijven en een vertrouwensrelatie met de zorgverlener op te bouwen om de kern van de ziekte te bereiken en effectief te behandelen.
Lifestyle -veranderingen: Medicijnen zijn mogelijk niet de enige modaliteit voor het behandelen van bepaalde groepen gezondheidsstoornissen, zoals diabetes, die ook levensstijlveranderingen nodig hebben. Levensstijlaanpassingen omvatten het consumeren van gezond voedsel, dagelijks sporten, het verlagen van de suikerachtige koolhydraatinname voor diabetici en zoutinname voor hypertensieve patiënten, voldoende slaap en het verminderen van stress. Met passende behandelplannen en gezonde levensstijlveranderingen is het slechts een kwestie van tijd voordat de chronische aandoening volledig wordt behandeld.
Onderwijs en ondersteuning: Het kennen van uw symptomen en het begrijpen van het patroon van ziekteverloop is belangrijk als het gaat om chronische gezondheidsproblemen. De noodzakelijke opleiding met betrekking tot de chronische aandoening omvat de symptomen ervan, complicaties die zich kunnen voordoen in of later in het leven, factoren die de symptomen en verschillende preventietechnieken verergeren of verlichten. Het begrijpen van iemands gezondheidsproblemen is empowerment op manieren dat ze slimme beslissingen voor zichzelf kunnen nemen en veel productiever kunnen communiceren met hun zorgverlener.
Bovendien helpen steungroepen en netwerken mensen met dezelfde gezondheidstoestand om in de buurt te komen en hun verhalen en ervaringen te delen. Dergelijke bijeenkomsten blijken gunstig te zijn in het uitbreiden van warmte en ondersteuning naar mede -individuen en zich gezien en begrepen. Het bijwonen van steungroepen is geruststellend en opheldert dat men niet alleen is in hun reis.
Zelfverdediging: Mensen met chronische aandoeningen hebben de grootste zorg, ondersteuning en begrip nodig. Het pleiten voor zichzelf met betrekking tot gezondheid kan in het begin een moeilijk werkstuk zijn, maar het wordt later educatief. Zelfverdediging omvat deelnemen aan de beslissingen en variaties die in een behandelplan worden genomen, vragen stellen die bijdragen aan de succesvolle behandeling, het horen en begrijpen van de complicaties van de arts en het stellen van realistische doelen met behoud van een positieve vooruitzichten. Het is belangrijk om te communiceren met de zorgdeskundige met betrekking tot de verschillende symptomen om de best mogelijke behandeling en onmiddellijke verlichting te bereiken.
Mind- en lichaamspraktijken: Mind-body-praktijken omvatten wellnesstechnieken zoals yoga, diepe ademhaling, meditatie en mindfulness in dagelijkse activiteiten die stress verlichten en de stemming verbeteren. Deze praktijken zijn vooral belangrijk voor mensen met chronische aandoeningen, zodat ze de overweldigende psychologische effecten van de ziekte kunnen overwinnen. Een gezonde en positieve mindset om gezond leven te bereiken draagt bij aan de medische behandeling en stimuleert het herstelproces.
Pijncontrole: Chronische aandoeningen worden vaak geassocieerd met gemakkelijke vermoeidheid en pijnlijke spieren. Sommige van de chronische aandoeningen, zoals fibromyalgie en artritis, omvatten pijn als een constant en een groot symptoom. Na verloop van tijd wordt de patiënt overdreven prikkelbaar en gefrustreerd. Het is essentieel om te zoeken naar en te profiteren van pijnverlichtingsmethoden zoals medicijnen, fysiotherapie, acupunctuur en massage.
Het omgaan met chronische gezondheidsproblemen is een lange reis die geduld en veerkracht vereist tegen alle kansen op ziekteveranderingen tijdens zijn loop. Door effectieve coping -strategieën te volgen, zoals het ontvangen van passende medische therapie, veranderingen in levensstijl, het opleiden van zichzelf en het toetreden tot ondersteuningsgroepen, kan men hun symptomen effectief beheren en hun kwaliteit van leven verbeteren.
Waarom doen Sommige kinderen hebben chronische aandoeningen?
Chronische aandoeningen bij kinderen zijn de afgelopen decennia zeer gangbaar geworden, wat ernstige gevolgen heeft voor de groei van de kinderen, hun families en het gezondheidszorgsysteem. Kinderen hebben minder fysieke kracht dan volwassenen en zijn dus vaak vatbaar voor ziekten. Dergelijke ziekten, indien chronisch, volgen een lange cursus die een veelzijdige behandelingsbenadering vereist. In het onderstaande artikel benadrukken we de factoren die chronische aandoeningen bij kinderen veroorzaken en de voordelen van vroege interventie begrijpen voor verbeterd beheer en betere gezondheidsprestaties.
De belangrijkste bijdrage aan het optreden van chronische aandoeningen bij kinderen is genetische aanleg. Kinderen erven defecte genen van een of beide ouders met erfelijke ziekten zoals sikkelcelanemie, diabetes mellitus type-I en cystische fibrose. Dergelijke ziekten hebben een sterke genetische component die de neiging heeft om in de families te lopen. Gezinnen met een bepaalde erfelijke gezondheidstoestand moeten regelmatig de gezondheid van hun pasgeborenen onderzoeken voor vroege interventie en effectief beheer van de genoemde voorwaarden.
Maternale gezondheid beïnvloedt de gezondheid van kinderen terwijl ze in de baarmoeder zijn. Foetaal alcoholsyndroom wordt gekenmerkt door mentale en fysieke groeiperrictie bij zuigelingen die zijn geboren uit moeders die tijdens hun zwangerschap alcohol hebben verteerd. Bovendien wordt zwangerschap soms geassocieerd met zwangerschapsdiabetes of hypertensie die de zwangerschap in gevaar brengt. Baby's die zijn geboren uit diabetische of hypertensieve moeders lopen ook het risico deze aandoeningen later in hun vroege leven te ontwikkelen. Het is daarom belangrijk voor zwangere vrouwen om hun verloskundige en gynaecologische expert regelmatig te bezoeken om ongelukkige gezondheidsrisico's bij hun kinderen te voorkomen.
De levende voorkeuren van het gezin beïnvloeden op veel manieren de gezondheid van hun kinderen. Ongezonde levensstijlaanpassingen zoals slechte eetgewoonten, zittende levensstijl en alleen slapen na middernacht beïnvloeden de gezondheid van de kinderen aanzienlijk. Kinderen ondergaan een snelle fysieke en mentale groei als ze op gezonde middelen blijven, zoals het eten van alleen zelfgemaakte voedingsmiddelen, de voorkeur geven aan fysieke buitenspellen boven gaming binnenshuis, op tijd naar bed gaan om vroeg wakker te worden voor een betere dag en gezonde activiteiten te ondernemen.
Aan de andere kant zijn kinderen die in de vroege levensjaren van het leven worden beroofd, in veel aspecten van het leven onderontwikkeld, en vinden het moeilijk om de uitdagingen van het leven aan te pakken, ten prooi te vallen aan midlife crises en chronische depressie. Kinderen met een of beide ouders die roken worden blootgesteld aan gifstoffen uit de sigaret, waardoor hun ademhalings- en cardiovasculaire gezondheid wordt aangetast door de naleving van de long te verminderen en respectievelijk de arteriële bloedvaten te beperken.
Terugkerende infecties in de beginjaren van het leven brachten het kind een langdurig nadeel. Dergelijke kinderen zijn over het algemeen mager van lage immuniteit en zijn vaak afwezig op school vanwege kleine of grote ziekten. Kinderen die vaak lijden aan strep keelinfecties lopen het risico op reumatische hartaandoeningen en stenose van mitralisklep, die potentieel verwoestende hartaandoeningen zijn. Voldoende preventie en bescherming tegen infecties, samen met regelmatige vaccinatie om de immuniteit te stimuleren, zijn effectieve strategieën om krachtige besmettelijke middelen te voorkomen en de kinderen te helpen standvastig te worden in zowel lichaam als geest.
Er wordt daarom geconcludeerd dat chronische aandoeningen bij kinderen gebaseerd zijn op multifactoriële aetiologieën zoals genetica, kwaliteit van leven, sociale determinanten en de algemene gezondheidstoestand tijdens de eerste levensjaren. Recent onderzoek en vooruitgang in de kindergeneeskunde zorgen voor een gezonder en langer leven bij kinderen met chronische aandoeningen die kiezen voor vroege medische interventie en regelmatige follow-up van de gezondheid.

Wat is de rol van goede voeding bij het voorkomen van chronische aandoeningen?
Het belang van goede voeding en het nemen van verstandige beslissingen over de voedingsconsumptie kan niet worden genegeerd. Chronische aandoeningen, waaronder hartaandoeningen, diabetes, kankers en obesitas komen zeer voor in de moderne wereld van verwerkte voedselconsumptie. Experts op het gebied van gezondheidszorg geloven vast in de kracht van gezonde voeding en verwachten een aanzienlijke vermindering van morbide gezondheidsproblemen als de juiste voeding door de bevolking wordt geconsumeerd. In het onderstaande artikel benadrukken we dat Je wordt wat je consumeert, het belang benadrukken van de juiste voeding bij het voorkomen van chronische aandoeningen.
Juiste voeding is gerelateerd aan een verbeterde kwaliteit van leven bij de oudere volwassenen. Een dieet gebaseerd op Whole Foods zal zeker de levensduur verhogen en het risico op chronische aandoeningen verlagen die vaak ouderen pesten, zoals de ziekte van Alzheimer, de ziekte van Parkinson, artritis en hartziekten.
Gewichtsonderhoud is een dagelijkse keuze om gezond te blijven. Juiste voeding helpt bij het handhaven van een gezond lichaamsgewicht met fruit, groenten en linzen die alle micronutriënten en macronutriënten bevatten. Dergelijke gezonde voedingsmiddelen bevatten een aanzienlijk deel van de vezels die verzadigd zijn en het consumeren van een uitgebalanceerd dieet met een voldoende aantal calorieën. Bewerkte voedingsmiddelen zijn vrij van vezels en hebben zeer lage voedingsstoffen die de gezondheid bijna verstikken door de vitale organen te vermoeien en ongezond gewicht aan te brengen.
Vetten zijn van twee soorten, verzadigde en onverzadigde vetten, waarvan de eerste schadelijker is dan de laatste. Verzadigde vetten gaan meestal af op de belangrijkste bloedvaten, waardoor arteriosclerose veroorzaakt en resulteert in ischemische aandoeningen zoals beroertes en coronaire hartziekten. Een dieet met een laag verzadigde vetten en cholesterol is gebonden om het risico op cardiovasculaire gezondheidsstoornissen te verminderen. Voedingsmiddelen die rijk zijn aan omega-3-vetzuren zoals zalmvissen en noten worden bestudeerd en bewezen bewezen bloedcholesterol te verlagen en de algehele gezondheid te bevorderen.
Onderzoek geeft aan dat slechte of onjuiste voeding heeft bijgedragen aan de toenemende prevalentie van verschillende soorten kankers. Overmatige inname van alcohol draagt ook bij aan bepaalde kankers door de ontgiftingsfuncties van de lever te verminderen. Een uitgebalanceerd dieet met voedsel dat rijk is aan antioxidanten helpt de schadelijke vrije radicalen in het lichaam te neutraliseren die uiteindelijk de giftige mutatie zullen achterhalen en de groei van tumoren zullen verminderen. Bovendien verminderen voedingsmiddelen die rijk zijn aan vezels zoals fruit en fruit het risico op colorectale carcinomen door een gladde darmmotiliteit en klaring te verbeteren.
Vitamine D en calcium zijn essentieel voor spier- en botgezondheid. Adequate inname van de twee macronutriënten die haalbaar zijn uit zuivelproducten en groene bladgroenten vermindert het risico op chronische aandoeningen van het bot zoals osteoporose en osteolytische botaandoeningen.
Wellness van geestelijke gezondheid is ook gebaseerd op de juiste voeding. Verschillende studies suggereerden dat mensen met chronische depressie lage bloedspiegels van vitamine D. hadden, bovendien zijn omega-3-vetzuren essentieel voor de hersenfunctie en activiteit door het hersengeheugen te stimuleren en de cognitie te verbeteren. Kinderen en ouderen met een slechte concentratie- en communicatiemogelijkheden kunnen lijden aan omega-3-vetzuren-tekort die symptomen veroorzaken zoals een laag geheugen, concentratieproblemen en hersenmist.
De bovenstaande discussie betekent dat de juiste voeding een krachtig instrument is om een betere gezondheid en fitness te bereiken. Een evenwichtig dieet met geschikte delen van alle macronutriënten en micronutriënten is essentieel om chronische aandoeningen te voorkomen en de levensduur te verlengen door de immuniteit te verbeteren en infecties te bestrijden, de gezondheid van het hart te versterken en sterkere botten te maken.
Betekent chronisch ongeneeslijk?
Nee, chronisch geeft niet noodzakelijkerwijs aan dat de aandoening ongeneeslijk is. De term "chronisch" wordt vaak geassocieerd met langdurige en ernstige gezondheidsproblemen omdat het geen remedie heeft. Deze term wordt dus vaak verkeerd geïnterpreteerd als een gediagnosticeerde toestand zonder hoop op een mogelijke remedie. Het is echter belangrijk om het onderscheid tussen chronische en ongeneeslijke omstandigheden te verduidelijken. In het onderstaande artikel bespreken we verschillende voorbeelden van gezondheidsproblemen die zowel worden beheerd als genezen.
De term 'chronische' verwijst letterlijk naar de langdurige duur van een ziekte. Chronische gezondheidsproblemen blijven gedurende een langere tijd bestaan. Aan de andere kant betekent de term 'ongeneeslijk' gezondheidsproblemen zonder bekende remedie.
Hierna volgen enkele voorbeelden van chronische maar beheersbare gezondheidsproblemen:
Diabetes: Diabetes mellitus type I en II zijn chronische aandoeningen die effectief worden beheerd met behulp van gezond eten, dagelijkse lichaamsbeweging, levensstijlveranderingen en medicijnen. Diabetes mellitus heeft geen remedie, maar de complicaties in het eindstadium zijn vermijdbaar door de bloedsuikerspiegel te beheren en met behulp van levensstijlaanpassingen zoals geadviseerd door gezondheidszorgexperts.
Astma: Astma is een andere chronische luchtwegengezondheidsaandoening. Het wordt vaak gemedieerd door bepaalde triggers zoals pollen, stof, pinda's en fysieke inspanning. Astma -aanvallen zijn acuut en kunnen worden beheerd met behulp van ingeademde medicijnen. Mensen met astma weten dat hun triggers dus alleen de triggers vermijden, kunnen hun risico op een ernstige astma -aanval aanzienlijk verminderen.
AIDS: Verworven immuundeficiëntiesyndroom (AIDS) is een groep ziekten veroorzaakt door een virale ziekteverwekker genaamd HIV. HIV/AIDS is een ongeneeslijke toestand, maar de vooruitgang in antiretrovirale therapie heeft het omgezet in een beheersbare chronische gezondheidstoestand.
Hierna volgen enkele van de chronische gezondheidsproblemen die ook geneesbaar zijn. Deze chronische aandoeningen hebben voortdurend beheer en regelmatig follow-up, maar de remedie wordt gegarandeerd door effectieve medische therapie.
Hepatitis C: Hepatitis is een chronische gezondheidstoestand van de lever als gevolg van hepatitis C -virus (HCV) infectie. Hepatitis C -virusinfectie Indien onbehandeld kan leiden tot kankerachtige transformaties in de lever. Met de recente ontwikkelingen in de geneeskunde worden veel personen met hepatitis C genezen met behulp van antivirale therapie.
Tuberculose: Tuberculose (tuberculose), indien onbehandeld, is een chronische bacteriële infectie. Personen met tuberculose zijn volledig genezen met de juiste antibioticatherapie en follow-up.
Bepaalde kankers: Bepaalde soorten kankers zoals schildklier in een vroeg stadium, borst-, penis- en huidkanker zijn mogelijk om te genezen met medicijnen, chirurgische interventie, radiotherapie en chemotherapie.
Chronische aandoeningen vereisen een veelzijdige behandelingsbenadering, omdat de lopende aandoening op de lange termijn ook de anders gezonde lichaamsdelen verontreinigt. Deze behandelingsbenadering bestaat uit artsen van de gerelateerde gezondheidsafdelingen, diëtisten en verpleegkundigen die passende medische zorg en ondersteuning bieden. Het is belangrijk om de misvatting van chronische aandoeningen te ontkrachten die ongeneeslijk zijn om de moed te verhogen en de patiënten te ondersteunen ten gunste van een gedetailleerde medische behandeling voor een gezond leven.
Is kanker een chronische ziekte?
Kanker is altijd opgenomen in de lijst met chronische ziekten. In de afgelopen jaren veroorzaakten verschillende onderzoeken echter een verschuiving in het begrip van deze aandoening en beslissen of het een chronische aandoening is of niet. Om kanker te begrijpen en te labelen als een chronische ziekte, bespreken we de complexiteit van kankers, samen met de vooruitgang in de langdurige behandelingsbenadering.
Kanker wordt gekenmerkt door de ongecontroleerde vorming, groei en verspreiding van abnormale cellen in verschillende organen van het lichaam. Kanker heeft een primaire oorsprong waarbij een enkel orgaan samen met de aangrenzende lymfeklieren betrokken is. Naarmate de ziekte vordert, verspreidt het zich ook naar de andere organen door bloedvaten en lymfevaten. De term "kanker" wordt geassocieerd met een extreme angst voor het mislukken van gezondheid die plotseling in het begin is en eindigt met de dood. Het concept van kanker is echter volledig geëvolueerd met behulp van screeningstests, follow-ups en passend medisch management.
In oude tijden werd kanker alleen in de eindfase gedetecteerd en had geen remedie. Die patiënten kregen symptomatische behandeling en palliatieve zorg zonder hoop op hun verder leven. Aan de andere kant, in de afgelopen decennia, is de behandeling van kanker uitgebreid met behulp van vroege screeningmethoden en follow-ups en medicijnen op lange termijn. Medische vooruitgang bij de behandeling van kanker is de reden waarom een gezondheidstoestand die vroeger werd beschouwd als een acute rampzalige ziekte met de dood aan de andere kant, nu wordt behandeld met behulp van goed bedacht en langdurige medische, radiologische en chirurgische therapieën.
Het toenemende aantal overlevenden van kanker draagt ook bij aan de discussie voor kanker die een chronische aandoening is. Overlevenden van kanker zijn onder meer personen die hun primaire kankerbehandeling hebben afgerond, maar worden geadviseerd om de kliniek te bezoeken voor tijdige screening en follow-up gezondheidsonderzoeken zoals het detecteren van de niveaus van serumtumormarkers, MRI's en CT-scans. Dit geeft aan dat de kanker tot op zekere hoogte is beheerd, maar medische onderzoeken en levensstijlaanpassingen zijn nog steeds vereist, waardoor het een voortdurende chronische gezondheidstoestand is, zoals diabetes en hypertensie.
Het is belangrijk om te begrijpen dat niet alle kankers langdurige medische therapie vereisen om te behandelen. Bepaalde kankers zoals anaplastische carcinomen en colorectale, long-, prostaat- en borstkankers zijn agressief en hebben een hoge mortaliteit. Verschillende screeningstests voor dergelijke kankers zijn bedoeld om de onderliggende ziekte te detecteren voordat deze verergert en zich over het hele lichaam verspreidt.
Het debat over de vraag of kanker een chronische aandoening is of niet, heeft geen direct antwoord. Het hangt af van het type kanker en als het laat of vroeg in de ziekteprogressie wordt gedetecteerd. De vooruitgang op medisch gebied verdient al het applaus voor het evolueren van kanker als een acute ziekte met een nare prognose in een chronische aandoening met een betere prognose en uitgebreide levensduur.
Conclusie
Chronische omstandigheden hebben significante gevolgen voor het algehele welzijn door de kwaliteit van leven gedurende een langere periode te verminderen. Chronische nierziekte, kanker, de ziekte van Alzheimer, chronische obstructieve longstoornis, diabetes en depressie zijn enkele van de chronische gezondheidsproblemen. Kinderen en ouderen zijn bijzonder gevoelig voor chronische aandoeningen vanwege hun verzwakte lichaamsbouw en lage immuniteit. Personen met chronische aandoeningen ontwikkelen complicaties die kunnen leiden tot handicap. Degenen die al zijn gediagnosticeerd met chronische gezondheidsproblemen moeten zich strikt houden aan hun behandelplan om verdere verslechtering van de gezondheid te voorkomen. Chronische aandoeningen zijn alleen te voorkomen als ze niet worden geërfd van de ouders of voorouders. Juiste voeding, dagelijkse trainingen, stoppen met roken en matig alcoholgebruik zijn de meest effectieve strategieën om chronische aandoeningen te voorkomen.

























 Beoordeeld uitstekend door 26,523+ beoordelingen
Beoordeeld uitstekend door 26,523+ beoordelingen