
 Instagram
Instagram
Top 10 kroničnih stanja i bolesti

Related products
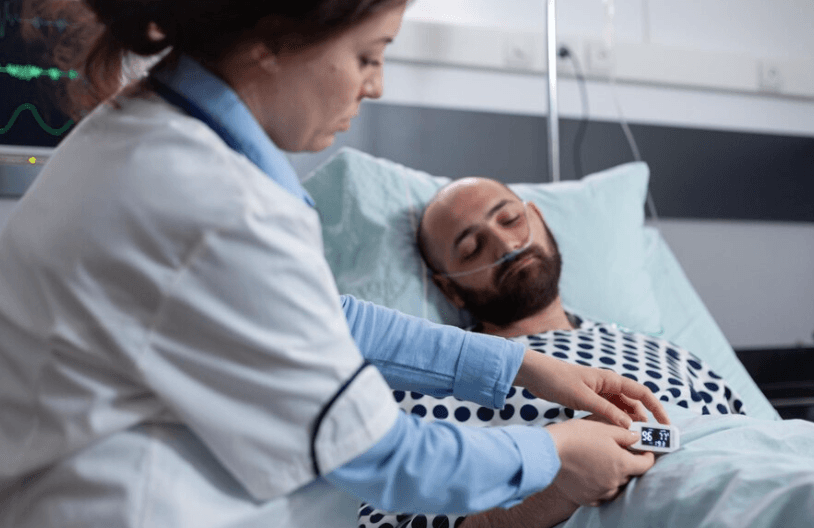
Kronična stanja i bolesti
Kronična zdravstvena pitanja predstavljaju dugotrajne medicinske probleme, koja nemaju jasno rješenje i traju tijekom nečijeg života ili barem nekoliko mjeseci. Ovi su uvjeti dugotrajni, zahtijevaju redoviti medicinski nadzor i potencijalno ometaju svakodnevne zadatke. Njihovi simptomi variraju, u rasponu od stabilnosti do povremene intenziviranja ili postupnog pogoršanja. Mnogi pojedinci s takvim tegobama suočavaju se s neprestanom nelagodom, zamršenosti zdravstvenih postupaka, potencijalnih društvenih zabluda, financijskih opterećenja od liječenja ili smanjene zarade i emocionalnog dana trajne bolesti. Prihvaćanje hranjive prehrane, sudjelovanje u prikladnim vježbama i očuvanje socijalnih veza podižući svoje opće zdravlje.
1. Zlouporaba alkohola
Zlouporaba alkohola, često nazvana alkoholizam ili poremećaj povezanog s alkoholom (ARD), označava trajno zdravstveno pitanje koje je obilježeno nesposobnošću za reguliranje ili zaustavljanje unosa alkohola, što dovodi do negativnih utjecaja na društvene, radne ili zdravstvene utjecaje. Ovaj složeni poremećaj sadrži i tjelesne i mentalne elemente.
Podrijetlo: Korijeni zlouporabe alkohola su raznoliki, proizlaze iz genetskih, vanjskih, mentalnih i društvenih utjecaja. Stresno okruženje, prošle traume, društveni utjecaji i nekomplicirana dostupnost alkohola potiču pojavu i ovjekovječenje zlouporabe alkohola. Neki konzumiraju alkohol za rješavanje stresa, tuge ili drugih psiholoških zdravstvenih izazova.
Prevalencija: Globalno, zlouporaba alkohola je raširena, što utječe na bezbroj pojedinaca. Svjetska zdravstvena organizacija navodi da alkohol rezultira preko 3 milijuna smrtnih slučajeva svake godine. To je jedan od glavnih razloga za izbjegavanje bolesti i smrti u brojnim zemljama.
Genetski čimbenici: Podaci podrazumijevaju nasljednu sklonost alkoholizmu. Istraživanje blizanaca i srodnih skupina pokazuje da se oni s članovima alkoholnih obitelji suočavaju s povećanim rizikom alkoholizma. Međutim, geni su samo dio jednadžbe; Vanjski uvjeti i pojedinačne odluke su vitalni.
Posljedice: Ishodi zlouporabe alkohola su fizički, mentalni ili društveni. Kontinuirani unos alkohola uzrokuje probleme jetre poput ciroze, srčanih i želučanih problema i smanjenog imuniteta. Mentalno, čovjek se suočava s poremećajima raspoloženja, brigama, kognitivnim pitanjima i povećanim rizikom samoubojstva. Društveno, uzrokuje odnose, nezaposlenost, novčane poteškoće i pravne probleme.
Udruga boli: Prekomjerna upotreba alkohola dovodi do fizičke nelagode. Uvjeti poput štete jetre, gastritisa i pankreatitisa, često povezani s prekomjernom konzumiranjem, su bolni. Također, povlačenje iz alkohola uzrokuje jake simptome boli poput migrene, mišićne nelagode i pojačane osjetljivosti.
Ublažavanje boli: Ublažavanje bolova povezane s alkoholom uglavnom ovisi o svom podrijetlu. Bol izazvana povlačenjem tretira se određenim lijekovima pod uputama liječnika. Općenito ublažavanje boli treba oprezno primijeniti, jer pogoršavaju stanja jetre u zlouporabi alkohola.
Terapija: Liječenje zlouporabom alkohola obično spaja medicinske i metode ponašanja. Detoksikacija, po mogućnosti pod medicinskim promatranjem, početni je korak. Naknadni koraci uključuju bihevioralnu terapiju, lijekove, psihološku zdravstvenu pomoć i komunalne skupine. Sveobuhvatna metoda koja se bavi fizičkim i mentalnim aspektima od vitalnog je značaja za ozdravljenje.
Prevencija: Mjere za sprečavanje zlouporabe alkohola obuhvaćaju podizanje svijesti o opasnostima prekomjernog pijenja, ograničavanju pristupa alkoholu mladih i ranoj podršci osjetljivim pojedincima. Stvaranje podrške okolini i prenošenje vještina suočavanja su ključni u sprečavanju zlouporabe alkohola.
2. Alzheimerova bolest i srodna demencija
Alzheimerova bolest (AD) i drugi kognitivni deficit povezani sa starenjem su kronične neurološke bolesti koje značajno utječu na živote pogođenih pojedinaca. Pojedinci koji doživljavaju ovo stanje razlikuju se progresivnim pogoršanjem kognitivnih sposobnosti, uključujući oštećenje pamćenja i nemogućnost obavljanja rutinskih aktivnosti. Slijedom toga, oni se u potpunosti oslanjaju na druge i doživljavaju smanjeni životni standard.
Alzheimerova bolest je prevladavajuća vrsta demencije, uključujući oko 60-80% ukupnih slučajeva demencije. Stanje se razlikuje taloženjem amiloidnih plakova i tau zapetljanih unutar mozga, što u konačnici rezultira neuronom. Ipak, demencija je sveobuhvatnija klasifikacija neuroloških bolesti koje obuhvaćaju niz memorije, spoznaje i oštećenja ponašanja, od kojih Alzheimerova bolest predstavlja samo jednu specifičnu podskupinu.
Etiologija Alzheimerove bolesti i povezanih kognitivnih problema ostaje zagonetna. Smatra se da etiologija ovog fenomena uključuje višestruku interakciju između genetske predispozicije, utjecaja okoliša i pojedinačnih izbora načina života. Čimbenici rizika obuhvaćaju nekoliko varijabli, poput povećanja dobi, obiteljske predispozicije za bolest i specifičnih genetskih varijacija. Nadalje, neki medicinski poremećaji poput srčanih bolesti, dijabetesa, hipertenzije i varijabli poput ozljeda glave mogu povećati ranjivost na neurodegenerativne bolesti.
Demencija predstavlja značajan javnozdravstveni izazov u Ujedinjenom Kraljevstvu. Očekuje se da će oko 850.000 pojedinaca boraviti s demencijom, a Alzheimerova bolest je prevladavajuća podvrsta. Očekuje se da će gore spomenuta numerička vrijednost nadmašiti milijun do 2025. zbog rastućih starijih demografskih i porasta trenda u očekivanom trajanju života.
Funkcija genetike od značaja je u razvoju i napredovanju Alzheimerove bolesti. Određene genetske anomalije, uključujući mutacije u alelu APOE ε4, identificirane su kao čimbenici rizika. Ipak, prisutnost obiteljske loze povezane s Alzheimerovom bolešću, iako pojačava osjetljivost, ne daje apsolutno jamstvo manifestacije stanja. Alzheimerova bolest obično se pripisuje nasljednim, okolišnim i bihevioralnim čimbenicima, posebno u slučajevima koji se očituju u kasnijim životnim fazama.
Alzheimerova bolest i druge kognitivne bolesti značajno utječu na kognitivne sposobnosti i sposobnost pojedinca i sposobnosti svakodnevnih aktivnosti. Rani znakovi često uključuju oštećenje pamćenja, sklonost pogrešnim stavkama i izazove izvršavanja svakodnevnih aktivnosti. Kako bolest napreduje, pojedinci prolaze kognitivno oštećenje, emocionalnu nestabilnost, izazove u međuljudskoj komunikaciji i pogoršanje svoje sposobnosti za brigu o sebi. Na kraju, postaje neophodno osigurati nadzor i brigu tijekom cijelog sata.
Dokazi ukazuju na to da je usvajanje zdravog načina života povezano sa smanjenom vjerojatnošću razvoja Alzheimerove bolesti. Ove mjere obuhvaćaju pridržavanje dobro uravnoteženog prehrambenog režima, dosljedno sudjelovanje u fizičkom vježbanju, održavanje optimalnog indeksa tjelesne mase i izbjegavanje i pušenja i prekomjernog unosa alkohola. Nadalje, uključivanje u aktivnosti koje stimuliraju mozak, poput čitanja, rješavanja zagonetki i sudjelovanja u društvenim interakcijama, značajno promiču kognitivno blagostanje i zaštitu od kognitivnog pogoršanja.
Alzheimerova bolest i povezani kognitivni deficit su zamršeni i nevjerojatni neurološka stanja koja imaju značajan utjecaj na globalnu ljestvicu, što utječe na milijune pojedinaca. Iako otkriće konačnog tretmana ovih poremećaja ostaje neuhvatljivo, kontinuirani istraživački napori i usvajanje sveobuhvatne strategije za njegu, obuhvaćajući upravljanje bolom i promicanje zdravog načina života, pružaju tračak nade za pojedince koji su pogođeni tim tegobama. Kroz stalne nastojanja, želimo poboljšati cjelokupno dobrobit osoba pod utjecajem Alzheimerovih i drugih kognitivnih bolesti.
3. Artritis (osteoartritis i reumatoid)
Artritis, kategorija tegoba povezanih sa zglobovima, sadrži raznoliki niz stanja većih 100. Dotična fraza obično se koristi kako bi se razjasnila stvari o međusobnom povezivanju zglobova i rezultirajućim osjećajima nelagode. Ogromni utjecaj ovog fenomena na pojedince je očit. Postoje dvije najčešće uočene manifestacije ovog stanja, osteoartritis (OA) i reumatoidni artritis (RA), koji su kategorizirani kao vrste artritisa, ali imaju različite karakteristike i uzroke.
Osteoartritis (OA), ponekad degenerativni artritis, karakterizira progresivno pogoršanje zglobnih hrskavica, uglavnom koji utječu na zglobove poput koljena, kukova, ruku i kralježnice. S druge strane, reumatoidni artritis (RA) klasificiran je kao autoimuno stanje u kojem imunološki sustav pogrešno usmjerava svoj napad prema sinovijalnim oblogama zglobova, što dovodi do upale i mogućnosti naknadnog oštećenja zgloba.
Artritis je izražen doprinos boli i invalidnosti unutar Ujedinjenog Kraljevstva, kako navodi Nacionalna zdravstvena služba (NHS). Reumatoidni artritis (RA) utječe na populaciju veću od 400 000 pojedinaca, dok osteoartritis (OA) navodi otprilike 8,75 milijuna pojedinaca da nastave medicinsku intervenciju.
Artritis značajno utječe na kvalitetu života pojedinca zbog prisutnosti boli, smanjenog raspona pokreta, upale i krutosti zgloba. Kako se napredovanje ovih simptoma pojačava, to dovodi do trajnih oštećenja zglobova i deformiteta. Iscrpljujuća bol povezana s tim bolestima često predstavlja značajne izazove za svakodnevno funkcioniranje pojedinaca i značajan rizik za njihovo mentalno blagostanje. Liječenje artritične boli često uključuje upotrebu farmakoloških intervencija, angažmana fizikalne terapije i prilagođavanja načina života.
Nesteroidni protuupalni lijekovi (NSAID), analgetici i anti-rimatski lijekovi koji modificiraju bolest (DMARDs) obično su propisani terapijskim intervencijama za artritis, posebno za osobe s dijagnosticiranim reumatoidnim artritisom (RA). Operacija zamjene zgloba može biti potrebna u slučajevima teškog stanja. Izraz "preventivne mjere" obuhvaća raznolik niz strategija, uključujući održavanje zdrave tjelesne težine, redovito angažiranje u fizičkoj vježbi, primjenu tehnika prevencije ozljeda i brzo identificiranje i rješavanje problema. Neophodno je shvatiti da reumatoidni artritis (RA) i osteoartritis (OA) nemaju konačni lijek unatoč terapijskim intervencijama za upravljanje simptomima.
"Artritis" obuhvaća širok spektar zglobnih poremećaja koji značajno utječu na osobe koje su pogođene. Poboljšanje kvalitete života i smanjenje boli i oštećenja za pojedince koji su pogođeni ovim uvjetima ostaju najvažniji kao napredak u napretku istraživanja i medicinskih terapija. Čak i uz kontinuiranu potragu za poboljšanim terapijama i potencijalnim lijekom, prevladavajući pristup upravljanju artritisom i dalje ovisi o holističkoj strategiji koja obuhvaća medicinsku intervenciju, fizikalnu terapiju i modifikacije nečijeg načina života.
4. Astma
Astma, trajni respiratorni poremećaj obilježen upalom dišnih putova i sužavanjem, prikazuje ponavljajuće epizode, pokazujući manifestacije poput piskanja, površnog disanja, suženja prsnog koša i kašljanja. Precizno podrijetlo astme ostaje enigma, ali široko se smatra da proizlazi iz višestruke interakcije genetskih i ekoloških elemenata. Tipični katalizatori za astmu obuhvaćaju alergena sredstva kao što su grinje i prašine, respiratorne infekcije, izloženost frigidnom zraku, fizički napor, dim i određene lijekove. Postojanje genetske predispozicije za astmu je izvan spora, a pojedinci koji posjeduju obiteljsku povijest astme ili drugih alergijskih poremećaja koji se suočavaju s povišenom osjetljivošću.
Astma značajno utječe na značajan segment stanovništva Ujedinjenog Kraljevstva. Procjene Astme UK predlažu da otprilike 5,4 milijuna pojedinaca trenutno podliježe liječenju ove bolesti. To znači otprilike 1 u svakih 11 maloljetnika i 1 na svakih 12 odraslih osoba koje se bore s izazovima astme. Posljedice ove bolesti o postojanju pojedinca su duboke, jer ozbiljnost pogoršanja astme varira, a specifične epizode zahtijevaju hospitalizaciju.
Iako sama astma izravno ne stvara nelagodu, česti suboti kašlja i suženja prsnog koša koji ga prate dovode do osjećaja nelagode ili nježnosti u prsima i gornjem dijelu leđa. Da bi se ublažila ta nelagoda i upravljala simptomatskim izrazima, obično se daju bronhodilatatori koji se udisuju poput salbutamola, obično daju kako bi se izazvalo brzo opuštanje i dilataciju dišnih putova. Nadalje, inhalirani kortikosteroidi, koji se opisuju beklometazonom, koriste se kao profilaktička mjera smanjujući upalu i spriječivanje epizoda astme.
Prepoznavanje i zaobilaženje pojedinačnih okidača ima najveći značaj u upravljanju i astmi za unaprijed. Rutinski praćenje plućne funkcije i strogo pridržavanje propisanih lijekova imperativi su u regulaciji ove bolesti. Iako astma nedostaje konačan lijek, pojedinci vode živote karakterizirane normalnošću i vitalnošću s opreznim upravljanjem. Širenje znanja i svijesti, usklađeno s prilagođenim nacrtom akcije astme, predstavlja ključne elemente u odvraćanju teških pogoršanja i povećavajući sveobuhvatnu kvalitetu života za one koji se bave ovim stanjem.
Astma, kronična respiratorna nevolja, uvodi složenost za pogođene pojedince i zdravstvene radnike. Iako precizna geneza ostaje neuhvatljiva, postulirana je da proizlazi iz konvergencije genetskih i okolišnih čimbenika. Upravljanje astmom zahtijeva identifikaciju okidača, korištenje lijekova za regulaciju simptomatskih izraza i održavanje sustavnog praćenja na pogoršanje šumara. S dobro zaokruženim pristupom, pojedinci s astmom uživo prepuni ispunjenja, podvlačeći značaj prosvjetiteljstva i obrazovanja u postizanju ovog cilja.
5. Atrijska fibrilacija
Atrijska fibrilacija (AFIB) je trajna srčana aritmija koja se razlikuje nepravilnim i često brzim otkucajem srca. To proizlazi iz aberantnih električnih impulsa unutar atrije, gornjih komora srca, dajući burni ritam. Ovo stanje eskalira vjerojatnost moždanog udara, zatajenja srca i drugih kardiovaskularnih predikamena.
Podrijetlo
AFIB -ova geneza proizlazi iz različitih izvora, obuhvaćajući:
- Povišeni krvni tlak
- Malacije koronarnih arterija
- Valvularna srčana stanja
- Hipertireoza
- Pretjerano konzumiranje alkohola
- Plućne bolesti
- Prošli srčani kirurški postupci
Pojedinci koji nasljeđuju tragove AFIB -a od svojih obitelji izloženi su većem riziku od razvoja stanja od onih koji nemaju obiteljsku povijest stanja. Nepravilnost atrijske fibrilacije (AFIB) najčešća je vrsta abnormalnog srčanog ritma, koja pogađa preko milijun ljudi u Velikoj Britaniji. Kako opća populacija postaje starija tijekom sljedećih pola stoljeća, očekuje se da će se taj broj povećati za dva faktora.
Simptomi atrijske fibrilacije uključuju palpitacije, laganu glavu, plitko disanje i umor. Povremeno se odvija u nedostatku simptoma, zbog čega su potrebni periodični medicinski pregledi. Budući da AFIB izaziva atrijsku krv, povećava se vjerojatnost stvaranja ugruška, što može dovesti do moždanog udara ako se ne liječi.
Bol i ublažavanje: AFIB rijetko rađa nelagodu, iako se neki susreću u prsima ili boli zbog cirkulacijskih ograničenja. Neposredna medicinska pomoć pokazuje se neophodnom ako se očituje bol u prsima. Neodređeni boli u Mitigatorima pružaju prolazni predah, ali stručni savjet je imperativ.
Terapeutika, isključenje i lijek: AFIB terapeutici nastoje vratiti redoviti ritam srca, smanjiti rizik od moždanog udara i ublažiti simptome. To obuhvaća:
- Farmaceutski agensi poput beta blokatora ili blokatora kalcijevih kanala
- Antikoagulacijski lijekovi za odvraćanje ugruška
- Kateterska ablacija, intervencija za ablat ili uklanjanje nenormalnog tkiva koje se bavi impulsom
- Promjene načina života, uključujući regulaciju krvnog tlaka, upravljanje težinom i smanjenje unosa alkohola
Preventivne metodologije obuhvaćaju upravljanje faktorima rizika poput hipertenzije, podupiranje saluđenog načina života i redovnih medicinskih procjena. Dok intervencije upravljaju AFIB -om i ublažavaju svoje posljedice, konačna panacea ostaje neuhvatljiva. Prikladna primjena i pravovremene intervencije najvažnije su u jačanju kalibra života i prigušivanju povezanih opasnosti.
6. Poremećaj spektra autizma (ASD)
Poremećaj spektra autizma (ASD) predstavlja višestruku neurorazvojnu bolest koja je privukla rastuću znanstvenu nadzor i društvenu raspravu. Njegove definicijske granice obuhvaćaju niz simptoma prvenstveno podrivaju društvene interakcije i komunikacijske kompetencije, često praćene ponavljanim ponašanjem ili specijaliziranim interesima. Značajni aspekt ASD -a leži u njegovoj raznolikosti, inkapsuliran unutar izraza "spektar". Ovaj aspekt priznaje nijansiranu varijabilnost u ozbiljnosti simptoma i funkcionalnim kapacitetima pogođenih pojedinaca.
Etiološki temelji ASD -a ostaju neuhvatljivi do potpunog znanstvenog razumijevanja, iako prevladavajući konsenzus sugerira višestruko podrijetlo. Umjesto da traži jedinstvenog genetskog pokretača, stvarnost predstavlja mnogo zamršeniji scenarij. Nijedan pojedinačni gen ne stoji definitivno kao izvor ASD -a. Umjesto toga, brojne genetske mutacije i varijacije povezuju se s bolešću, što sugerira paradigmu poligenog rizika. Okolišni čimbenici često sastavljaju ove genetske predispozicije. Raspon elemenata rizika, uključujući roditeljsku dob u začeću, komplikacije rađanja i prenatalnu izloženost određenim lijekovima ili infekcijama, dodatno pojačava ranjivost pojedinca na ASD.
U kontekstu Ujedinjenog Kraljevstva, rasprostranjenost ASD -a predstavlja i uvjerljivu i alarmantnu statistiku. Statističke aproksimacije predlažu da otprilike 1 od 100 pojedinaca u Velikoj Britaniji boravi unutar spektra autizma. To odgovara zadivljujućem pučanstvu od preko 700 000 pojedinaca, uzdižući ASD od jednostavne medicinske radoznalosti do značajne javno zdravstva koja zahtijeva usklađenu predanost istraživanju, formulaciji politike i pružanju zdravstvene zaštite.
Fenomenološka pojava ASD-a pokazuje neujednačenost, što utječe na pojedince na mnogim načinima. Neki ASD pojedinci suočavaju se s velikim komunikacijskim preprekama, potencijalno nikada ne pribavljaju funkcionalni govorni jezik. Suprotno tome, drugi očituju verbalnu vještinu i sposobnost vođenja umjereno neovisnih života. Uobičajene osobine većine pojedinaca ASD -a obuhvaćaju izazove u dešifriranju društvenih znakova i emocionalnih izraza, povećanu osjetljivost na senzorne podražaje i sklonost predvidljivosti, rutinskom i organiziranom okruženju.
Iako ASD obično ne nanosi fizičku agoniju, manifestira se u pojačanoj osjetljivosti koja dovodi do nelagode ili nevolje. Na primjer, specifični ASD pojedinci doživljavaju jaka svjetla ili glasne zvukove kao dezorijentirajuće ili uznemirujuće. Slijedom toga, precizno senzorni okidači i osmišljavanje smještajućeg okruženja od vitalnog je značaja za poboljšanje kvalitete života za one koji su pogođeni.
U ovom trenutku za ASD ne postoji kurativna intervencija. Unatoč tome, različite paradigme liječenja potencijalno povećavaju funkcionalne ishode i opće dobro. Ove intervencije obuhvaćaju bihevioralne terapije, poput analize primijenjenog ponašanja, te govorne i radne terapije za poboljšanje komunikacijskih i životnih kompetencija. Obrazovna podrška je glavna u opremanju pojedinaca ASD -a s alatima potrebnim za akademski trijumf. Farmakološke intervencije, uglavnom usmjerene na komorbidne stanja poput anksioznosti ili problema s nedostatkom pažnje, pronalaze tipične primjene.
Sprječavanje ASD -a predstavlja složen izazov, prvenstveno zbog zamršene međusobne veze između genetskih i okolišnih čimbenika. Iako ukupna prevencija ostaje neuhvatljiva, rana identifikacija i intervencija duboko utječu na životne putanja pojedinaca ASD -a. Rane intervencije dosljedno pokazuju svoju učinkovitost u poboljšanju kognitivnih i socijalnih ishoda, pomažući na taj način ASD pojedincima u kretanju u složenosti života s većom autonomijom i ispunjenjem.
Poremećaj spektra autizma je neurorazvojno stanje značajnog znanstvenog, socijalnog i javnog zdravlja. Njegovo višestruko podrijetlo, različite prezentacije i zamršeni terapijski modaliteti čine ga predmetom stalne složenosti istraživanja. Unatoč nepostojanju konačnog lijeka, postojeće terapije i intervencije imaju potencijal za obogaćivanje života onih koji su oboljeli, podvlačeći važnost rane identifikacije i prilagođenih intervencija. Stalno istraživanje njegovih temeljnih mehanizama, rasprostranjenosti i strategija upravljanja stoga ostaje neophodno za poboljšanje života koje je ASD dodirnuo.
7. Rak (dojka, kolorektalna, pluća i prostata)
Rak, krovni izraz koji obuhvaća konstelaciju bolesti koje je obilježeno neometanom aberantnom proliferacijom i širenjem stanica, i dalje se nalazi kao najvažniji globalni zdravstveni izazov. Usred raznolikih kategorija raka, karcinoma dojke, kolorektala, pluća i prostate ističu se kao osobito prevladavajuće.
Rak dojke potječe iz nepravilnosti stanica dojke, kolorektalni karcinom nastaje unutar debelog crijeva ili rektalnih područja, rak pluća se korijeni unutar plućnog aparata, a rak prostate boravi u muškoj prostat žlijezdi. Geneza tih karcinoma je višestruka i obuhvaća genetske mutacije, životne sklonosti poput pušenja (pretežno uključeno u karcinom pluća), izloženosti okolišu i hormonalne poremećaje. Iako nisu sve vrste raka pokazuju izravan genetski spoj, oni s obiteljskim antecedentima često se susreću s eskaliranom osjetljivošću, posebno unutar karcinoma dojke i kolorektalnog karcinoma.
U Ujedinjenom Kraljevstvu ti karcinomi imaju značajnu prevalenciju. Cancer Research UK izvještava o raku dojke kao najčešće dijagnosticiranom, što uključuje oko 55.000 svježih slučajeva godišnje. Rak pluća čini oko 47 000 novih dijagnoza, kolorektalni karcinom za otprilike 42.000 i rak prostate za oko 49.000. Kolektivno, oni predstavljaju značajan segment nevolje raka.
Posljedice ovih karcinoma na pojedinca su duboke, bacajući sjene i na fizičku dobrobit i emocionalnu ravnotežu. Simptomi se očituju u odnosu na podtipu raka i njegovu razvojnu fazu, koji potencijalno uključuju anomalije kao što su kvržice, ne računati gubitak težine, kronični kašalj i modifikacije navika u crijevima. Nelagoda se često pojavljuju, posebno u naprednim fazama ili ako se metastaza na kostima ili drugim organima materijalizira. Palijativne mjere obuhvaćaju farmaceutske agense, zračenje ili intervencije koje blokiraju živce.
Terapeutski avenije razlikuju se ovisno o vrsti i stadiju raka, obuhvaćajući kirurške postupke, kemoterapiju, terapiju zračenjem, hormonske intervencije i ciljane farmakološke režime. Preventivni pristupi uključuju prilagodbe načina života kao što su prestanak pušenja, uravnoteženi prehrambeni režim, redovna fizička aktivnost i smanjenje izloženosti utvrđenim karcinogenima. Iako su u upravljanju rakom učinjeni suštinski koraci, konačna panaceja koja obuhvaća sve faze i varijacije ostaje neuhvatljiva. Međutim, brze intervencije stvaraju remisiju kod brojnih pacijenata da vode obogaćuju živote.
8. Kronična bolest bubrega (CKD)
Kronična bolest bubrega (CKD) predstavlja dugotrajnu bolest u kojoj bubrezi postupno gube svoju učinkovitost u filtriranju otpada i viška tekućine iz krvotoka, što dovodi do nakupljanja ovih tvari u tijelu.
Etiologije
- Dijabetes: Istaknuti prekursor CKD -a, jer povišena razina šećera u krvi nanosi postupno oštećenje bubrega.
- Visoki krvni tlak: Ispruži opterećenje na minusnim krvnim žilama bubrega.
- Glomerulonefritis: Potiče upalu u filtracijskim jedinicama bubrega.
- Policistična bolest bubrega: Nasljedno stanje koje izaziva formiranje ciste unutar bubrega.
- Dugotrajna upotreba određenih lijekova, npr. Nesteroidni protuupalni lijekovi (NSAID).
- Ponavljajuće infekcije bubrega.
Određeni oblici CKD -a, kao što je policistična bolest bubrega, pokazuju genetsku vezu. Nadalje, pojedinci koji se hvali obiteljskom poviješću CKD -a suočavaju se s povećanom osjetljivošću. Unutar Ujedinjenog Kraljevstva predviđa se da 1 od 10 ljudi ima CKD, s brojnim preostalih nesvjesnih u njihovom stanju. To se odnosi na milijune, s onima starijim od 75 godina, okrenutim prema povećanim rizikom.
Utjecaji na pojedinca: Početne faze CKD -a očituju se asimptomatski. Unatoč tome, kako bolest napreduje, indikacije obuhvaćaju umor, oedematozni gležnjevi, hematurija i kratkoća daha. Nekontrolirani CKD kulminira u zatajenju bubrega, što zahtijeva dijalizu ili transplantaciju bubrega.
Ublažavanje boli i terapeutika
- Relevantni lijekovi upravljaju bolom povezanom s CKD-om, iako se NSAID treba izbjegavati.
- Upravljanje temeljnim stanjima poput dijabetesa i hipertenzije pokazuje se ključnim.
- U naprednim fazama, dijaliza ili transplantacija bubrega postaje imperativ.
Prevencija i lijek: Učinkovito upravljanje kroničnom bolešću, zdravi način života, periodični pregledi i izbjegavanje lijekova za marvanje bubrega su kardinalna profilaktička aspekta. Iako postoji upravljanje CKD -om, posebno u naprednim fazama, određeni lijek ostaje odsutan. Pravovremeno otkrivanje i intervencija najvažniji su za usporavanje napredovanja i održavanje kvalitete života.
9. Kronična opstruktivna plućna bolest (KOPB)
Kronična opstruktivna plućna bolest (KOPB) je sveobuhvatna oznaka koja obuhvaća skup plućnih tegoba, uključujući emfizem i kronični bronhitis, što taloženje respiratornih impedimenata. Osjeti kronične upale i oštećenja plućnog tkiva, što je kulminiralo suženim prolazima iz zraka.
Podrijetlo
- Pušenje: Glavni faktor rizika od KOPB -a.
- Dugo izlaganje štetnim onečišćenjima, obuhvaćajući prašinu, kemikalije i dim.
- Genetski aspekti: Povremene genetske nedostatke povećavaju ranjivost, npr., Nedostatak alfa-1-antitripsina.
- Povijest ponavljajućih infekcija pluća tijekom djetinjstva.
Iako ekološki elementi imaju značajan utjecaj, vidljiva je genetska predispozicija, s tim da su određene obitelji doživjele pojačanu prevalenciju KOPB -a. U Ujedinjenom Kraljevstvu KOPB nastaje kao važna javnozdravstvena poteškoća. Otprilike 1,2 milijuna pojedinaca prikupilo je dijagnoze KOPB -a, što ga čini drugom najrazajnijom udomljenom plućnom bolešću, pomračenom isključivo astmom prema Britanskoj zakladi pluća.
KOPB se neumoljivo pogoršava, izazivajući indikacije poput upornog kašljanja s sluzi, kratkoće daha, piskanja i suženja prsnog koša. Uz napredovanje bolesti, čak i rudimentarni zadaci poput ambulacije ili preljeva postaju naporni zbog daha. Dok se simptomi jezgre vrte oko respiratornih tegoba, odaberite pojedince koji se susreću s nelagodom ili nelagodom u prsima, posebno tijekom jakih pogoršanja.
Ublažavanje boli i terapeutika
- Bronhodilatatori: Farmaceutski proizvodi olakšavaju dilataciju dišnih putova.
- Steroidi: Zaposlen za smanjenje upale.
- Plućna rehabilitacija: Režimi vježbanja i informativne sesije za poboljšanje dobrobiti.
- Terapija kisikom: Za teške slučajeve KOPB -a, povećati disanje.
Preventivne mjere vrte se prvenstveno oko prestanka pušenja ili suzdržavanja. Dosljedno izbjegavanje izloženosti plućima i pravovremenog upravljanja pojačavanjem. Dok tretmani molificiraju simptome i povećavaju kvalitetu života, lijek KOPB trenutno nije prisutan. Fokus ostaje na upravljanju simptomima, prevenciji pogoršanja i usporavanju napredovanja bolesti.
10. Depresija
Depresija, klinički nazvana kao glavni depresivni poremećaj (MDD), materijalizira se kao trajna nevolja mentalnog zdravlja koju karakterizira trajni i prodorni osjećaj beznađa, umanjilo zanimanje za aktivnosti i niz fizičkih i kognitivnih indikacija koje poremete svakodnevno funkcioniranje pojedinca. Geneza depresije je zamršena, koja proizlazi iz mozaika faktora koji obuhvaćaju biološke elemente poput neravnoteže neurotransmitera, psiholoških stresora poput traumatičnih životnih događaja ili kroničnog stresa, te aspekata socio-okoliša poput izolacije ili produžene bolesti. Evidentna je genetska sklonost depresiji, s tim da su povijesti obiteljske depresije suočene s eskaliranom ranjivošću.
U Velikoj Britaniji depresija predstavlja posljedičnu zdravstvenu dilemu. Otprilike 1 od 4 pojedinaca godišnje će se susresti s poremećajem mentalnog zdravlja, a depresija će biti istaknuta među najčešćim uvjetima po umu, dobrotvorne organizacije za mentalno zdravlje.
Utjecaj depresije na pojedinca je dalekosežan. Osim emocionalnih manifestacija, oboljeli pojedinci upadaju u istrošenost, fluktuacije apetita, poremećaje spavanja, pitanja koncentracije, pa čak i tjelesne nelagode. Doista, utvrđena povezanost između depresije i tjelesne boli, posebno trajnih bolova, dobro je dokumentirana. Ta se bol očituje u glavobolji, nelagodi zglobova ili bolovima.
Ublažavanje tjeskobe povezane s depresijom i drugih simptoma moguće je dostižno putem više načina:
- Lijekovi protiv kotača, koji moduliraju neurotransmitere.
- Psihoterapija, primjerena kognitivno-bihevioralnom ili međuljudskom terapijom, nudi strategije za upravljanje i rješavanje osnovnih uzroka.
- Amandmani životnog stila, uključujući redovnu fizičku aktivnost, uravnoteženi prehrambeni režim i dovoljan san, svi koji imaju potencijal povećanja raspoloženja.
Preventivni stratagemi obuhvaćaju ranu intervenciju, rukovanje stresom, njegovanje socijalnih veza i izbjegavanje zlouporabe alkohola ili supstanci. Nužno je naglasiti da dok tretmani učinkovito upravljaju i rješavaju depresivne epizode za mnoge, depresija se ponavlja. Kontinuirani nadzor, pridržavanje režima liječenja i spremnost za traženje pomoći, kad je to potrebno, predstavljaju neophodne aspekte prolaska i upravljanja ovim zamršenim stanjem.
11. Dijabetes
Dijabetes predstavlja trajnu medicinsku bolest koja je tipizirana povišenom razinom glukoze u krvi koja je posljedica nesposobnosti tijela za proizvodnju ili upotrebu inzulina, središnjeg hormona koji regulira regulaciju glukoze. Dvije glavne kategorije dijabetesa su sljedeće:
- Dijabetes tipa 1: Autoimuni poremećaj u kojem tijelo pogrešno cilja i uništava stanice koje proizvode inzulin unutar gušterače.
- Dijabetes tipa 2: Proizlazi iz inzulinske rezistencije unutar tijela zajedno s istodobnom relativnom inzulinom.
Uzročnost dijabetesa tipa 1 ostaje neuhvatljiva, iako su uključeni genetski elementi i okidači okoliša poput virusa. Suprotno tome, dijabetes tipa 2 je u korelaciji s genetikom, napredovanjem dobi, pretilošću, sjedećim načinom života i specifičnim prehrambenim navikama. U Ujedinjenom Kraljevstvu, prevalencija dijabetesa uzrokuje zabrinutost. Diabetes UK izvještava da se preko 4,9 milijuna pojedinaca bori s dijabetesom, a tipa 2 čini oko 90% slučajeva. Predviđanja ukazuju na eskalirajući trend, s procijenjenim 13,6% u Velikoj Britaniji odraslih stanovništva s dijabetesom (dijagnosticiran ili nedijagnosticiran) do 2030. godine.
Postoji očita genetska veza, posebno kod dijabetesa tipa 2. Oni koji posjeduju obiteljsku povijest dijabetesa suočavaju se s povećanim rizikom, naglašavajući zamršenu međusobnu povezanost genetske predispozicije i odrednica okoliša.
Nepraveni dijabetes nosi strašne posljedice. Podržana hiperglikemija taloži komplikacije poput oštećenja bubrega, očnih bolesti, neuropatskih poremećaja i kardiovaskularnih bolesti. Iako dijabetes izričito ne utječe na bol, komplikacije poput dijabetičke neuropatije ubacuju u uznemirujuće manifestacije.
Ublažiti bol i rješavati samu bolest:
- Budni nadzor i regulacija glukoze u krvi su ključni.
- Propisani su farmaceutski proizvodi, koji obuhvaćaju inzulin i oralni antidijabetički agensi.
- Amandmani životnog stila, koji obuhvaćaju uravnoteženi prehrambeni režim i rutinska tjelesna aktivnost, služe kao temeljni elementi za upravljanje i prevenciju.
Iako tretmani stručno upravljaju dijabetesom i sprečavaju komplikacije, većina oblika i dalje izbjegava određeni lijek. Dijabetes tipa 1 ostaje lišen poznatog lijeka, dok se dijabetes tipa 2 povremeno ostari ili čak preokreće značajnim transformacijama načina života, osobito tijekom početnih faza. Rano otkrivanje, prosvjetljenje pacijenata i proaktivno upravljanje ključni su u navigaciji na ovu prožimajuću bolest.
12. Zlouporaba droga/ zlouporaba droga
Supstanca ili zlouporaba droga očituje se kao trajna nevolja obilježena pretjeranom i štetnom konzumacijom lijekova ili tvari, što je kulminiralo ovisnošću, fizičkom štetom ili kompromisom za svoje mentalno blagostanje. Zlouporaba supstanci obuhvaća niz tvari, uključujući:
- Pravni tvari: Poput alkohola ili lijekova na recept konzumiraju se više od propisanih ograničenja.
- Ilegalne droge: Poput kokaina, heroina i sintetičkih narkotika.
- Lijekovi bez recepta: Zloupotrijebljeni zbog svojih psihoaktivnih učinaka.
Podrijetlo zlouporabe supstanci su zamršeni, obuhvaćaju genetsku predispoziciju, pritisak vršnjaka, emocionalne nemire, anksioznost, depresiju i aspekte okoliša, obuhvaćajući društveno-ekonomske stanja. Značajno je da genetika ima utjecaj; Oni s obiteljskim zloupotrebom supstanci suočavaju se s povišenom osjetljivošću. Zlouporaba supstanci i dalje postoji kao značajna javna zdravstvena zahvalnost u Ujedinjenom Kraljevstvu. Podaci iz Nacionalnog sustava praćenja lijekova (NDTMS) otkrivaju da je otprilike 268.251 odraslih osoba bilo u kontaktu s uslugama liječenja droga i alkohola od 2019. do 2020. Alkohol ostaje najugroženiji substanca, s oko 586.780 odraslih osoba u Engleskoj, grappirajući ovisnost o alkoholu.
Zlouporaba supstanci utječe na duboko utjecaj na pojedince. Osim posljedica fizičkog zdravlja, obustavu jetrene bolesti povezane s alkoholom ili respiratornih problema izazvanih pušenjem, zlouporaba supstanci potiče ugroženo mentalno blagostanje, napeta odnosi, fiskalne nevolje i zakonske zaplete.
Podsjeća na poboljšanje boli i pomoćnih simptoma povezanih s zlouporabom supstanci:
- Detoksikacija: Nadzirano medicinsko povlačenje iz tvari.
- Bihevioralna terapija: Ciljanje psiholoških aspekata ovisnosti.
- Lijek: Korisno za ovisnost o opioidima, duhanu ili alkoholu.
- Usluge mentalnog zdravlja: Prilagođen rješavanju poremećaja mentalnog zdravlja koji se javljaju.
Preventivne metodologije obuhvaćaju rano obrazovanje u vezi s opasnostima, unapređenjem usluga mentalnog zdravlja i inicijativama usredotočenim na zajednicu. Liječenje nastoji olakšati prestanak tvari i preispitivanje u proizvodni nabor društva. Unatoč tome, neophodno je shvatiti da oporavak od zlouporabe supstanci predstavlja tekući proces, koji često zahtijeva više intervencija i periodično nadgledanje.
13. Zatajenje srca
Zatajenje srca označava trajno, progresivno stanje u kojem srčani mišić gubi svoju sposobnost pokretanja krvi kako bi učinkovito zadovoljilo tijelo tijela. Taj nedostatak proizlazi iz strukturnih ili funkcionalnih srčanih poremećaja, što rezultira zagušenim ili smanjenim protokom krvi do vitalnih organa i tkiva. Zatajenje srca ne znači prestanak srčane funkcije, već označava oslabljenu sposobnost crpljenja.
Pretežno prevladavaju dvije manifestacije zatajenja srca:
- Sistolički zatajenje srca (zatajenje srca sa smanjenom frakcijom izbacivanja): Ovdje se obično ugovara lijeva ventrikula. Slijedom toga, srce ne može prikupiti odgovarajuću silu da potakne dovoljan volumen krvi u cirkulaciju.
- Dijastoličko zatajenje srca (zatajenje srca s očuvanom frakcijom izbacivanja): U ovoj varijanti lijeva klijetka gubi sposobnost učinkovitog opuštanja, ometajući punjenje krvi tijekom međuobrazne faze odmora.
Podrijetlo zatajenja srca su bezbroj, obuhvaćaju:
- Bolest koronarne arterije
- Hipertenzija
- Neispravni srčani ventili
- Kardiomiopatija (bolest srčanog mišića)
- Miokarditis (upala srčanog mišića)
- Kongenitalne anomalije srca
- Uporne bolesti poput dijabetesa, HIV -a ili poremećaja štitnjače
- Zlouporaba alkohola ili zlouporaba droga
U Ujedinjenom Kraljevstvu zatajenje srca pretpostavlja krik značajne zdravstvene uvjete. Statistike britanske zaklade za srce otkrivaju oko 920 000 pojedinaca koji se bore s zatajenjem srca u Velikoj Britaniji. Određeni srčana bolest koja kulminira u zatajenju srca nose genetsku predispoziciju. Značajno je da nasljedne kardiomiopatije utječu na srčani mišić. Raspad zatajenja srca na pojedincima su značajne. Simptomi se protežu od istrošenosti, daha, ubrzanog otkucaja srca i trajnog kašlja ili piskanja do teških indikacija poput edema u donjim ekstremitetima.
Palliation iz agonije i pomoćnih simptoma povezanih s zatajenjem srca podrazumijeva:
- Diuretici za smanjenje volumena tekućine
- ACE inhibitori za povećanje protoka krvi
- Beta blokatori za ublažavanje simptoma i poboljšanje funkcije srca
- Antagonisti aldosterona za moduliranje hormona koji suzmaju krvnim tlakom
- Digoksin za pojačavanje kontrakcija srčanih mišića
Strategije upravljanja i prevencije zatajenja srca orbita ispravljanja uzroka, obuhvaćajući regulaciju krvnog tlaka, ublažavanje kolesterola i kontrolu dijabetesa. Prilagođavanje načina života, uključivanje prehrane zdrave srca, redovite tjelesne aktivnosti, apstinenciju duhana i upravljanje stresom, pretpostavljaju glavne uloge. Iako tretmani učinkovito upravljaju simptomima i usporavaju napredovanje zatajenja srca, potpuna remisija je često neuhvatljiva. Međutim, kirurške intervencije poput zamjene srčanog ventila ili transplantacija srca zamišljene su u odabranim instancama. Dosljedne zdravstvene procjene, poboljšanje pacijenata i pridržavanje farmaceutskih režima neophodni su za bolesnike s zatajenjem srca u optimiziranju njihove kvalitete života.
13. Hepatitis B i C
Hepatitis B i C predstavljaju kronične bolesti jetre koje proizlaze iz virusa hepatitisa B (HBV) i virusa hepatitisa C (HCV). Obje su bolesti talože upalu jetre, ometajući njegovu optimalnu funkcionalnost. Ne liječene, kulminiraju teškom jetrenom štetom, obuhvaćajući cirozu, zatajenje jetre ili hepatocelularni karcinom.
Hepatitis B: Ovaj se soj očituje kao akutni ili kronični. Dok neke osobe spontano očiste infekciju, druge se bore s trajnom nevolji. Pretežno, prijenos nastaje izlaganjem zaraznom krvi, sjemenu ili drugim tjelesnim tekućinama, obično u scenarijima poput:
- Prijenos majke i djeteta tijekom porođaja
- Nezaštićeni seksualni odnos sa zaraženom osobom
- Zajedno korištenje igala ili šprica
- Primanje nerežene transfuzije krvi
Hepatitis C: Ovaj se soj uglavnom krvi, a većina infekcija pretpostavlja kronični tok. Uglavnom se širi kroz:
- Dijeljene igle ili pribor za intravensku upotrebu droga
- Zdravstveni postupci označeni suboptimalnom kontrolom infekcije
- Neotkrivene transfuzije krvi ili transplantacije organa
- Nezaštićena seksualna aktivnost, iako ovaj način prenosi razmatrani niski rizik
U Velikoj Britaniji je prevalenca tih nevolja je bitna. Javno zdravlje Engleska smatra da oko 180 000 pojedinaca nosi kroničnu infekciju hepatitisom B, dok se oko 143 000 sudeći s kroničnim hepatitisom C. Ni hepatitis B ni C ne pokazuju genetsku etiologiju, iako specifični genetski atributi predisponiraju pojedince na osjetljivost ili utjecaj na napredovanje bolesti.
Utjecaj ovih bolesti na pojedinca fluktuira. U početnim fazama simptomi pretpostavljaju nespecifični tenor, tipiziran istrošenošću, mučninom ili blagom nelagodom u trbuhu. Kako bolest napreduje, vidljivije indikacije poput žutice (icterus), zamračenih urina i trajne nelagode u trbuhu materijaliziraju se. Kronični hepatitis izaziva bol koja se može pripisati oštećenju jetre ili upale.
Avenije za ublažavanje boli i upravljanje bolešću obuhvaćaju:
- Antivirusni lijekovi usmjereni na suzbijanje virusa i usporavanje jetrenog pogoršanja
- Uporni praćenje za odmjeravanje jetrene funkcije i napredovanja bolesti
- Suzdržavanje od alkohola i određenih lijekova s hepatotoksičnim potencijalom
Profilaktička nastojanja za hepatitis B obuhvaćaju cijepljenje, koje nudi učinkovitu profilaksu. Za hepatitis C nije dostupno cjepivo, s preventivnim strategijama koje se okreću razumnim praksama poput korištenja sterilizirane opreme i suzdržavanja od dijeljenja igala. Brza otkrivanje i terapijska intervencija su ključni. Iako antivirusni lijekovi utječu na liječenje hepatitisa C i moduliraju infekciju hepatitisom B, oni ne preostale ne prevladavaju produžene posljedice. Slijedom toga, trajne adaptacije nadzora i načina života pokazuju se neophodnim za pojedince koji se bore s bilo kojim stanjem.
15. HIV/AIDS
Virus ljudske imunodeficijencije (HIV) je virus koji cilja imunološki sustav tijela, posebno CD4 stanice ključne za borbu protiv infekcija. Ostavljen neobrađen, HIV dovodi do sindroma stečene imunodeficijencije (AIDS), ozbiljno ugrožavajući imunološki sustav. Za razliku od virusa, tijelo ne može prirodno eliminirati HIV, što ga čini cjeloživotnom infekcijom.
HIV je kategoriziran u dvije glavne vrste:
- HIV-1: Najčešći tip odgovoran za većinu globalnih HIV infekcija.
- HIV-2: Manje uobičajeno i prvenstveno se nalazi u zapadnoj Africi.
Uzroci i prijenos
- Nezaštićeni seksualni kontakt sa zaraženim pojedincima.
- Dijeljenje igala ili šprica s HIV-pozitivnom osobom.
- Primanje kontaminiranih krvnih proizvoda ili transplantacije organa.
- Prijenos od HIV-pozitivne majke na svoje dijete tijekom porođaja ili dojenja.
U Velikoj Britaniji otprilike 105.200 ljudi živjelo je s HIV -om, s otprilike 6.600 nesvjesnih infekcije, prema podacima javnog zdravstva Engleske u 2019. Ne postoji genetska predispozicija za ugovaranje HIV -a, ali određeni genetski čimbenici utječu na brzinu napredovanja bolesti u zaraženi pojedinci. HIV/AIDS ima dubok utjecaj na zdravlje pojedinca. U ranim fazama predstavlja simptome slične gripi. Kako imunološki sustav slabi, povećava se osjetljivost na oportunističke infekcije i određeni karcinom. Te komplikacije dovode do simptoma poput gubitka kilograma, noćnog znoja, kronične proljeva i trajnog kašlja. Bol je povezana s tim komplikacijama, posebno u naprednim fazama.
Ublažavanje boli i upravljanje
- Antiretrovirusna terapija (ART): Primarni tretman HIV -a, pomaže u smanjenju virusnog opterećenja, održavanju zdravog imunološkog sustava i smanjenju rizika od prijenosa.
- Ublažavači bolova bez recepta i specifični lijekovi na recept upravljaju bolom povezanom s komplikacijama.
- Redovni medicinski pregledi za praćenje broja CD4 i virusnog opterećenja.
Prevencija
- Redovita upotreba profilaksa prije izlaganja (PREP) za pojedince visokog rizika.
- Dosljedna i ispravna upotreba kondoma.
- Izbjegavanje dijeljenja igala ili šprica.
- Redovito testiranje na HIV za rano otkrivanje.
Iako nema lijeka za HIV, odgovarajuća medicinska skrb kontrolira ga. Umjetnost pomaže smanjiti virusno opterećenje, održavati zdrav imunološki sustav i proširiti životni vijek onih s HIV -om na gotovo normalno. Pridržavanje ranog otkrivanja i liječenja ključno je za upravljanje stanjem i sprečavanje napredovanja do AIDS -a.
16. Hiperlipidemija (visoki kolesterol)
Povećane količine lipida u krvotoku, poput kolesterola i triglicerida, karakteriziraju hiperlipidemiju. Gore navedena bolest predstavlja značajne opasnosti za zdravlje, uglavnom se pripisuju njegovoj korelaciji s aterosklerozom, akumulacijom ležišta lipida u zidovima arterija koje talože infarkte miokarda i cerebrovaskularne nesreće.
Patofiziologija hiperlipidemije uključuje poremećaj u ravnoteži između sinteze jetrenog lipida i uklanjanja lipida iz krvotoka. Chilomikroni i lipoproteini vrlo niske gustoće (VLDL) služe kao nosači za transport triglicerida i kolesterola iz jetre u različita tkiva u cijelom tijelu. Suprotno tome, lipoproteini visoke gustoće (HDL) olakšavaju transport kolesterola u suprotnom smjeru, vraćajući ga iz tkiva u jetru. Hiperlipidemija nastaje kada postoji neravnoteža u transportnim sustavima, bilo zbog prekomjerne proizvodnje ili nedovoljnog klirensa.
Nekoliko čimbenika doprinosi razvoju hiperlipidemije:
Prehrambene navike: Konzumiranje hrane bogate zasićenim mastima i kolesterolom.Jedan od faktora koji doprinosi razvoju nepovoljnih razina kolesterola je nedostatak tjelesne aktivnosti, što dovodi do sjedećeg načina života. Otkriveno je da ovo sjedeće ponašanje povećava razinu lipoproteina niske gustoće (LDL), koji se obično naziva i "loš kolesterol", istovremeno smanjujući razinu lipoproteina visoke gustoće (HDL), poznate kao "dobar kolesterol".
- Genetika: Obiteljska hiperholesterolemija je naslijeđeno genetsko stanje s nenormalno povišenom razinom kolesterola.
- Dodatna medicinska stanja, uključujući dijabetes, bubrežnu bolest i hipotireozu, doprinose čimbenicima.
Otkriveno je da određeni lijekovi, kao što su kortikosteroidi i određene vrste tableta za kontrolu rađanja, povećavaju razinu lipida.
Hiperlipidemija je stvar značajne zabrinutosti u Ujedinjenom Kraljevstvu, karakterizirana je značajnom prevalencijom povišene razine kolesterola među odraslom populacijom. Prisutnost uočljivog nasljednog elementa posebno je vidljiva u obiteljskoj hiperholesterolemiji; Unatoč tome, za većinu pojedinaca, životni stil i okolišni čimbenici značajno doprinose stanju.
Primarne posljedice hiperlipidemije očituju se pretežno tijekom dužeg trajanja. Otkriveno je da povišena razina lipida doprinosi razvoju arterijskih plakova, što može spriječiti cirkulaciju krvi i potencijalno rezultirati početkom bolesti koronarnih arterija, moždanih udara i bolesti perifernih arterija. Iako hiperlipidemija obično nije povezana s boli, njegove posljedice mogu rezultirati nelagodom, poput boli u prsima uzrokovanim koronarnom bolešću arterija.
Prevencija i liječenje hiperlipidemije obuhvaćaju nekoliko preventivnih strategija, poput prehrambenih modifikacija koje uključuju veće omega-3 masne kiseline topljive vlakna i usvajanja dosljednog režima vježbanja. Redovne proglede na lipidnoj razini ključne su za pravovremenu identifikaciju potencijalnih abnormalnosti. Upravljanje i smanjenje povećane razine lipida kroz lijekove su korisni; Ipak, općenito je potrebno održavati te tretmane duže vrijeme, uglavnom kada je osnovni uzrok genetski. U hiperlipidemiji proizvedenom životnim čimbenicima, primijećena su značajna prilagođavanja koja mogu preokrenuti bolest.
16. Hiperlipidemija (visoki kolesterol)
Hipertenzija, ili visoki krvni tlak, trajno je medicinsko stanje koje karakterizira povišeni arterijski krvni tlak, što rezultira povećanom silom koja je ostvarila krv na arterijskim zidovima. Jedan od glavnih čimbenika koji doprinose razvoju kardiovaskularnih bolesti, poput infarkta miokarda, cerebrovaskularnih nesreća i kongestivnog zatajenja srca, smatra se primarnim faktorom rizika.
Hipertenzija je složeno stanje koje proizlazi iz različitih čimbenika, prvenstveno povišenje u volumenu krvi koju je izazvao srce (srčani izlaz) ili povećani otpor unutar arterijskog sustava, koji se često pripisuje sužavanju ili krutosti arterija. S vremenom se srce provodi povećano radno opterećenje, što može rezultirati srčanom hipertrofijom i smanjenom kontraktilnom funkcijom.
Na hipertenziju utječu različiti uzroci, koji obuhvaćaju elemente načina života poput prekomjerne konzumacije soli, nedovoljnog angažmana u fizičkoj vježbi i pretilosti. Genetika je značajna u razvoju hipertenzije, jer su oni koji imaju obiteljsku povijest uzvišeni rizik. Starost je dodatna značajna odrednica, jer se elastičnost arterija smanjuje s naprednom dobi. Otkriveno je da kronična bubrežna bolest i hormonske bolesti poput Cushingovog sindroma doprinose povišenju krvnog tlaka.
U Velikoj Britaniji hipertenzija je prevladavajuća zdravstvena briga, a gotovo trećina odraslih ima visoki krvni tlak, često bez simptoma. Genetska predispozicija faktor je hipertenzije, a pojedinci s obiteljskom poviješću izloženi su većem riziku. Specifične genetske mutacije i nasljedni poremećaji doprinose hipertenziji.
Iako mnogi pojedinci s hipertenzijom ne imaju simptome, neki imaju glavobolju, kratkoću daha ili krvarenje iz nosa. Međutim, ti se simptomi obično pojavljuju kada krvni tlak dosegne teške razine. Hipertenzija ne izaziva izravno bol, ali njegove komplikacije, poput srčanih udara, su bolne.
Upravljanje i liječenje hipertenzije uključuje različite pristupe:
- Modifikacije načina života: Oni uključuju smanjenje unosa soli, redovito vježbanje, održavanje zdrave težine i moderiranje konzumacije alkohola.
- Lijekovi: Propisani su različiti lijekovi, uključujući diuretike, beta blokare i ACE inhibitore.
- Nadgledanje: Redovni pregledi kako bi se osigurao da krvni tlak ostane unutar ciljanih raspona.
Dijagnostički testovi za hipertenziju prvenstveno uključuju mjerenja krvnog tlaka pomoću sfigmomanometra. Dodatni krvni testovi, testovi urina, elektrokardiogrami (EKG) i ehokardiogrami procjenjuju oštećenje organa ili utvrde uzrok.
Strategije prevencije uključuju usvajanje srčanog načina života rano, redovite pregledavanja krvnog tlaka i pravovremene intervencije ako su očitanja povišena. Iako tretmani učinkovito kontroliraju hipertenziju, potpuni lijek je često neuhvatljiv, pogotovo ako je osnovni uzrok bolest bubrega. Fokus ostaje na kontroli krvnog tlaka kako bi se spriječile komplikacije i produžili život.
18. Ishemijska srčana bolest (IHD)
Ishemična srčana bolest (IHD), koja se često naziva i bolest koronarne arterije (CAD) ili koronarna srčana bolest (CHD), stanje je u kojem je opskrba krvlju srčanog mišića smanjena ili ometana, što je obično zbog nakupljanja aterosklerotskih plakova u Koronarne arterije. To smanjuje protok krvi oštećuje srčani mišić i narušava njegovu funkciju.
Postoji nekoliko vrsta ishemijske srčane bolesti na temelju ozbiljnosti i brzine simptoma:
- Stabilna angina: Karakterizirana bolovima u prsima ili nelagodama potaknuta naporom ili stresom.
- Nestabilna angina: Iznenadna i jaka bol u prsima signalizirala je predstojeći srčani udar.
- Infarkt miokarda (srčani udar): Kad krv protoči u dio srca blokira se, često krvnim ugruškama.
- Zatajenje srca: Stanje u kojem srce ne može učinkovito pumpati krv.
U Velikoj Britaniji ishemijska srčana bolest ostaje značajna zdravstvena zabrinutost, s više od 65.000 smrtnih slučajeva godišnje, prema britanskoj zakladi za srce. Iako životni stil i okolišni čimbenici igraju značajnu ulogu u razvoju IHD -a, postoji genetska komponenta. Pojedinci s obiteljskom poviješću srčanih bolesti su izloženi većem riziku, sugerirajući nasljednu predispoziciju.
Simptomi IHD variraju. Dok neki pojedinci ostaju asimptomatski, drugi imaju bol u prsima (anginu), kratkoću daha, umora ili palpitacija. Bol koji proizlazi iz IHD -a, posebno angine, opisana je kao pritisak, zategnutost ili osjećaj pečenja u prsima.
Upravljanje i ublažavanje boli i drugih simptoma IHD -a uključuju:
- Lijekovi: Nitrati (poput nitro-glicerina) za ublažavanje bolova u prsima, beta blokatora i blokatora kalcijevih kanala za upravljanje simptomima.
- Koronarna angioplastika: Postupak otvaranja blokiranih ili suženih koronarnih arterija.
- Koronarna arterija Bypass cijepljenje (CABG): Vrsta operacije koja poboljšava protok krvi do srca.
Dijagnostički testovi za IHD sadrže:
- Elektrokardiogram (EKG)
- Ispitivanje stresa
- Ehokardiografija
- Koronarna angiografija
Preventivne mjere za IHD vrte se oko ublažavanja čimbenika rizika: prihvaćanje prehrane zdrave srca, redovito vježbanje, održavanje optimalne težine, suzdržavanje od pušenja i upravljanja stanjima poput dijabetesa i hipertenzije. Dok tretmani učinkovito upravljaju, pa čak i ublažavaju simptome, potpuni lijek za IHD ostaje izazovan, s obzirom na njegovu kroničnu prirodu. Međutim, s ranim otkrivanjem, odgovarajućim intervencijama i modifikacijama načina života, napredovanje bolesti je značajno usporen, što dovodi do pojačane kvalitete i dugovječnosti života.
19. Osteoporoza
Osteoporoza je kronično stanje karakterizirano smanjenom gustoćom i kvalitetom kostiju, što dovodi do povećanog rizika od lomova. Kosti postaju porozne, krhke i sklonije prekidima, čak i uz minimalnu traumu.
Postoje dvije osnovne vrste osteoporoze:
- Primarna osteoporoza: Često povezane sa starenjem i post-menopauzalnim hormonskim promjenama u žena.
- Sekundarna osteoporoza: Uzrokovano specifičnim medicinskim stanjima ili lijekovima, poput glukokortikoida, određenih antikonvulziva i nekih liječenja raka.
Primarni uzroci i čimbenici rizika za osteoporozu uključuju:
- Starenje: Kako napreduje dob, resorpcija kostiju nadmašuje stvaranje kostiju.
- Menopauza: Pad razine estrogena nakon menopauze ubrzava gubitak kostiju.
- Određena medicinska stanja: Uključujući reumatoidni artritis, kroničnu bolest jetre i hipertireozu.
- Lijekovi: Poput kortikosteroida i nekih antiseizurijskih lijekova.
- Čimbenici života: Pušenje, prekomjerna konzumacija alkohola i sjedeći način života.
U Velikoj Britaniji osteoporoza je prevladavajuće stanje. Otprilike 3 milijuna ljudi u Velikoj Britaniji ima osteoporozu, prema Nacionalnom društvu za osteoporozu. Što dovodi do preko 500 000 prijeloma krhkosti svake godine, izjednačavajući se na jednu minutu. Postoji jasna genetska veza s osteoporozom. Pojedinci s obiteljskom poviješću stanja, uglavnom ako je roditelj doživio prijelom kuka, izloženi su povećanom riziku.
Osteoporoza često šuti dok se ne dogodi prijelom. Ti su prijelomi, posebno oni u kralježnici ili kuku, teško bolni i oslabljujući. Osim boli iz lomova, osteoporoza dovodi do gubitka visine, nagnutog držanja i kronične bolove u leđima zbog prijeloma kompresije kralježaka.
Strategije ublažavanja boli i upravljanja uključuju:
- Lijekovi protiv bolova: I bez recepta i na recept.
- Fizikalna terapija: Poboljšati pokretljivost i ojačati kosti.
- Učvršćivanje: Za prijelomi kralježaka za pružanje podrške.
Dijagnostički testovi za osteoporozu obuhvaćaju:
- Test mineralne gustoće kostiju (BMD): Korištenje dvostruke energetske apsorptiometrije (DEXA) za mjerenje gustoće kostiju, prvenstveno u kuku i kralježnici.
Tretmani za osteoporozu uključuju:
- Bisfosfonati: Lijekovi koji usporavaju brzinu resorpcije kosti.
- Hormonska zamjenska terapija (HRT): Prvenstveno za žene u menopauzi.
- Selektivni modulatori receptora estrogena (SERMS) djeluju na put estrogena radi održavanja gustoće kostiju.
- Dodaci kalcija i vitamina D: Da biste osigurali odgovarajuću prehranu kostiju.
Preventivne mjere uključuju održavanje prehrane bogate kalcijem i vitaminom D, redovite vježbe nošenja utega, izbjegavanje duhana i prekomjernog alkohola i pravovremeni pregled ljudi koji imaju rizik. Dok tretmani učinkovito upravljaju osteoporozom i smanjuju rizik od lomova, nije dostupan potpuni lijek. Naglasak leži u ranom otkrivanju, proaktivnom upravljanju i modifikacijama načina života kako bi se osiguralo optimalno zdravlje kostiju tijekom života.
20. Shizofrenija i drugi psihotični poremećaji
Shizofrenija je teški i kronični mentalni poremećaj koji karakterizira izobličenja u razmišljanju, percepciji, emocijama, jeziku, osjećaju za sebe i ponašanju. To je jedan od nekoliko psihotičnih poremećaja, koji su mentalna stanja zbog kojih pojedinci gube kontakt sa stvarnošću, što dovodi do niza simptoma, od halucinacije do uznemirenih pokreta tijela.
Vrste shizofrenije i psihotičnih poremećaja:
- Paranoidna shizofrenija: Dominiraju zablude ili slušne halucinacije, kognitivne funkcije i utjecaj ostaju relativno netaknuti.
- Neorganizirana shizofrenija: Karakterizirani dezorganiziranim govorom i opuštenim ili neprimjerenim emocijama.
- Katatonična shizofrenija: Označeno nizom motoričkih simptoma, od gotovo iromilnog stanja do uznemirenih pokreta.
- Preostala shizofrenija: Gdje su se pozitivni simptomi (npr. Halucinacije) smanjili u intenzitetu.
- Shizoafektivni poremećaj: Sadrži simptome shizofrenije i poremećaj raspoloženja, poput depresije ili bipolarnog poremećaja.
Točni uzroci shizofrenije i drugih psihotičkih poremećaja ostaju nepoznati, ali vjeruje se da kombinacija genetskih, mozga kemije, okolišnih i psihosocijalnih čimbenika doprinosi.
U Velikoj Britaniji shizofrenija u nekom trenutku pogađa otprilike 1 od 100 ljudi. Najčešće se dijagnosticira između 15 i 35 prema Nacionalnoj zdravstvenoj službi (NHS).
Postoji jasna genetska komponenta shizofrenije. Pojedinci s obiteljskom poviješću vjerojatnije će razviti stanje. Twin studije sugeriraju procjenu heritabilnosti od oko 80%.
Shizofrenija duboko utječe na pojedince, često ometajući njihovu sposobnost razmišljanja, upravljanja emocijama, donošenja odluka i odnosa prema drugima. Hallucinacije ga prate, obično čuju glasove i zablude. Iako shizofrenija izravno ne izaziva bol, nevolja od teških simptoma je emocionalno bolna.
Upravljanje i olakšanje za uznemirujuće simptome uključuju:
- Antipsihotički lijekovi: To su kamen temeljac liječenja.
- Psihološke terapije: kao što je kognitivna terapija bloga (CBT) prilagođena psihozi.
- Socijalna podrška: Rehabilitacija, podržano zapošljavanje i obiteljske intervencije pomažu u socijalnoj integraciji.
Dijagnostički testovi za shizofreniju često uključuju kliničke intervjue i procjene. Ne postoji niti jedan konačni test; Dijagnoza se temelji na opaženim ponašanjima i prijavljenim iskustvima.
Prevencija shizofrenije izazovna je zbog multifaktorskih uzroka. Međutim, rano otkrivanje i intervencija značajno poboljšavaju ishode. Dok tretmani učinkovito upravljaju simptomima i pomažu pojedincima da ispune živote, potpuni lijek za shizofreniju ostaje neuhvatljiv. Pacijenti se moraju pridržavati planova liječenja, jer prekid dovodi do povratka. Kontinuirano istraživanje na terenu ima za cilj bolje razumjeti temelje poremećaja i usavršiti terapijske pristupe.
21. moždani udar
Moždani udar, koji se obično naziva cerebrovaskularna nesreća (CVA), medicinska je hitna situacija u kojoj je opskrba krvlju dijelom mozga smanjena ili prekinuta, a oduzevši mozak tkiva kisika i esencijalnih hranjivih sastojaka. Ako se ne liječe odmah, moždane stanice umiru, što dovodi do dugoročnog oštećenja ili smrti.
Uzroci moždanog udara:
- Bolest srca
- Dijabetes
- Visoki kolesterol
- Pušenje i upotreba duhana
- Prekomjerna konzumacija alkohola
Stroke je znatno zdravstveno pitanje unutar Ujedinjenog Kraljevstva. Na temelju podataka koje je pružila udruga moždanog udara, godišnja učestalost moždanih udara u Ujedinjenom Kraljevstvu prelazi 100 000, što je rezultiralo frekvencijom jednog moždanog udara koji se događa gotovo svakih pet minuta. Osim toga, vrijedno je napomenuti da se Stroke svrstava kao četvrti najčešći uzrok smrtnosti u Ujedinjenom Kraljevstvu.
Postoji genetska predispozicija za moždani udar, pri čemu specifične genetske abnormalnosti poput Cadasila mogu povećati vjerojatnost doživljaja moždanog udara. Nadalje, osobe s obiteljskom predispozicijom za moždani udar su osjetljivije.
Stroke mogu imati raznolik raspon učinaka koji su ovisni na određenoj rezini mozga i razinu nastale štete. Tipične posljedice obuhvaćaju paralizu, oštećenja govora, nedostatak pamćenja i spoznaje i promjene emocionalnih dobrobiti. Iako određeni slučajevi udara mogu dovesti do naglih i intenzivnih glavobolja, mnogi su potezi lišeni nelagode. Ipak, posljedice nakon moždanog udara, poput mišićne krutosti ili neuropatskih stanja, stvaraju nelagodu.
Učinkovit tretman ovisi o tipu moždanog udara. Ishemijski potezi liječe se lijekovima koji se rješavaju ugruškama, dok hemoragični udarci često zahtijevaju operaciju za kontrolu krvarenja. Rehabilitacija, uključujući govor i fizikalnu terapiju, presudno je nakon moždanog udara.
Strategije prevencije vrte se oko upravljanja rizičnim čimbenicima poput kontrole krvnog tlaka, održavanja zdrave težine, redovitog vježbanja, suzdržavanja od pušenja, moderiranja konzumacije alkohola i upravljanja stanjima poput dijabetesa i atrijske fibrilacije. Dok tretmani i rehabilitacija pomažu u oporavku i sprečavanju naknadnih moždanih udara, šteta od teškog moždanog udara je trajna. Naglasak leži u ranom otkrivanju, pravovremenoj medicinskoj intervenciji i sveobuhvatnoj njezi nakon moždanog udara.

Što znači kronično stanje?
Kronično se stanje odnosi na medicinska stanja s dugotrajnim trajanjem tečaja bolesti. Ovi uvjeti traju duže razdoblje i mogu trajati tijekom cijelog života osobe. Većina medicinskih stanja koja premašuju vremensko ograničenje od 3 mjeseca kategorizirana je u kroničnim zdravstvenim stanjima koja zahtijevaju trajno medicinsko upravljanje. Kronični uvjeti progresivno pogoršavaju cjelokupno zdravlje postupnim uključivanjem ostalih organskih sustava i na njih sekundarno utječu na njih. Neki primjeri kroničnih stanja uključuju dijabetes, astmu, artritis, srčane bolesti i hipertenziju.
Kronični uvjeti dugo traju, što znači da cijelo vrijeme smanjuju kvalitetu života. Ovi uvjeti utječu na fizičko, emocionalno i mentalno blagostanje pojedinaca i uzrokuju prepreke u njihovim svakodnevnim društvenim interakcijama. Bolni simptomi kao što su bol, laka zamornost, depresija i invalidnost uobičajeni su za označavanje zajedno s većinom kroničnih zdravstvenih stanja koja dodatno snižavaju dobrobit.
Kronična stanja ponekad mogu biti pogoršana i progresivna. Primjeri takvih stanja uključuju Parkinsonovu bolest koja čak i onesposobljava kako bolest napreduje. Neki od lijekova ne rade duže vrijeme i treba ih zamijeniti drugim lijekovima ili mogućnostima liječenja. S kroničnim uvjetima života, mogućnosti liječenja ubrzo su iscrpljene, a osoba će možda morati živjeti s pogoršanim stanjem bolesti koje ima nekontrolirane simptome. Ova rasprava nadalje naglašava značaj ranog otkrivanja i medicinske intervencije u slučaju zabrinjavajućih simptoma.
Nezakomišne bolesti sada čine 7 najboljih 10 svjetskih uzroka smrti, prema globalnim procjenama zdravlja WHO -a 2019. godine. "Ove nove procjene još su jedan podsjetnik da moramo brzo pojačati prevenciju, dijagnozu i liječenje nezaraznih bolesti", naglašava dr. Tedros Adhanom Ghebreyesus, generalni direktor WHO-a.
Koje su karakteristike kroničnih stanja?
Kronični uvjeti su dugoročne medicinske bolesti koje zahtijevaju produženo medicinsko liječenje i upravljanje. Ovi uvjeti mogu dovesti do nepokretnosti i invalidnosti ako se ne tretiraju pravovremeno i na odgovarajući način. U donjem članku upisujemo glavne karakteristike kroničnih stanja za bolje razumijevanje.
Trajanje trajanja: Kronični uvjeti ostaju duže razdoblje, obično trajaju tri mjeseca do nekoliko godina ili cijeli život. Kronični uvjeti tijekom vremena traju, postupno pogoršavajući cjelokupno zdravlje.
Oscilirajuća gravitacija: Kronična stanja imaju različitu težinu od blagih do umjerenih simptoma. Kronično stanje za jednu osobu može biti blaga nelagoda s minimalnim ograničenjima, dok druge osobe mogu patiti od teških oslabljujućih simptoma iz vrlo sličnog kroničnog stanja.
Nerazmjerno: Nezakomirane bolesti (NCD) su skupina bolesti koje ne uzrokuju zarazni agent i na taj način neće prenijeti s jedne osobe na drugu. Većina kroničnih stanja su nezarazne bolesti poput određenih karcinoma, dijabetesa i hipertenzije.
Multifaktorijalno podrijetlo: Ovi uvjeti proizlaze iz složenih multifaktorijalnih interakcija poput genetske predispozicije i utjecaja na okoliš. Ova zamršenost izaziva medicinsko upravljanje i proširuje plan liječenja.
Podmukli napad: Većina kroničnih stanja polako razvija simptome. Ovaj postupni početak i progresija čine ranu dijagnozu teškom, ali bitnom za učinkovito medicinsko upravljanje.
Fluktuirajući simptomi: Simptomi kroničnih stanja neprestano fluktuiraju tijekom svog toka. Ovi se simptomi povremeno kontroliraju, ali povremeno ih prate bljeskalice. Takvi bljesak i privremeno pogoršanje simptoma zahtijevaju intenzivno medicinsko upravljanje i njegu.
Komplikacije: Zbog svog duljeg tijeka bolesti, uvijek postoji rizik od zdravstvenih komplikacija povezanih s kroničnim stanjima. Te se komplikacije pojavljuju zbog postupne iscrpljenosti netaknutih organa, slabeći i uzrokujući da sustav postane plijen u tekućem kroničnom stanju. Jedan primjer kroničnih stanja s ozbiljnim komplikacijama je dijabetes melitus koji uzrokuje ozbiljno oštećenje bubrega, mrežnice (neuronski sloj za vid u oku), oštećenje perifernog živca i dijabetičko stopalo.
Progresivna u prirodi: Neka kronična stanja s vremenom se pogoršavaju, što ukazuje na progresivnu prirodu. Primjeri progresivnih kroničnih stanja uključuju kroničnu bubrežnu bolest, leukemiju i multiplu sklerozu koji se pogoršavaju dok pokazuju pridružene komplikacije dok napreduju.
Gornja rasprava označava izdržljivost kroničnih stanja tijekom dužeg vremena. Tijekom napredovanja bolesti upada u više sustava i uzrokuje sekundarne zdravstvene poremećaje. Kronični uvjeti također posjeduju značajan rizik od zdravstvenih komplikacija što uzrokuje oslabljenje, nesklad i invaliditet. Simptomi zbog kroničnih stanja i dalje se razlikuju tijekom procesa bolesti što uzrokuje uključivanje zdravstvenih radnika iz više zdravstvenih odjela. Takvi uvjeti također zahtijevaju dugotrajnu i opsežnu medicinsku terapiju koja iscrpljuje fizičko, emocionalno i psihološko blagostanje.
Mogu li se spriječiti kronična stanja?
Kronična stanja su dugoročna zdravstvena stanja koja ozbiljno smanjuju opću dobrobit i kvalitetu života. Ovi se uvjeti polako s vremenom razvijaju s malo i bez osnovnih simptoma u njihovim ranim fazama. Kronična stanja uključuju bolesti poput dijabetesa, određenih karcinoma, astme i hipertenzije koje također značajno doprinose sve većem opterećenju zdravstvenog sustava i ekonomije države.
Kronična stanja javljaju se zbog modificiranih i ne-modificiranih čimbenika rizika koji uključuju dob, genetiku, alergije, genetsku osjetljivost i utjecaje na okoliš. Nasljedna, ne-modificirajući faktor rizika, nadilazi kontrolu medicine i zdravlja, stoga su kronični uvjeti u obiteljima teško ili nemoguće izliječiti. Liječenje modificiranih čimbenika rizika kao što su životne sklonosti, upravljanje težinom i prehrana dovoljna je da se spriječe kronična stanja. U donjem članku raspravljamo o obećavajućim shemama i prospektivnim taktikama za sprečavanje kroničnih stanja zbog modificiranih čimbenika rizika.
Modifikacije načina života: Promjene životnog stila obično su prvi korak u medicinskim tretmanima koji uključuju promjene u svakodnevnom životu poput prehrambenih navika i redovitog vježbanja. U nastavku raspravljamo o strategijama prevencije kroz modifikacije načina života.
Prehrambene sklonosti: Ljudsko tijelo je poput žive posude koja zahtijeva zdravu konzumaciju da bi ostala uspravna i učinkovito funkcionirala. Zdrava prehrana temelj je sprječavanja kroničnih zdravstvenih stanja. U današnjem svijetu ljudi radije konzumiraju višak pića, zaslađene proizvode, obroke s visokim ugljikohidratima i zasićene masti koje sigurno nisu korisne za zdravlje. Uravnotežena prehrana bogata hranjivim tvarima iz sezonskog voća i povrća, mršavih proteina, cjelovitih žitarica i obroka koji se sastoje od niskih ugljikohidrata i nezasićenih masti moraju biti preferirani živim zdravim sredstvima. Zdrava prehrana smanjuje rizik od metaboličkih poremećaja i kardiovaskularnih zdravstvenih problema poput dijabetesa i bolesti koronarnih arterija.
Redovita vježba: SEDILANSNI ŽIVOTNI stil jedan je od glavnih modificiranih čimbenika rizika za višestruka kronična stanja. Pojedinci imaju tendenciju da konzumiraju više kalorija, posebno kada su sjedeći. Redovito vježbanje čak i usred užurbanog rasporeda rada mora biti doživotno opredjeljenje jer pomaže u upravljanju ukupnom tjelesnom težinom, poboljšava kardiovaskularno zdravlje i cirkulaciju, povećava usklađenost pluća, jača mišićno-koštani okvir, poboljšava spoznaju i poboljšava dobrobit. Umjerena razina vježbanja i tjelesne aktivnosti uzrokuje značajnu prevenciju protiv kroničnih zdravstvenih stanja.
Prestanak pušenja: Pušenje je vodeći uzrok smrti koja se može spriječiti širom svijeta. Pušenje cigareta uzrokuje udisanje nekoliko toksičnih kemikalija koje se talože u plućima ili se preuzmu cirkulacijom i odlažu u razne organe u njemu. Ove toksične inhalacije uzrokuju lokalnu iritaciju i pokreću imunološki sustav da redovito napada na sličnim mjestima. Na kraju, ta depozita uzrokuju rast abnormalnih stanica u odgovarajućem odredištu i skupa raka u. Pušenje također utječe na kardiovaskularno zdravlje suzbijanjem krvnih žila i smanjenjem perfuzije svih organskih sustava. Važno je potražiti pomoć i pridružiti se programima podrške kako biste prestali navike pušenja prije nego što se počnu pojavljivati nepovratni i ozbiljni ishodi.
Cijepljenje i probir: Važno je dobiti odgovarajuću zaštitu od štetnih patogena uz pomoć cijepljenja. Cijepljenje pomaže u jačanju imuniteta protiv infekcija što dovodi do kroničnog zdravstvenog stanja poput virusa hepatitisa B uzrokuje rak jetre, a humani papiloma virus uzrokuje rak grlića maternice kod žena. Nadalje, probirni test za rak dojke, rak prostate i rak debelog crijeva moderan je pojava zdravstvene zaštite koja ima za cilj otkriti proces bolesti najranije i pružiti neposrednu medicinsku intervenciju kako bi se zlo ugurao u pupoljak.
Kronični uvjeti i dalje predstavljaju zdravstvene izazove i opterećuju ekonomiju u cijelom svijetu. Jednostavno rješenje ovih problema je živjeti zdravim sredstvima od početka života poput zdrave prehrane i redovitog vježbanja. To se lako može postići u obiteljima u kojima se zdrave sklonosti napravi i žive zajedno. Pojedinci koji su već dijagnosticirani kroničnim stanjima moraju se pridržavati svog plana liječenja kako bi se izbjeglo daljnje pogoršanje i zdravstvene komplikacije.
Koja su uobičajena naprezanja kroničnih stanja?
Suočavanje s izazovima kroničnih stanja teško je putovanje koje često dolazi s bezbroj stresa. Kronična stanja imaju mučne učinke na svakodnevni život pacijenata. Ovi stresi ozbiljno utječu na svaki aspekt zdravlja i života. Važno je razumjeti stresove koji dolaze zajedno s kroničnim stanjima za pacijente kao i njihove obitelji kako bi dobili puno bolju skrb i emocionalnu podršku. U donjem članku raspravljamo o nekim od najčešćih stresova koje ljudi s kroničnim stanjima često doživljavaju.
Skepticizam kroničnih stanja: Kronična stanja imaju dugu vremensku traku koja je vezana za promjene tijekom napredovanja njegove bolesti. Ova zdravstvena stanja često su nepredvidiva s pogoršanim znakovima i simptomima. Ova nesigurnost ishoda bolesti stresna je i mučna misao za većinu bolesnika. Nadalje, određeni lijekovi i medicinske terapije uzrokuju nuspojave koje moraju biti ugrožene kako bi se došlo do veće slike koja je bolje zdravlje. Ove nuspojave osjećaju se kao sasvim drugo kronično zdravstveno stanje, što je uznemirujuće iskustvo za sve pacijente.
Financijsko opterećenje: Računi za liječenje naglo se povećavaju kako bolest napreduje i prihvaća nove oblike, zajedno s oštećenjem ostalih organskih sustava. Lijekovi na recept, medicinski materijal, probirni i radiološki pregledi, rutinski testovi krvi i potrebne medicinske terapije veliki su teret za svoje financije, pogotovo ako pacijent ne može raditi i konzumirati od svoje cjeloživotne uštede. Imajući u vidu neizvjesnost napredovanja bolesti, plaćanje računa za medicinu osjeća se kao totalni gubitak, a pacijent se označava kao teret obitelji.
Izolacija: Osobe s kroničnim stanjima svjesni su i izuzetno oprezni prema čimbenicima koji pogoršavaju njihove smrtonosne simptome. To znanje prisiljava ih na pravljenje rutine koja se mora slijediti poput svakodnevne petlje. Njihove navike i adaptacije uključuju izolaciju i samostalno brigu o sebi, učeći da se brinu o sebi kako bi ostali neovisni o sažaljenosti, izbjegavajući društvena okupljanja zbog stalnog neodoljivog osjećaja da su to nepodobni, otkazivanje planova kako bi se izbjegla neugodnost putovanja i zabranjene hrane i ograničavajući njihove aktivnosti na otvorenom. Te prilagodbe utječu na psihološko zdravlje i dugoročno se pretvaraju u depresiju.
Emocionalno nemir: Iskustvo i život s kroničnim uvjetima oštro je iskustvo s kojim se podnosi svaki dan. Na početku dijagnoze mnogi pacijenti dobivaju maksimalnu potporu svojih najmilijih i ostaju nade za borbu protiv bolesti. Kasnije, kako bolest napreduje bez proboja, većina pacijenata gubi nadu i ima tešku frustraciju, tjeskobu, tjeskobu i duboku tugu. Težina muka se tada suočava s napetošću odnosa s obitelji, prijateljima i voljenim osobama. Okolni voljeni se trude, ali ne razumiju bitke i često se osjećaju preplavljenim stalnim brigama koje nikad nije dovoljno.
Socijalna stigmatizacija: Određena kronična zdravstvena stanja nose socijalnu stigmu koja se temelji na lažnim i konvencionalnim konceptima. Pacijenti koji su doživjeli zdravstvena stanja iz ove skupine smatraju da su drugi sudio i radije ne traže pomoć od drugih. To dovodi do niskog samopoštovanja i pacijent se preopterećuje i kroničnim stanjem i društvenim teretom.
Iscrpljenost putovanja: Pacijenti koji imaju kronična stanja često su preplavljeni praćenjem svojih lijekova, redovitim posjetima liječniku radi praćenja i nosećih posljedica jednog pogrešnog koraka na putu. Izrada su izraz koji se koristi za opisivanje akutnog pogoršanja simptoma kroničnih zdravstvenih stanja. Ovi epizodni i nepredvidivi bljesak izuzetno su mučni i živčani. To nameće osjećaj izgubljene kontrole nad vlastitim životom, čineći jedno bespomoćno u pitanju njihovih zdravstvenih izazova.
Povezani strahovi: Kronični uvjeti mogu prisiliti pojedince na usvajanje posve različitog identiteta i načina života. Taj potencijal uglavnom je vođen strahom od ozbiljnosti i trajanja bolesti. Pojedinci biraju iz ograničenih mogućnosti u karijeri i hobija, izostavljajući određene svrhe i usvajaju druge samo radi malo wellnessa. Nadalje, ti se pacijenti neprestano zamračuju strahom da zaostaju za svojim godinama u karijeri i vezama, brinući se zbog napredovanja bolesti i invaliditeta koje mora uskoro izazvati.
Iz gornjeg članka je vidljivo da kronična zdravstvena stanja ne samo testiraju pogođene dijelove, već i ostatak tijela konzumiraju zajedno s njegovim emocionalnim i socijalnim blagostanjem. Suvremeni napredak u području medicine izliječio je ili barem razvio medicinske terapije za simptomatsko liječenje gotovo svih kroničnih zdravstvenih stanja, ali povezana stresa gume pacijenta i gube svu nadu. Razumijevanje kroničnih stresova i za pacijenta i za njihovu voljenu osobu od najveće je značaja za borbu protiv zdravstvenog stanja i izaći kao ratnik.
Koji su načini za nošenje Kronični uvjeti?
Kronična zdravstvena stanja su poput života intenzivne agonije. Ova zdravstvena stanja fizički i emocionalno iscrpljuju. Međutim, uz odgovarajuće planove liječenja i odgovarajuću podršku, moguće je živjeti ispunjeni život dok upravljaju simptomima kroničnih stanja. U donjem članku raspravljamo o načinima da se nosimo s kroničnim uvjetima, zajedno s optimalnim smjernicama za one koji se suočavaju s tim teškim situacijama.
Medicinsko upravljanje: Učinkovito medicinsko upravljanje je solidna strategija temelja za suočavanje s kroničnim stanjima. Nakon zdravstvenog radnika redovito posjećivanjem zdravstvenih pregleda i uzimanja propisanih lijekova bitni su načini za borbu protiv bolesti. Važno je ostati u bliskom kontaktu i izgraditi odnos povjerenja sa zdravstvenim radnikom kako biste došli do srži bolesti i učinkovito je liječili.
Promjene načina života: Lijekovi možda nisu jedini modalitet za liječenje određenih skupina zdravstvenih poremećaja, poput dijabetesa, za koje je potrebno i promjene u načinu života. Modifikacije načina života uključuju konzumiranje zdrave hrane, svakodnevno vježbanje, smanjenje unosa slatkih ugljikohidrata za dijabetičare i unos soli za hipertenzivne bolesnike, adekvatan san i smanjenje stresa. S odgovarajućim planovima liječenja i zdravim promjenama načina života, samo je pitanje vremena kada se kronično stanje u potpunosti liječi.
Obrazovanje i podrška: Poznavanje vaših simptoma i razumijevanje obrasca tijeka bolesti važno je kada je u pitanju kronična zdravstvena stanja. Potrebno obrazovanje u vezi s kroničnim stanjem uključuje njegove simptome, komplikacije koje se mogu pojaviti duž ili kasnije u životu, čimbenike koji pogoršavaju ili ublažavaju simptome i različite tehnike prevencije. Razumijevanje svojih zdravstvenih stanja osnažujuće je na načine na koje mogu donijeti pametne odluke za sebe i komunicirati sa svojim zdravstvenim radnikom mnogo produktivnijim.
Nadalje, grupe za podršku i mreže pomažu ljudima s istim zdravstvenim stanjem da se približe i podijele svoje priče i iskustva. Takva se okupljanja pokazuju kao korisna u proširenju topline i podrške kolegama i osjećaju se viđene i razumijevanja. Pohađanje grupa za podršku utješi i rasvjetljava da čovjek nije sam na njihovom putu.
Samozadovoljavanje: Osobe s kroničnim stanjima trebaju najveću brigu, podršku i razumijevanje. Zagovaranje o sebi u vezi sa zdravljem u početku može biti težak posao, ali kasnije postaje obrazovan. Samozastupnost uključuje sudjelovanje u odlukama i varijacijama donesenim u planu liječenja, postavljajući pitanja koja dodaju uspješno liječenje, sluh i razumijevanje komplikacija liječnika i postavljanje realnih ciljeva uz održavanje pozitivnih izgleda. Važno je komunicirati sa stručnjakom za zdravstvo u vezi s različitim simptomima kako bi se postigao najbolji mogući tretman i trenutno olakšanje.
Um i tjelesne prakse: Prakse uma i tijela uključuju wellness tehnike kao što su joga, duboko disanje, meditacija i pažljivost u svakodnevnim aktivnostima koje ublažavaju stres i poboljšavaju raspoloženje. Ove su prakse posebno važne za osobe s kroničnim stanjima kako bi mogli prevladati neodoljive psihološke učinke bolesti. Zdrav i pozitivan način razmišljanja o postizanju zdravog života povećava medicinsku liječenje i pojačava proces oporavka.
Kontrola boli: Kronična stanja često su povezana s lakom umornošću i bolnim mišićima. Neka kronična stanja, poput fibromijalgije i artritisa, uključuju bol kao konstantan i glavni simptom. S vremenom pacijent postaje pretjerano razdražljiv i frustriran. Važno je potražiti i iskoristiti koristi od metoda ublažavanja bolova kao što su lijekovi, fizikalna terapija, akupunktura i masaža.
Suočavanje s kroničnim zdravstvenim stanjima dugo je putovanje koje zahtijeva strpljenje i otpornost na sve izglede za izmjene bolesti duž svog toka. Slijedeći učinkovite strategije suočavanja poput primanja odgovarajuće medicinske terapije, promjena načina života, obrazovanja sebe i pridruživanja grupama za podršku, može se učinkovito upravljati svojim simptomima i poboljšati njihovu kvalitetu života.
Zašto Neka djeca imaju kronična stanja?
Kronična stanja kod djece postala su vrlo rasprostranjena posljednjih desetljeća što uzrokuje ozbiljne utjecaje na rast djece, njihovih obitelji i zdravstvenog sustava. Djeca imaju manju fizičku snagu od odraslih i stoga su često osjetljiva na bolesti. Takve bolesti, ako su kronične, vode dugačak tečaj koji zahtijeva višestruki pristup liječenju. U donjem članku naglašavamo čimbenike koji uzrokuju kronične stanja kod djece i razumijemo prednosti rane intervencije za poboljšano upravljanje i bolje zdravstvena dostignuća.
Najznačajniji doprinos pojavi kroničnih stanja u djece je genetska predispozicija. Djeca nasljeđuju neispravne gene od jednog ili oba roditelja s nasljednim bolestima kao što su anemija srpastih stanica, dijabetes melitus tipa I i cistična fibroza. Takve bolesti imaju snažnu genetsku komponentu koja ima tendenciju da trči u obiteljima. Obitelji s određenim nasljednim zdravstvenim stanjem moraju redovito istražiti zdravlje svojih novorođenčadi radi rane intervencije i učinkovitog upravljanja navedenim uvjetima.
Zdravlje majke utječe na zdravlje djece dok su u maternici. Fetalni alkoholni sindrom karakterizira mentalno i fizičko ograničenje rasta kod novorođenčadi rođenih majkama koje su tijekom trudnoće konzumirale alkohol. Nadalje, trudnoća je ponekad povezana s gestacijskim dijabetesom ili hipertenzijom što trudnoću dovodi u opasnost. Bebe koje su rođene dijabetičarima ili hipertenzivnim majkama također su u opasnosti od razvoja tih uvjeta kasnije u svom ranom životu. Stoga je važno da trudnice redovito posjećuju njihov akušerski i ginekološki stručnjak kako bi izbjegli nesretne zdravstvene rizike u svojoj djeci.
Životne sklonosti obitelji utječu na zdravlje svoje djece na više načina. Nezdrave prilagodbe načina života poput loših prehrambenih navika, sjedećeg načina života i spavanja tek nakon ponoći značajno smanjuju zdravlje djece. Djeca prolaze brzi fizički i mentalni rast ako ostanu zdravim sredstvima, poput jedenja samo domaće hrane, preferiranja fizičkih igara na otvorenom tijekom igranja u zatvorenom prostoru, odlaska u krevet na vrijeme kako bi se rano probudila za svjetliji dan i uključila se u zdrave aktivnosti.
S druge strane, djeca koja su lišena zdravog života tijekom ranih godina života nerazvijena su u mnogim aspektima života, što je teško nositi se s izazovima života, postajući plijen kriza srednjeg života i kroničnu depresiju. Djeca s pušenjem oboje ili oba roditelja izložena su toksinima iz cigarete, oslabivši svoje respiratorno i kardiovaskularno zdravlje smanjujući usklađenost pluća i sužavajući arterijske krvne žile.
Ponavljajuće infekcije u ranim godinama života dovele su dijete u dugoročnu nepovoljnost. Takva su djeca uglavnom naslonjena s niskim imunitetom i često su izostala iz škole zbog manjih ili glavnih bolesti. Djeca koja često pate od infekcija strep grla prijeti riziku od reumatske srčane bolesti i stenoze mitralne ventila, koja su potencijalno pogubna zdravstvena stanja srca. Dosta prevencija i zaštite od infekcija, zajedno s redovitim cijepljenjem za jačanje imuniteta, učinkovite su strategije za izbjegavanje moćnih zaraznih sredstava i pomaganja djeci da postanu nepokolebljivi i u tijelu i u umu.
Stoga je zaključeno da se kronična stanja u djece temelje na multifaktorijalnim etiologijama kao što su genetika, kvaliteta života, socijalne odrednice i cjelokupno zdravstveno stanje u ranim godinama života. Nedavna istraživanja i napredak u pedijatriji osigurava zdraviji i duži život u djece s kroničnim stanjima koja se odlučuju za ranu medicinsku intervenciju i redovito praćenje zdravlja.

Koja je uloga pravilne prehrane u sprečavanju kroničnih stanja?
Važnost pravilne prehrane i donošenja mudrih odluka o prehrambenoj konzumaciji ne može se zanemariti. Kronična stanja, uključujući srčane bolesti, dijabetes, karcinom i pretilost, vrlo su prevladavajuća u modernom svijetu prerađene konzumacije hrane. Stručnjaci iz područja zdravlja čvrsto vjeruju u snagu zdrave prehrane i očekuju značajno smanjenje morbidnih zdravstvenih stanja ako populacija troši odgovarajuću prehranu. U donjem članku to naglašavamo postajete ono što konzumirate, ističući značaj pravilne prehrane u prevenciji kroničnih stanja.
Pravilna prehrana povezana je s poboljšanom kvalitetom života kod starijih odraslih osoba. Dijeta koja se temelji na cjelovitoj namirnicama dužna je povećati životni vijek i smanjiti rizik od kroničnih stanja koja često muče starije osobe poput Alzheimerove bolesti, Parkinsonove bolesti, artritisa i srčanih bolesti.
Održavanje težine svakodnevni je izbor da ostanete zdravi. Pravilna prehrana pomaže u održavanju zdrave tjelesne težine s voćem, povrćem i lećom koje sadrže sve mikronutrijente i makronutrijente. Takva zdrava hrana sadrži značajan dio vlakana koji osiguravaju sitost dok konzumiraju uravnoteženu prehranu s odgovarajućim brojem kalorija. Prerađena hrana je bez vlakana i ima vrlo niske hranjive tvari koje gotovo uguše zdravlje uvlačeći vitalne organe i stavljajući nezdravu težinu.
Masnoće su dvije vrste, zasićene i nezasićene masti, od kojih su prve štetnije od drugih. Zasićene masti imaju tendenciju da se uklapaju na glavne krvne žile, što uzrokuje arteriosklerozu i rezultira ishemijskim poremećajima poput moždanog udara i koronarne srčane bolesti. Dijeta s malo zasićenih masti i kolesterola dužna je smanjiti rizik od poremećaja kardiovaskularnog zdravstvenog sustava. Proučava se hrana koja je bogata omega-3 masnim kiselinama poput ribe i orašastih plodova lososa i dokazano da snižava kolesterol u krvi i promiče cjelokupno zdravlje.
Istraživanje pokazuje da je loša ili nepravilna prehrana pridonijela sve većoj rasprostranjenosti različitih vrsta karcinoma. Prekomjerni unos alkohola također doprinosi određenim karcinomima smanjenjem funkcija detoksikacije jetre. Uravnotežena prehrana s hranom bogatom antioksidansima pomaže u neutraliziranju štetnih slobodnih radikala u tijelu koji će na kraju uspostaviti toksičnu mutaciju i smanjiti rast tumora. Nadalje, hrana bogata vlaknima poput voća i povrća smanjuje rizik od kolorektalnih karcinoma pojačavanjem glatke pokretljivosti i klirensa.
Vitamin D i kalcij ključni su za zdravlje mišića i kostiju. Adekvatni unos dvaju makronutrijenata koji se postižu od mliječnih proizvoda i zelenog lisnatog povrća smanjuje rizik od kroničnih stanja kostiju poput osteoporoze i osteolitičkih kostiju.
Wellness mentalnog zdravlja također se oslanja na pravilnu prehranu. Različite studije sugerirale su da su ljudi s kroničnom depresijom imali nisku razinu vitamina D. Nadalje, omega-3 masne kiseline su ključne za funkciju mozga i aktivnost jačanjem mozga memorije i poboljšanjem kognicije. Djeca i starije osobe s lošom koncentracijskom i komunikacijskom sposobnostima mogu patiti od nedostatka omega-3 masnih kiselina što uzrokuje simptome kao što su niska memorija, poteškoće u koncentraciji i mozga.
Gornja rasprava znači da je pravilna prehrana moćan instrument za postizanje boljeg zdravlja i kondicije. Uravnotežena prehrana koja ima odgovarajuće dijelove svih makronutrijenata i mikronutrijenata ključna je za sprečavanje kroničnih stanja i proširenja životnog vijeka poboljšanjem imuniteta i borbom protiv infekcija, jačanjem zdravlja srca i jačanjem kostiju.
Znači li kronično neizlječivo?
Ne, kronično ne znači nužno da je stanje neizlječivo. Izraz "kronični" često je povezan s dugoročnim i ozbiljnim zdravstvenim problemima jer nema lijeka. Ovaj se pojam često pogrešno protumači kao dijagnosticirano stanje bez nade za mogući lijek. Međutim, važno je razjasniti razliku između kroničnih i neizlječivih uvjeta. U donjem članku raspravljamo o različitim primjerima zdravstvenih stanja koji se upravljaju i izliječe.
Izraz "kroničan" doslovno se odnosi na dugotrajno trajanje bolesti. Kronična zdravstvena stanja traju tijekom dužeg vremena. S druge strane, pojam "neizlječivo" znači zdravstvena stanja bez poznatog lijeka.
Slijedi nekoliko primjera kroničnih, ali upravljivih zdravstvenih stanja:
Dijabetes: Dijabetes melitus tipa I i II kronična su stanja koja se učinkovito upravlja uz pomoć zdrave prehrane, svakodnevnog vježbanja, promjena načina života i lijekova. Dijabetes melitus nema lijeka, ali komplikacije u završnoj fazi mogu se izbjeći upravljanjem razinom šećera u krvi i uz pomoć modifikacija načina života kako savjetuju stručnjaci za zdravstvo.
Astma: Astma je još jedno kronično respiratorno zdravstveno stanje. Često ga posreduju određeni okidači poput polena, prašine, kikirikija i fizičkog napora. Napadi astme su akutni i mogu se upravljati uz pomoć udisanih lijekova. Osobe s astmom znaju da njihovi okidači tako izbjegavaju samo okidače može značajno smanjiti rizik od ozbiljnog napada astme.
AIDS: Sindrom stečenog imunološkog nedostatka (AIDS) skupina je bolesti uzrokovanih virusnim patogenom nazvanim HIV. HIV/AIDS je neizlječivo stanje, ali napredak u antiretrovirusnoj terapiji pretvorio ga je u upravljivo kronično zdravstveno stanje.
Slijedi neka od kroničnih zdravstvenih stanja koja su također izlječiva. Ova kronična stanja imaju kontinuirano upravljanje i redovito praćenje, ali lijek je zajamčen završetkom učinkovite medicinske terapije.
Hepatitis C: Hepatitis je kronično zdravstveno stanje jetre zbog infekcije virusom hepatitisa C (HCV). Infekcija virusom hepatitisa C ako se ne liječi može dovesti do kanceroznih transformacija u jetri. S nedavnim napretkom u medicini, mnogi pojedinci s hepatitisom C izliječe se uz pomoć antivirusne terapije.
Tuberkuloza: Tuberkuloza (TB), ako se ne liječi, kronična je bakterijska infekcija. Pojedinci s TB-om u potpunosti su izliječeni pravom antibiotičkom terapijom i praćenjem.
Određeni karcinom: Određene vrste karcinoma kao što su karcinom štitnjače, dojke, penisa i kože u ranoj fazi mogu se izliječiti s lijekovima, kirurškom intervencijom, zračenjem i kemoterapijom.
Kronična stanja zahtijevaju višestruki pristup liječenju, jer tekuće stanje onečišćuje inače zdrave dijelove tijela i dugoročno. Ovaj pristup liječenju sastoji se od liječnika iz povezanih zdravstvenih odjela, dijetetičara i medicinskih sestara koji pružaju odgovarajuću medicinsku njegu i podršku. Važno je razotkriti zabludu da su kronični stanja neizlječiva za povećanje hrabrosti i podržati pacijente u korist detaljnog medicinskog liječenja zdravog života.
Je li rak kronična bolest?
Rak je uvijek bio uključen u popis kroničnih bolesti. Međutim, u posljednjih nekoliko godina razne studije uzrokovale su pomak u razumijevanju ovog stanja i odlučivši je li kronično stanje ili ne. Da bismo razumjeli i označili rak kao kroničnu bolest, razgovaramo o složenosti karcinoma, zajedno s napretkom u njegovom dugoročnom pristupu liječenju.
Rak karakterizira nekontrolirano stvaranje, rast i širenje abnormalnih stanica u različitim organima tijela. Rak ima primarno podrijetlo koje uključuje jedan organ zajedno s susjednim limfnim čvorovima. Kako bolest napreduje, širi se ili metastazira na ostale organe, kao i krvne žile i limfe. Izraz "rak" povezan je s ekstremnim strahom od neuspjelog zdravlja koji je iznenada u početku i završava smrću. Međutim, koncept raka se u potpunosti razvio uz pomoć probirnih testova, praćenja i odgovarajućeg medicinskog upravljanja.
U starim vremenima rak je otkriven samo u krajnjim fazama i nije imao lijeka. Ti su pacijenti dobili simptomatsko liječenje i palijativnu njegu bez nade u daljnji život. S druge strane, u posljednjim desetljećima liječenje raka proširilo se uz pomoć metoda ranih probira i dugoročnih praćenja i lijekova. Medicinski napredak u liječenju raka razlog je zašto se zdravstveno stanje koje se ranije smatralo akutnom katastrofalnom bolešću sa smrću na drugom kraju, sada liječi uz pomoć dobro izabrane i produžene medicinske, radiološke i kirurške terapije.
Sve veći broj preživjelih od raka također doprinosi raspravi u korist da je rak kao kronično stanje. Preživjeli od raka uključuju pojedince koji su omotali svoje primarno liječenje raka, ali im se savjetuje da posjete kliniku radi pravovremenog probira i daljnjih zdravstvenih istraživanja poput otkrivanja razine markera tumora u serumu, MRI-a i CT skeniranja. To ukazuje da je rak do određene mjere upravljano, ali i dalje su potrebne medicinske istrage i modifikacije načina života, što ga čini tekućim kroničnim zdravstvenim stanjem, poput dijabetesa i hipertenzije.
Važno je shvatiti da nisu svi karcinomi potrebni dugotrajna medicinska terapija za liječenje. Određeni karcinomi poput anaplastičnih karcinoma i kolorektalnog, pluća, prostate i karcinoma dojke su agresivni i imaju visoku smrtnost. Različiti testovi probira za takve karcinome imaju za cilj otkriti osnovnu bolest prije nego što se pogorša i širi po cijelom tijelu.
Rasprava o tome je li rak kronično stanje ili ne nema izravan odgovor. Ovisi o vrsti raka i ako je otkriveno kasno ili rano u napredovanju bolesti. Napredak u medicinskom polju zaslužuje sav aplauz za evoluciju raka kao akutnu bolest s dirnom prognozom u kronično stanje s boljom prognozom i proširenim životom.
Zaključak
Kronični uvjeti imaju značajne utjecaje na ukupno dobrobit smanjujući kvalitetu života tijekom dužeg razdoblja. Kronična bolest bubrega, rak, Alzheimerova bolest, kronični opstruktivni plućni poremećaj, dijabetes i depresija neka su od kroničnih zdravstvenih stanja. Djeca i starije osobe posebno su osjetljive na kronična stanja zbog oslabljenog tjelesnog i niskog imuniteta. Pojedinci s kroničnim uvjetima razvijaju komplikacije koje mogu dovesti do invaliditeta. Oni koji su već dijagnosticirani kroničnim zdravstvenim stanjima moraju se strogo pridržavati svog plana liječenja kako bi se spriječilo daljnje pogoršanje zdravlja. Kronični uvjeti se mogu spriječiti samo ako se ne nasljeđuju od roditelja ili predaka. Pravilna prehrana, svakodnevna vježba, prestanak pušenja i umjerena konzumacija alkohola najučinkovitija su strategija za sprečavanje kroničnih stanja.



























 Ocijenjeno izvrsno s 26,523+ recenzija
Ocijenjeno izvrsno s 26,523+ recenzija